Opryszczka ma charakter wirusowy i towarzyszy mu swoista wysypka. Charakteryzuje się obecnością zgrupowanych pęcherzyków umiejscowionych na błonie śluzowej i skórze. Wirus dostaje się do organizmu poprzez mikropęknięcia skóry i błony śluzowe (jamy ustnej i gardła, cewkę moczową itp.), Po czym przenika do węzłów nerwowych ośrodkowego układu nerwowego, gdzie pozostaje w stanie utajonym.
Co to jest choroba, jakie są przyczyny aktywacji wirusa opryszczki u osoby dorosłej, objawy i metody leczenia, należy rozważyć w dalszej części artykułu.
Czym jest opryszczka?

Opryszczka jest powszechną infekcją wirusową, której nosicielami jest ponad 90% światowej populacji. Około 20% ludzi ma różne objawy patologii, u innych pacjentów przebiega bezobjawowo.
Opryszczka objawia się tylko w przypadku, gdy układ odpornościowy organizmu jest w stanie osłabienia. Może to ułatwić takie czynniki, jak hipotermia lub przegrzanie, przenoszenie pewnych chorób, aborcja (aborcja), niestabilny stan psychiczny lub fizyczny itp.
Wirus opryszczki jest odporny na zimno, ale umiera, gdy temperatura wzrasta:
- w temperaturze 37,5 o C zapada się po 20 godzinach,
- w 50 ° C - po 30 minutach.
- metal (klamki, monety, krany itp.) trwa do 2 godzin,
- na drewnianych i plastikowych - do 3 godzin,
- na mokrych bandażach i bawełnie w temperaturze pokojowej - do 6 godzin.
Wirus opryszczki pospolitej atakuje skórę i błony śluzowe (najczęściej na twarzy i narządów płciowych), ośrodkowy układ nerwowy (zapalenie opon mózgowych, zapalenie mózgu), oczy (zapalenie spojówek, zapalenie rogówki).
- HSV (Herpes simplex)
- ospa wietrzna-półpaśca - wirus będący przyczyną półpaśca i ospy wietrznej
- Wirus Epstein-Barr
- cytomegalowirus
Badania serologiczne potwierdzają, że pod koniec 18 miesięcy życia prawie każda osoba miała kontakt z AIV-1, z reguły drożność stanowi bramę wjazdową. Następnie wirus dostanie się do komórek zwoju trójdzielnego, ale w życiu nie może powodować klinicznych objawów infekcji.
W przypadku HSV-2 pierwszy kontakt występuje zwykle w okresie dojrzewania na początku stosunków seksualnych. W tym samym czasie, po zewnętrznych objawach, które mogą nie być obecne, wirus przenika również do postaci nieaktywnej i jest zdolny do utrzymywania się przez długi czas w komórkach zwoju sakralnego.
Opryszczka typu 1

Choroba jest określana jako HSV-1 (wirus opryszczki pospolitej typu 1) i można ją nazwać opryszczką ustną lub wargową. Typową lokalizacją dla tego typu opryszczki są usta i trójkąt nosowo-wargowy, a infekcja może wystąpić w pierwszych latach życia dziecka.
Charakterystyczne cechy wirusa herpes simplex 1 typ prosty to:
- rozwój chorób układu nerwowego,
- immunosupresja
- uszkodzenie komórek układu nerwowego.
Podstawową postacią opryszczki jest debiut wirusa opryszczki, gdy organizm nie ma przeciwciał przeciwko opryszczce. Postać pierwotna charakteryzuje się ostrym początkiem, wysoką gorączką, obrzękiem węzłów chłonnych, zajęciem dużych obszarów skóry w procesie wysypki. W surowicy krwi można zaobserwować gwałtowny wzrost miana przeciwciał w stosunku do wirusa opryszczki.
Wirus opryszczki pospolitej przenoszony jest na dwa sposoby: przez kontakt z pacjentem i przez unoszące się w powietrzu kropelki. Zakażenie może pojawić się poprzez uszkodzenie skóry, podczas kontaktu seksualnego, a nawet z pocałunkiem i kontaktem z zainfekowanym "materiałem".
Wirus opryszczki typu 2
Ten rodzaj choroby, o którym mowa, jest klasyfikowany jako opryszczka narządów płciowych.Zarówno mężczyźni, jak i kobiety chorują, przyczyną infekcji jest niezabezpieczony kontakt seksualny, jednak wirus opryszczki typu 2 może "osiąść" w organizmie człowieka, nawet przy zachowaniu pełnej ostrożności podczas stosunku.
Objawy choroby są następujące:
- zaczerwienienie
- nieprzyjemny świąd
- ból w niektórych częściach narządów płciowych,
- pojawienie się wysypki w postaci małych pęcherzyków, z płynem w środku,
- powstawanie ran w postaci bardzo bolesnych owrzodzeń,
- obrzęk węzłów chłonnych w okolicy pachwiny,
- czasami temperatura ciała, gorączka, osłabienie wzrasta.
Następny rodzaj, wirus ospy wietrznej i półpaśca, staje się bezpośrednią przyczyną chorób takich jak ospa wietrzna u dzieci, a także półpasiec (choroba określana również jako półpasiec, jej objawy występują również u dzieci i dorosłych).
Czwarty rodzaj opryszczki jest lepiej znany jako wirus Epsteina-Barra. Z tego powodu w organizmie może rozwijać się zakaźna mononukleoza. Najczęściej występuje u osób z niedoborem odporności. Infekcyjna mononukleoza jest poważną patologią charakteryzującą się zmianami w błonach śluzowych jamy ustnej i węzłów chłonnych. Statystyki pokazują, że tę chorobę najczęściej diagnozuje się u młodych ludzi.
Infekcyjną mononukleozę można rozpoznać po wysokiej temperaturze ciała, zmianach w śledzionie i składzie chemicznym krwi.
Okres inkubacji choroby trwa około miesiąca, następnie pojawiają się objawy: dreszcze, gorączka, gorączka, ból gardła, węzły chłonne, wzrost wątroby i śledziony.
Wirus opryszczki typu 5 wywołuje chorobę wywołaną wirusem cytomegalii. Warto zauważyć, że objawy tej choroby są zamazane, patologia przebiega w postaci utajonej, a obraz kliniczny zaczyna się rozwijać dopiero wtedy, gdy osłabiona zostanie odporność.
Opryszczka typu 6, 7 i 8
- Wirus opryszczki typu 6 diagnozowany jest u dzieci i dorosłych. Ze względu na swoje działanie u dzieci rozwija się roseola - choroba, w której na ciele pojawia się charakterystyczna wysypka, której towarzyszy również wzrost temperatury. W tym samym czasie wysypka może pojawić się w dowolnym miejscu - na dłoniach, na plecach, na wardze, na genitaliach. Opryszczka typu 6 u dorosłych powoduje syndrom chronicznego zmęczenia.
- Opryszczka typu siódmego najczęściej występuje na tle zakażenia HSV-6. Z powodu tego połączenia w organizmie powstaje chroniczny syndrom zmęczenia.
- Wirus opryszczki pospolitej typu 8 infekuje limfocyty, ale może pozostawać w ciele całkowicie zdrowych osób przez długi czas. Sposoby przenoszenia wirusa opryszczki typu 8: przez łożysko z matki na dziecko w czasie ciąży, podczas przeszczepu narządu, mogą być aktywowane podczas radioterapii.
Przyczyny
Kiedyś w organizmie ludzkim wirus z krwią rozprzestrzenia się przez narządy wewnętrzne, przenika do komórek nerwowych i "osadza się" w ich aparacie genetycznym. W tkance nerwowej wirus pozostaje na całe życie, niemożliwe jest pozbycie się go. W niekorzystnych warunkach wirus jest aktywowany i powoduje chorobę (pierwotne objawy lub nawrót).
Osoba może zarazić się opryszczką w pierwszym roku życia. Zapoznanie się z ospą wietrzną - jest to opryszczka wywołana przez patogen Varicella Zoster.
Ogromna większość populacji (do 90%) planety to nosiciele herpevirusa. W tym samym czasie objawy choroby pojawiają się z dala od każdego z nich, a nie każdy potrzebuje leczenia opryszczki. Wynika to z indywidualnych cech ciała. Osoba może być nosicielem i nie cierpieć na opryszczkę, co wskazuje na silną odporność. Jak tylko w systemie obronnym wystąpi awaria, wirus natychmiast przejawia się.
Spośród wszystkich przyczyn, które prowadzą do rozwoju choroby, najczęstszym jest zaniedbanie standardów higieny osobistej. Dotykamy wielu obiektów, na których znajduje się duża liczba mikroorganizmów powodujących chorobę.
Sposoby transmisji wirusa:
- kontaktowy, powietrzny, genitalny (z opryszczką narządów płciowych) i pionowy (zakażenie wewnątrzmaciczne płodu).
- Zakażenie występuje, gdy wirus dostanie się do błon śluzowych lub skóry.
- Infekcja domaciczna płodu może wystąpić w przypadku rozwoju pierwotnej infekcji wirusem opryszczki u matki w czasie ciąży.
Często wnika w skórę i błony śluzowe podczas całowania, intymne z chorym lub wirusowym nosicielem, w kontakcie z zakażonym materiałem i unoszącymi się w powietrzu kropelkami.
Poprzez skórę i błony śluzowe wirus atakuje układ limfatyczny, regionalne węzły chłonne, krew i narządy wewnętrzne, rozprzestrzeniając się w ciele krwi i wzdłuż włókien nerwowych. Gromadzenie w regionalnych zwojach rdzeniowych i czaszkowych. Wirus opryszczki istnieje przez długi czas w stanie utajonym.
Objawy opryszczki + zdjęcie
Okres inkubacji dla opryszczki wynosi średnio od 2 do 10 dni, czasem nawet 3 tygodnie. Głównymi objawami są wielokrotne wybuchy pęcherzy, które są podatne na fuzję. Ich pojawieniu towarzyszą nieprzyjemne odczucia: swędzenie, silny ból.
Znaczna część przypadków wykazuje częste objawy:
- słabość
- ból głowy
- ból mięśni
- gorączka.
Jedna trzecia kobiet i co dziesiąty mężczyzna z pierwotną opryszczką rozwijają komplikacje, z których najcięższym jest opryszczkowe zapalenie opon mózgowych (zapalenie opon mózgowo-rdzeniowych).
Objawy wirusa opryszczki na różnych etapach

Pierwszy etap opryszczki jest nieodłączny:
- lekkie uczucie mrowienia i mrowienia,
- swędzenie i bolesność skóry / błon śluzowych.
Następnie obszary problemowe zamieniają się w zmiany. Po pewnym czasie tkanki stają się czerwone, a bolesne odczucia stają się jaśniejsze.

Ten etap przejawia się w postaci zapalenia. Pojawia się mała bańka, stopniowo zwiększając swoją wielkość. Obserwuje się jego intensywność, podstawa pęcherzyka jest wypełniona cieczą, która jest początkowo przezroczysta, jednak wraz z postępem choroby staje się mętna.
Bąbelek pęka, wypływa z niego bezbarwna ciecz, wypełniona miliardami wirusowych cząstek. W jego miejsce powstaje wrzód. W tej chwili chory jest bardzo zaraźliwy, ponieważ uwalnia ogromną ilość wirusowych cząstek do środowiska. Z powodu bólu i odleżyny na twarzy ten etap jest najbardziej irytujący.
- Etap 4 - złuszczanie
Nad owrzodzeniami powstaje skorupa, a jeśli jest uszkodzona, może wystąpić ból i krwawienie.
Gdy proces jest zlokalizowany, pęcherze na obszarach skóry, które nie podlegają maceracji i tarciu, kurczą się do żółtawo-szarej skorupy, która znika sama w ciągu 5-7 dni. A w miejsce bańki pozostaje obszar pigmentowany, po pewnym czasie, uzyskuje normalny kolor.
Pogłębienie
Po zakażeniu wirus opryszczki wchodzi do komórek nerwowych i rozprzestrzenia się wzdłuż pni nerwowych, przez które wirus wchodzi do zwojów nerwu, gdzie będzie trwał przez całe życie jako zakażenie podczas snu.
Po wystawieniu na działanie niektórych czynników wirus jest aktywowany, ponownie przemieszczając się wzdłuż pni nerwów do powierzchni skóry, gdzie powoduje pęcherze, owrzodzenia i rany. Nawroty można powtarzać 1 raz w roku lub 2 razy w roku (czasami częściej), co zależy od stanu układu odpornościowego i układu nerwowego.
Czynniki powodujące nawroty opryszczki:
- kontakt z osobą z klinicznymi objawami opryszczki,
- zmniejszona odporność na grypę lub ARVI,
- hipotermia
- obniżona odporność na tle HIV, zapalenia wątroby, steroidów, chemioterapii,
- zmęczenie fizyczne i stres emocjonalny
- kawałki i zadrapania w tym miejscu
- u kobiet czynnikiem predysponującym są dni krytyczne,
- długo przebywać na słońcu.
- na czerwonej granicy warg
- ganki nosa,
- wieki,
- policzki
- w obszarze uszu,
- na czole,
- dziąsła,
- wewnętrzna powierzchnia warg i policzków.
Najczęściej spotykanym miejscem nawrotu są kąciki ust, ale niestety zdarzają się przypadki zapalenia w prawie wszystkich powyższych miejscach.
Nawroty opryszczki występują z podobnymi objawami. Może występować łagodniejszy przebieg choroby i szybsze gojenie się owrzodzeń. Nawrót (w obecności czynników prowokujących) można zaobserwować do 6 rocznie.
Komplikacje
Całkowicie wyeliminować wirusa opryszczki jest niemożliwe. Lecz leczenie jej objawów musi rozpocząć się jak najszybciej, w przeciwnym razie choroba może spowodować następujące komplikacje.
- Opryszczka narządów płciowych.
- Wyprysk formy opryszczki.
- Zapalenie mózgu
- Zapalenie opon mózgowych
- Zapalenie krtani.
- Zapalenie dziąseł
- Zapalenie gardła
- Zapalenie gruczołu krokowego
- Zapalenie płuc.
- Niepłodność
Leczenie wirusów opryszczki u dorosłych

Leczenie opryszczki odbywa się zgodnie z konkretnym schematem i ma na celu pozbyć się infekcji w kilku etapach:
- Tak więc, początkowo konieczne jest skupienie wysiłków na zmniejszeniu nasilenia i czasu trwania swędzenia, bólu, gorączki.
- Ponadto ważne jest, aby zmniejszyć czas całkowitego wyleczenia zmian chorobowych.
- Kolejne leczenie opryszczki ma na celu zmniejszenie nasilenia i częstości nawrotów choroby.
- Kolejnym etapem leczenia jest eliminacja infekcji w celu wyeliminowania nawrotów opryszczki.
Następujące leki są powszechnie stosowane w leczeniu wirusa opryszczki we współczesnej medycynie domowej:
- Maść i krem przeciw opryszczce. Zovirax, Acyclovir, Triapten, Hevizos, maść interferonowa (Viferon, Cycloferon), Panavir. Stosowany miejscowo na skórę i błony śluzowe 3-6 razy dziennie, czas trwania kursu wynosi zwykle 5-10 dni.
- Pigułki Acyklowir i jego analogi - 1-1,2 g dziennie podczas leczenia, 0,8 g w profilaktyce, czas stosowania wynosi do 7 dni. Famvir - 0,5 g dziennie, do zapobiegania - 0,25 g przez 5 dni. Alpizaryna - tylko w zapobieganiu częstym nawrotom - 0,6-0,8 g dziennie.
- Wstrzyknięcie. Acyklowir, Gancyklowir, leki immunomodulujące - immunoglobulina 3-4 dni, Taktivin, Timalin, Splenina - 10 zastrzyków każdy, Ridostin 5 dni, Methylurocil, Dibazol, Viferon, Cycloferon, itp.
- Świece. Czopki doodbytnicze i dopochwowe Viferon, Panavir, Genferon.
Środki immunostymulujące. Głównym powodem manifestacji opryszczki na wardze jest obniżenie funkcji immunologicznej. Często choroba występuje wraz z tłumieniem mechanizmów obronnych organizmu, któremu towarzyszy zmniejszenie liczby limfocytów. Stosowanie środków immunostymulujących jest obowiązkowe, więc musisz wziąć pieniądze w postaci:
Wykorzystanie tych funduszy powinno rozpocząć się przy pierwszych znakach. Mają one kilka właściwości jednocześnie w postaci środków przeciwzapalnych, przeciw toksycznych, przeciwwirusowych i immunostymulujących.
Konieczne jest leczenie opryszczki 1 i typu 2 zgodnie z tym samym schematem:
- przyjmowanie leków na opryszczkę (od 5 do 10 dni),
- przyjmowanie leków w celu poprawy odporności (od 30 do 60 dni),
- leki do zapobiegania nawrotom choroby.
Jeżeli zostanie wykryty 1 rodzaj opryszczki, zabieg przeprowadzany jest za pomocą maści i żeli, a do leczenia opryszczki typu 2 wymagane są tabletki i zastrzyki.
Środki ludowe
Przed podjęciem jakichkolwiek krajowych środków na opryszczkę, należy skonsultować się z lekarzem, ponieważ indywidualne przeciwwskazania są możliwe.
- Aloe. Sok z tej niesamowitej rośliny może smarować dotkniętą skórę. Składniki aloesu mają doskonałe działanie przeciwzapalne i łagodzące. Po kilku zabiegach poczujesz poprawę stanu skóry w miejscach wysypki.
- Rosół z kolekcji ziół. Mix melisy, tymianku, liści malin, piołunu, jałowca i oregano w proporcji 4: 3: 4: 2: 3: 3. Codzienny napar przez godzinę 1 h. L. w szklance wrzącej wody i pić w dwóch dawkach przez 14-28 dni.
- Echinacea lub nagietek z nagietka. To narzędzie jest sprzedawane w dowolnej aptece. 2 łyżeczki.nalewki dodaje się do szklanki ciepłej wody. Roztwór przyjmuje się rano i wieczorem 30 minut przed posiłkiem.
- Mieszanka soków warzywnych. Do jego przygotowania konieczne jest wyciśnięcie soku z 300 g buraków, trzech marchewek, jednego jabłka, dużej pęczki pietruszki. Wszystkie soki muszą być dokładnie wymieszane. Narzędzie bierze 3 łyżki. łyżki 5-6 razy dziennie.
- Dobrym remedium jest olejek z drzewa herbacianego, a także olej z rozmarynu i eukaliptusa. Jeśli zastosujesz olej z jodły może się palić, ale szybko przejdzie. Powinien smarować dotknięte obszary co dwie godziny. W ten sam sposób można zastosować olej z rokitnika zwyczajnego, migdał. Rokitnik szybko leczy skórę.
- Weź 3 łyżki suszonych liści rumianku, przykryj je wrzącą wodą i odstaw na godzinę. Następnie nalewka jest pijana lub nakładana na stan zapalny ust. Dzięki rumiankowi łagodzisz ból i leczysz opryszczkę, a także wyciągasz ropę. Warzony rumianek można mieszać z nalewką propolisową. To narzędzie należy pić 3 razy dziennie w łyżce stołowej.
- Aby zmoczyć dotknięte obszary, możesz przygotować wywar z mięty pieprzowej: wystarczy wylać jedną łyżkę mięty szklanką wody i gotować przez 15 minut. Po odfiltrowaniu można użyć odwaru.
Zapobieganie
Zapobieganie to przede wszystkim ogólne wzmocnienie ciała i zwiększona odporność. Ważne jest również przestrzeganie zasad higieny. Główne środki zapobiegawcze obejmują następujące zasady:
- hartowanie,
- dobre odżywianie,
- jedzenie pokarmów bogatych w witaminy, minerały i kwasy organiczne,
- porzucenie złych nawyków
- uprawianie sportu
- wchodzi na świeże powietrze
- pełny sen i odpoczynek.
Rodzaje opryszczki
U ludzi występuje 8 rodzajów wirusów opryszczki.
1. Herpes simplex typ I - najczęściej powoduje bąble na wargach.
2. Herpes simplex typ II - w większości przypadków powoduje problemy narządów płciowych.
3. Wirus ospy wietrznej: choroba pediatryczna wirusa ospy wietrznej i półpaśca (herpes zoster) typu III.
4. Wirus Epstein-Barr - wirus typu IV - powoduje mononukleozę zakaźną choroby.
5. Wirus cytomegalii - Typ V.
Znaczenie typów VI, VII i VIII nie jest całkowicie jasne. Sądzi się, że odgrywają rolę w syndromie chronicznego zmęczenia, pojawieniu się nagłej wysypki. Istnieją nawet spekulacje na temat roli opryszczki w rozwoju schizofrenii.
Herpes simplex typ I (ang. Herpes simplex). Wirus opryszczki pospolitej pierwszego rodzaju, widoczne objawy choroby, które nazywane są "przeziębieniem", zaraża twarz i usta i jest najczęściej objawioną formą zakażenia.
Herpes simplex typ II (ang. Herpes simplex). Drugim najczęstszym zakażeniem jest wirus opryszczki pospolitej drugiego gatunku, który powoduje choroby narządów płciowych. Opryszczka narządów płciowych jest często bezobjawowa, podczas gdy transmisja wirusa trwa. Po początkowej infekcji wirusy migrują do nerwów czuciowych, gdzie pozostają w utajonej formie przez całe życie. Nawrót choroby nie został ustalony w czasie, chociaż zidentyfikowano niektóre czynniki wywołujące chorobę. Z biegiem czasu okres aktywnej infekcji staje się krótszy.
Objawy opryszczki
Herpes simplex (Herpes simplex) - grupa zatłoczonych bąbelków z przezroczystą zawartością w zapalnej bazie. Opryszczka poprzedzona jest swędzeniem, pieczeniem skóry, czasami dreszczami, złym samopoczuciem.
Herpes Zoster - charakteryzuje się bólem wzdłuż nerwu, bólem głowy. Po kilku dniach na skórze wzdłuż nerwu pojawia się wysypka w postaci zgrupowanych pęcherzyków, najpierw z przezroczystą i później ropną krwawą zawartością. Wzrost węzłów chłonnych, wzrost temperatury ciała, ogólny stan jest zaburzony. Bóle neuralgiczne mogą trwać nawet kilka miesięcy.


Więcej zdjęć opryszczki można obejrzeć na forum.
Etapy opryszczki pospolitej
W jej rozwoju choroba przechodzi etap IV:
1. etap - mrowienie. W tej chwili większość ludzi czuje się chory. Przed pojawieniem się "zimna" skóra zaczyna swędzić kąciki ust lub wewnętrznej powierzchni warg lub języka lub innego miejsca twarzy.
W miejscu, gdzie wkrótce rozwija się opryszczka, pojawiają się zwiastuny choroby: ból, mrowienie, mrowienie, swędzenie. Skóra nad miejscem przyszłego nawrotu czerwieni się.
Rozwój choroby można zapobiec, jeśli na tym etapie leki są stosowane w oparciu o acyklowir. Jeśli cierpisz na silny świąd, możesz wziąć pigułkę "Aspiryna" lub "Paracetamol".

II etap - stadium zapalenia. Zaczyna się od małej bolesnej fiolki, która stopniowo powiększa się. Bańka jest napięta i wypełniona klarowną cieczą, która później staje się mętna.

Etap III - stadium owrzodzenia. Bąbelek pęka, wypływa z niego bezbarwna ciecz, wypełniona miliardami wirusowych cząstek. W jego miejsce powstaje wrzód. W tej chwili chory jest bardzo zaraźliwy, ponieważ uwalnia ogromną ilość wirusowych cząstek do środowiska. Z powodu bólu i odleżyny na twarzy ten etap jest najbardziej irytujący.
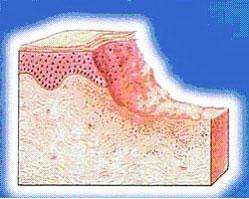
Etap IV - strup. Nad owrzodzeniami powstaje skorupa, a jeśli jest uszkodzona, może wystąpić ból i krwawienie.
To ważne! Jeśli "zimno" nie zniknie w ciągu 10 dni, należy skonsultować się z dermatologiem, ponieważ "zimno" na ustach może być objawem innych poważnych chorób wymagających specjalistycznego leczenia.
Długi okres zimna na ustach (ponad 30 dni) może być oznaką gwałtownego spadku odporności, łagodnych nowotworów i chorób onkologicznych, zakażenia HIV, chorób limfoproliferacyjnych.
U osób z obniżoną odpornością (immunosupresja, zakażenie HIV) możliwe są nekrotyczne formy przebiegu z powstawaniem blizn na skórze.
Etapy opryszczki narządów płciowych
W zależności od czasu zakażenia pacjenta wirusem opryszczki pospolitej, opryszczka narządów płciowych może być pierwotna (po raz pierwszy w życiu pacjenta) lub nawracająca (dwa lub więcej razy). W związku z tym objawy i oznaki opryszczki narządów płciowych będą nieco inne.
Pierwotna opryszczka narządów płciowych, z reguły, przebiega bezobjawowo, co prowadzi do ukrytej infekcji wirusowej lub rozwoju nawrotowej opryszczki.
Z punktu widzenia rozprzestrzeniania się wirusa opryszczki pospolitej, taką bezobjawową postać uważa się za najbardziej niebezpieczną, ponieważ bez stwierdzenia objawów opryszczki i niewiedzy o niej, osoba nadal ma aktywne życie seksualne, infekując partnerów. Należy również zauważyć, że to właśnie w okresie początkowego rozwoju infekcji opryszczka jest szczególnie zaraźliwa.
Pierwotna opryszczka narządów płciowych pojawia się zwykle po 1-10 dniach okresu inkubacji i różni się od kolejnych zaostrzeń cięższym i dłuższym przebiegiem.
A więc miejsca wysypki. Nawroty mogą pojawić się nie tylko poza genitaliami, ale także wewnątrz cewki moczowej lub pochwy, a także na biodrach i nogach. U kobiet opryszczka narządów płciowych pojawia się często na pośladkach i wiąże się z podejściem do menstruacji. Wysypka pęcherzykowa w obszarze odbytnicy i wewnątrz jej dotyczy również objawów opryszczki narządów płciowych.
Objawy opryszczki narządów płciowych są podobne do objawów opryszczki na ustach.
Wpływ opryszczki na osobę
Wirus opryszczki przenoszony jest przez bezpośredni kontakt, a także przez przedmioty gospodarstwa domowego. Transmisja powietrzna jest również możliwa. Opryszczka przenika przez błony śluzowe jamy ustnej, górnych dróg oddechowych i narządów płciowych. Przezwyciężając bariery tkankowe, wirus wchodzi do krwi i limfy. Następnie wchodzi do różnych narządów wewnętrznych.
Wirus przenika do zakończeń nerwów czuciowych i integruje się z aparatem genetycznym komórek nerwowych.Po tym nie można usunąć wirusa z organizmu, pozostanie on z osobą na całe życie. Układ odpornościowy reaguje na penetrację opryszczki poprzez wytwarzanie swoistych przeciwciał blokujących cząsteczki wirusowe krążące we krwi. Charakteryzuje się przebudzeniem infekcji w zimnych porach roku, przeziębieniem, hipowitaminozą. Reprodukcja opryszczki w komórkach nabłonkowych skóry i błon śluzowych prowadzi do rozwoju dystrofii i śmierci komórkowej.
Według naukowców z Columbia University, opryszczka jest czynnikiem stymulującym rozwój choroby Alzheimera. Później te dane zostały niezależnie potwierdzone przez naukowców z University of Manchester. Wcześniej ta sama grupa badaczy pod kierownictwem Ruth Yitzhaki udowodniła, że wirus opryszczki pospolitej występuje w mózgu prawie 70% pacjentów z chorobą Alzheimera. Ponadto potwierdzili, że po zakażeniu kulturami komórek mózgu obserwuje się znaczny wzrost poziomu beta-amyloidu, z którego tworzą się płytki. W ostatnich badaniach naukowcy byli w stanie dowiedzieć się, że 90% płytek w mózgu pacjentów z chorobą Alzheimera zawiera DNA opryszczki pospolitej - HSV-1.
Przyczyny opryszczki
 Wirusy opryszczki pospolitej są bardzo łatwo przenoszone poprzez bezpośredni kontakt ze zranieniami lub z płynami biologicznymi zakażonego pacjenta. Transmisja może również wystąpić podczas kontaktu ze skórą w okresach bezobjawowej choroby.
Wirusy opryszczki pospolitej są bardzo łatwo przenoszone poprzez bezpośredni kontakt ze zranieniami lub z płynami biologicznymi zakażonego pacjenta. Transmisja może również wystąpić podczas kontaktu ze skórą w okresach bezobjawowej choroby.
Czynnikami ryzyka zakażenia HSV-1 w dzieciństwie są niewystarczające środki higieny, przeludnienie, niski status socjoekonomiczny i poród w krajach słabo rozwiniętych.
W środowisku, w temperaturze pokojowej i przy normalnej wilgotności, wirus opryszczki utrzymuje się przez jeden dzień, w temperaturze 50-52 ° C jest dezaktywowany po 30 minutach, aw niskich temperaturach (-70 ° C) wirus jest w stanie przetrwać przez 5 dni. Na powierzchniach metalowych (monetach, klamkach, kranach) wirus przetrwa 2 godziny, podczas gdy na mokrej sterylnej bawełnie i gazy medycznej przez cały czas wysycha (do 6 godzin).
Opryszczkę można również przekazywać w takich przypadkach:
- z naruszeniem zasad higieny osobistej,
- hipotermia lub przegrzanie organizmu,
- seks z nieznanym partnerem lub częste zmiany partnerów seksualnych. Seks oralny z zakażonym partnerem
- korzystanie z publicznych toalet (jeżeli toalety nie są dezynfekowane),
- całuje się z partnerem, który ma opryszczkę.
Opryszczka i ciąża
Swędzenie wskazuje, że mechanizm wirusa jest już aktywowany, co oznacza, że czas bez  opóźnienie w uzyskaniu kremu przeciwwirusowego (na przykład Zovirax, Hexal, Gerperax itp.) lub innych leków przeciwwirusowych przepisanych przez lekarza.
opóźnienie w uzyskaniu kremu przeciwwirusowego (na przykład Zovirax, Hexal, Gerperax itp.) lub innych leków przeciwwirusowych przepisanych przez lekarza.
Użyj kremów i maści Acyklowir, które promują szybkie gojenie się pęcherzy i ran, a także stosuj suplementy diety zawierające cynk lub pencyklowir.
Lekarz może przepisać jednodniowe leczenie walacyklowirem. Jeśli na początku objawy zakażenia przyjmą dwie tabletki walacyklowiru wcześnie rano, a następnie wieczorem, zimna opryszczka przestanie się rozwijać, a jeśli charakterystyczna wysypka już się pojawiła, będzie się goiła szybciej.
Podczas leczenia należy przestrzegać specjalnej diety.
Jeśli przeziębienie na wargach nie zniknie w ciągu dziesięciu dni, należy skonsultować się z dermatologiem, ponieważ opryszczka wargowa może być objawem innych, bardziej poważnych chorób wymagających szczególnego leczenia.
Długotrwałe leczenie opryszczki warg (ponad 30 dni) może spowodować gwałtowne osłabienie układu odpornościowego, co może być objawem nowotworów, zakażenia HIV i chorób limfoproliferacyjnych.
Jeśli twoje ciało nie jest z czegoś zadowolone, opryszczka najpierw poinformuje cię o tym.Ludzie, którzy są pod wpływem stresu, piją dużo alkoholu, diety i są bardziej podatni na nawrót.
Kobiety zarażone opryszczką są gorsze niż mężczyźni, ponieważ regularnym wyzwalaczem jest miesiączka.
Leczenie opryszczki
Obecnie nie ma gwarantowanego lekarstwa na opryszczkę. Istnieją jednak  leki, które przyjmowane regularnie mogą skutecznie tłumić objawy infekcji wirusowej, jej namnażanie się i rozwój (to znaczy poprawiać jakość życia pacjenta):
leki, które przyjmowane regularnie mogą skutecznie tłumić objawy infekcji wirusowej, jej namnażanie się i rozwój (to znaczy poprawiać jakość życia pacjenta):
Acyklowir (Zovirax, Zovirax i liczne leki generyczne). Lek przeciwwirusowy, który zapobiega reprodukcji wirusa w komórkach. Postać dawkowania - tabletki, krem i zastrzyk. Stosunkowo tanie, skuteczne dla większości pacjentów.
Walacyklowir (Valtrex, Valtrex). Różni się od acyklowiru tylko metodą dostarczania, ale jest bardziej skuteczny. W większości przypadków całkowicie niweluje objawy wirusa i jego aktywność biologiczną, blokuje jego rozmnażanie i, z dużym prawdopodobieństwem, zapobiega przenoszeniu wirusa na innych partnerów podczas kontaktu. Obecnie na zachodzie lek ten jest głównym lekiem na opryszczkę.
Famcyklowir (Famvir, Famvir). Pencyklowir w postaci doustnej. Skuteczny przeciwko szczepom wirusa Herpes zoster i Herpes simplex (w tym odporny na acyklowir i zmienioną polimerazę DNA). Zasada działania jest podobna do acyklowiru i Valtrexu. Ma wysoką wydajność.
Panavir. Roślina biologicznie czynny polisacharyd należy do klasy glikozydów heksozowych. Pokazuje poliwalentną aktywność antywirusową. Przez około 2 dni łagodzi ból, swędzenie i pieczenie. Opracowano układowe i lokalne formy kompleksowej terapii: roztwór do podawania dożylnego, doodbytnicze czopki i żel. Nietoksyczny, wydłuża okres remisji ponad 3 razy.
W Stanach Zjednoczonych lek stosuje się w leczeniu opryszczki. Docosanol (w Rosji - Erazaban). Jest również zawarty w wielu kremach, jako środek zmiękczający skórę.
Proteflazid (Drops). Krople są przeznaczone do leczenia opryszczki pospolitej.
Flavozid (syrop). Syrop jest przeznaczony do leczenia opryszczki pospolitej.
Tradycyjna medycyna przeciw opryszczce
- jest eliminowany przez płyny z odparowanym moczem do. Wykonaj procedurę 4 razy dziennie. Po każdym  stosowanie balsamów do smarowania bolących miejsc białkiem surowym świeżych jaj kurzych. Pozostawić do wyschnięcia, aby utworzyć film na wysypce. W 3-4 dni opryszczka się zagoi.
stosowanie balsamów do smarowania bolących miejsc białkiem surowym świeżych jaj kurzych. Pozostawić do wyschnięcia, aby utworzyć film na wysypce. W 3-4 dni opryszczka się zagoi.
- można leczyć płyny świeżym sokiem z glistnika. Stosuj 2-3 razy dziennie.
- w ciągu 2-3 tygodni weź napar z melisy. Powinno to być 2 łyżki. posiekane zioła zalać 2 szklankami wrzątku, nalegać 1 godzinę, odcedzić i wypić 0,5 szklanki 3 razy dziennie przed posiłkami.
- prasuje z startym czosnkiem, jabłkiem lub ziemniakami, bardzo dobrze traktuje wysypki świeżo wyciśniętym sokiem z liści olchy lub osiki, natłuszcza sokami z cebuli, mleczkiem, figą lub piołunem.
- weź kawałek lodu z zamrażarki, zawiń go w cienką ściereczkę i przytwierdź do bolesnego miejsca na 10 minut. Wykonuj zabieg trzy razy dziennie, a następnego dnia nie będzie opryszczki.
- Jak często smarować wysypkę ubitą białkiem jaja.
- rozpuścić w 1 łyżeczce. olej roślinny z 5 kroplami soku z geranium i eukaliptusa, a następnie za pomocą tego roztworu 4-5 razy dziennie smaruj miejsce wysypki.
- Zwilżyć opryszczkę i delikatnie pocierać solą. Rób tak często, jak to możliwe. Pozbądź się dnia
- smaruj bolesne plamy opryszczki i wokół nich farmaceutyczną nalaną propolisu
- Codziennie, 4-6 razy dziennie po posiłku, konieczne jest przesmarowanie bolesnego miejsca roztworem "Fucorcin" (płynny Castellani), który jest sprzedawany w aptekach. Musisz także kupić maść aptekarską "Celestoderm B z Garamycin" i po posmarowaniu owrzodzenia "Fucorcin" nałóż na nią tampon z maścią.
- 1 łyżka. posiekaną świeżą trawę glistnika zalać szklanką wrzącej wody, nalegać 1 godzinę, odcedzić, a następnie zwilżyć sterylną bawełnę w infuzji i co godzinę wytrzeć miejsce wysypki. Ból minie, wysypka wyschnie, a opryszczka cię opuści.
- Opryszczka opowiadana rozmazana olejem roślinnym (najlepiej jodłą) i posypana solą. Zrób to 3-4 razy dziennie, aż do wyzdrowienia.
- Zażyć przed snem małą łyżeczkę (z którą zbierana jest musztarda) ciemiernika zmieszanego z łyżeczką miodu.
- posyp rany Streptocide. Następnego dnia opryszczka wyschnie, a po kilku dniach zniknie zupełnie.
- 2 łyżeczki. kwiaty łąkotki i 1 łyżeczkę Kwiaty nagietka umieszczone w litrowym słoju i wlać ½ litra wódki. Zamknij plastikową pokrywkę i umieść ją w ciemnym miejscu na miesiąc. Wstrząsaj okresowo. Po naciągnięciu nacisku. Przy początkowej wysypce opryszczki nałoŜyć w miejscu owłosienia na 15-20 minut wacik zwilżony nalewką. Jeśli opryszczka zyskała na sile, dodatkowo weź nalewkę do środka: 1 łyżeczka. na 100 g przegotowanej wody 2 razy dziennie. W tej samej dawce nalewki dobrze pomaga z grypą.
- przy opryszczce we krwi można pić "srebro koloidalne" płynnym "chlorofilem".
- Opryszczkę na ustach można wyleczyć przez częste smarowanie opryszczki olejem z rokitnika.
- gdy tylko zauważysz, że wysypka opryszczki się zaczyna, musisz natychmiast namaścić miejsca dotknięte chorobą pastą do zębów. Wszystko mija szybko. Możesz również smarować siniaki, przeciąć.
- Weź obrane ząbki czosnku, posiekaj go i wytrzyj wysypki. Nie smaruj, a mianowicie pocieraj, aby sok czosnkowy przedostał się do środka. Potrzyj czosnek najlepiej przez noc, aby wysypka nie miała kontaktu z płynem. Zamiast czosnku można również użyć cebuli.
- pozbycie się opryszczki w początkowej fazie. Zmiażdż i zmiksuj wagowo 2 części kwiatów szałwii i lipy, 1 część pachnącego drewna, 3 części własnej siły (Dubrownik), a następnie 1 łyżeczkę. Mieszamy mieszaninę w rondlu szkliwnym ze szklanką wrzącej wody, doprowadzamy do wrzenia i gotujemy przez 1 minutę przy małym ogniu. Następnie należy wyłączyć ogień, owinąć patelnię i pozostawić do zaparzenia, aż bulion zostanie schłodzony. Pij go ciepło za 2 łyżki. 4-5 razy dziennie. Ten sam bulion smaruje miejsce opryszczki.
Mity na temat infekcji opryszczki
Wraz z nadejściem chłodów ludzie z charakterystycznymi wysypkami na ustach pojawiają się coraz bardziej. Wydawałoby się, że jest to częsta i wcale nie tajemnicza choroba, ale przeciętny pacjent nie wie nic o opryszczce - poza tym, że "to jest gorączka na ustach".
Herodot napisał o Herpesie sto lat pne: to był "ojciec historii", który nadał herpesowi nowoczesne imię (z greckiego "herpein" - by się czołgać) - ze względu na zdolność opryszczkowych wrzodów do "pełzania" poza pierwotnym pęcherzykiem na skórze. Przez wiele stuleci, "komunikowanie się" z opryszczką, ta choroba jest przerośnięta mitami.
Spróbujmy poradzić sobie z najbardziej powszechnymi.
Mit 1. Opryszczka nie jest zaraźliwa.. Dokładnie przeciwnie. Opryszczka jest przenoszona przez unoszące się w powietrzu kropelki (podczas kaszlu, kichania, mówienia), kontaktu (podczas całowania, używania zwykłych przyborów, szminki) i seksualnych. Możliwe jest również, że dziecko jest zakażone przez matkę podczas przechodzenia przez kanał rodny. Zwykle dzieje się tak, gdy matka zapadła na opryszczkę narządów płciowych w trzecim trymestrze ciąży. W tym samym czasie w jej ciele nie ma czasu na wytwarzanie przeciwciał, które przekazuje dziecku. A jeśli dojdzie do uszkodzenia łożyska, dziecko może ulec zakażeniu w okresie rozwoju macicy - taka opryszczka jest nazywana wrodzoną.
Mit 2. Opryszczka - przejaw "zimna". W rzeczywistości, opryszczka jest niezależną chorobą wywołującą wirus opryszczki pospolitej. Zwykle jest aktywowany, gdy hipotermia, stres, zmęczenie, zaostrzenie chorób przewlekłych lub zmniejszenie ogólnej odporności.
Mit 3. Jeśli na wargach pojawiły się wysypki, zimno ustąpiło. Wspólny punkt widzenia nie ma jednak nic wspólnego z rzeczywistością. W rzeczywistości wysypka oznacza, że przeniesione zakażenie dróg oddechowych osłabiło układ odpornościowy, a to dało wirusowi opryszczki szansę na aktywność.
Mit 4. Jeśli wysypka zniknie - opryszczka zostaje wyleczona. Byłoby to bardzo fajne, ale niestety nie można usunąć wirusa z organizmu.Pozostaje z osobą do końca życia i można być zmuszonym tylko do "spania". Dlatego też 95% ludzi ma wirusy opryszczki, z których większość nabywa je w wieku 3-4 lat, ale tylko około 20% ludzi je ma.
Mit 5. Zanieczyszczenie opryszczką możliwe jest tylko z wysypką. W rzeczywistości w aktywnej fazie choroby uwalnianych jest więcej cząsteczek wirusa, a prawdopodobieństwo zakażenia jest wyższe. Ale przeniesienie infekcji może być w każdej chwili poprzez niewidoczną mikrourazę skóry i błon śluzowych.
Mit 6. Opryszczka na wargach (wargowa) i na narządach płciowych (narządów płciowych) to dwie zupełnie różne choroby, z infekcją doustną nie występuje. Jest to tylko częściowo poprawne. Rzeczywiście, opryszczka wargowa jest zwykle określana przez pierwszy typ wirusa opryszczki pospolitej (HSV-1), a opryszczkę narządów płciowych przez drugi (HSV-2). Jednak oba typy wirusów mogą powodować wysypkę na wargach i narządach płciowych. Szczególnie często ta zmiana "zamieszkania" występuje tylko podczas seksu oralnego.
Mit 7. Prezerwatywa w pełni chroni przed infekcją opryszczką narządów płciowych. Prezerwatywa zmniejsza ryzyko infekcji, ale niestety nie daje 100% gwarancji. Przeniesienie wirusa może nastąpić przez obszary ciała, które nie są objęte prezerwatywą, lub poprzez pewne wady "przyjaciela z gumy" (na przykład niskiej jakości lub zbyt porowatego).
Mit 8. Najlepsze leczenie płonie alkoholem, jodem lub jasnozielonym.. Kauteryzacja nie wpływa na wirusa opryszczki i jej aktywność, ale spalenie uszkodzonej skóry i błony śluzowej w ten sposób jest bardzo łatwe. Lepiej jest delikatnie wysmarować wysypkę środkiem antyseptycznym, który nie zawiera alkoholu, aby ropne zakażenie się nie łączyło. Mianowicie, herpes simplex są leczone specjalnymi lekami przeciwwirusowymi, na przykład acyklowirem, który zapobiega namnażaniu wirusa. Z częstym spiczastym stosowaniem leków stymulujących układ odpornościowy i wzmacniających.
Mit 9. Opryszczka jest chorobą bezpieczną i atakuje tylko skórę.. W rzeczywistości, opryszczka zajmuje drugie miejsce w śmiertelności z powodu infekcji wirusowych, ustępując tylko ARVI. Wirus herpes simplex jest wbudowany w genom komórek nerwowych, dlatego wysypka występuje w miejscach zakończeń nerwowych i towarzyszy jej silny ból. Teoretycznie opryszczka może być wszędzie tam, gdzie jest tkanka nerwowa, co oznacza - w prawie każdym narządzie. Wraz ze spadkiem ogólnej i lokalnej odporności, zapalenie śluzówki może rozwinąć się w błonie śluzowej jamy ustnej i krtani, rogówce i spojówce oka, węzłach chłonnych, wewnętrznych narządach płciowych, jelitach, wątrobie, nerkach, płucach i ośrodkowym układzie nerwowym. W przypadku uszkodzenia mózgu większość pacjentów umiera lub pozostaje niepełnosprawna.
Ponadto w przypadku wrodzonej opryszczki prawdopodobne jest wystąpienie wielu wad rozwojowych, a nawet zgonu niemowlęcia, a opryszczka narządów płciowych znacznie zwiększa ryzyko raka szyjki macicy u kobiet i raka prostaty u mężczyzn.
Omów opryszczkę na forum.
Tagi: opryszczka, gerpes, leczenie opryszczki, leczenie opryszczki, opryszczki narządów płciowych, opryszczka na ustach, opryszczka na ustach, zdjęcia opryszczki, wirus opryszczki, leczenie opryszczki, opryszczka u kobiet w ciąży, opryszczka na wardze, opryszczka narządów płciowych, opryszczka i ciąża, leczenie opryszczki na ustach, w leczeniu opryszczki narządów płciowych, leków na opryszczkę, objawów opryszczki, opryszczki, środków na opryszczkę, na opryszczki, na opryszczkę, opryszczkę, na opryszczkę, na objawy opryszczki narządów płciowych, na szybkie pozbycie się opryszczki, opryszczki na likopen, jak się pozbyć od opryszczki, infekcji opryszczka, przyczyny opryszczki, opryszczka we krwi, zapobieganie opryszczce, metody leczenia opryszczki, jak wygląda opryszczka, rodzaje opryszczki, co jest niebezpieczną opryszczką, opryszczka, opryszczka jest zaraźliwa, leczenie opryszczką, maść przeciwko opryszczce, opryszczka pasta do zębów
Co to jest wirus opryszczki
Co druga osoba natknęła się na małe bąbelki na wardze, ale jest to tylko jeden z przejawów tego chorobotwórczego mikroorganizmu. Zrozumienie, czym jest opryszczka, nie można zignorować kilku jej charakterystycznych cech:
- Jeśli patogen wejdzie w ciało, jest mocno osadzony w układzie nerwowym, a osoba pozostaje na zawsze nosicielem i dostaje przewlekłą chorobę, której nie można wyleczyć.
- Wirus ma sezonowość - jest aktywowany jesienią i wiosną: klasyczne okresy naturalnego spadku odporności.
- Dzieci pozbawione przeciwciał przeciwwirusowych w wieku 3-4 lat są w większości skonfrontowane z pierwotną infekcją. Powtarzające się infekcje są często obserwowane u dorosłych.
- Proces reprodukcji wirusa przebiega następująco: infekuje komórkę, modyfikuje układy syntezy i, będąc w jądrze, programuje komórkę do produkcji nowych białek wirusowych. Szybkość tego procesu wzrasta, gdy wirus znajduje się w błonach śluzowych lub nabłonku lub we krwi / limfie.

Jak to jest transmitowane
Żadna osoba nie może być chroniona przed ryzykiem infekcji - większość ludzi jest pewna, że wirus herpetyki przenosi wyłącznie kontakt, ale nie rzadziej patogeny są przenoszone przez zawieszone w powietrzu kropelki. Jednak według statystyk medycznych wchodzi do organizmu, gdy:
- uściski dłoni
- pocałunek
- stosunek seksualny,
- używanie popularnych elementów z wirusem nośnika.
Osobną kategorią przypadków zakażenia opryszczką są przypadki zakażenia noworodków - jest to przenoszenie wirusa z matki na dziecko podczas porodu. Jeśli chodzi o sam proces penetracji, istnieje kilka mechanizmów:
- Jeśli patogeny są przenoszone drogą płciową, są przenoszone z nabłonka błony śluzowej partnera wraz z wirusem lub obszarami uszkodzenia skóry. W przypadku kontaktów ustnych algorytm transmisji jest taki sam.
- Podczas porodu wirus przenika przez kanał rodny do dziecka, poprzez kontakt z szyjką macicy (jeśli wszedł do macicy przez kanał szyjki macicy) lub przez skórę.
- Jeśli wirus jest w powszechnym użyciu, może dotrzeć do zdrowej osoby przez kontakt w ciągu kilku godzin od momentu zainfekowania obiektu. Na plastikową opryszczkę żyje 4 godziny, w tkankach może pozostawać przez 36 godzin
Gdzie może być opryszczka
Głównymi obszarami wirusa są węzły nerwowe i narządy wewnętrzne, wszelkie błony śluzowe i skóra. Dokładny obszar, w którym pojawi się infekcja opryszczkowa, zależy od jej rodzaju:
- Jeśli dana osoba otrzymała wirusa z powodu aktywnego kontaktu seksualnego, wysypka (przypominająca objawy grzybów) może wyskoczyć na zewnętrznych narządach układu rozrodczego. Kobiety z opryszczką narządów płciowych będą miały wargę sromową, szyjkę macicy i biodra. U mężczyzn głowa i tułów penisa są dotknięte, a rzadziej strefa napletka.
- Pozostałe przypadki są głównie przyczyną wysypki na otwartych obszarach błony śluzowej: warg, dróg nosowych, oczu. Rzadziej obserwuje się je na skórze ciała i twarzy.
- Jeśli wirus atakuje tylko układ nerwowy, nie może mu towarzyszyć zapalenie błony śluzowej, ale objawia się zapaleniem opon mózgowych.

Środki diagnostyczne
Ten rodzaj opryszczki rozpoznaje się zarówno na podstawie skarg pacjenta, jak i charakterystycznego objawu (wysypka na wargach lub narządach śluzowych narządów płciowych) lub podczas badania ciała z innego powodu. Lekarz w ramach procedur diagnostycznych musi:
- określić rodzaj patogenu, który spowodował rozwój opryszczki pospolitej typu 1,
- różnicować patogen,
- określić, na jakim etapie choroby pacjent szukał pomocy medycznej.
Opryszczka typu 3 (wirus ospy wietrznej-półpaśca)
Ta sama choroba w medycynie nazywana jest wirusem ospy wietrznej-półpaśca i wirusem opryszczki. Wchodzi on w ludzkie ciało przez unoszące się w powietrzu kropelki, a jeśli jest dzieckiem, rozwinie się ospa wietrzna.Osoba, która zachorowała, pozostaje nosicielem wirusa przez resztę życia, z jego lokalizacją w komórkach tkanki nerwowej.

W niektórych przypadkach "uśpiony" wirus opryszczki typu 3 u dziecka może pojawić się ponownie w starszym wieku, a obraz kliniczny w tym przypadku będzie miał charakter półpaśca.
Leczenie wirusa opryszczki typu 3
Nie ma specyficznego leczenia dla choroby typu 3 - lekarze badają pacjenta, zalecając leczenie objawowe. W dzieciństwie są to leki przeciwgorączkowe i leki zmniejszające świąd skóry. Z półpasiec - przeciwbólowe, przeciwgorączkowe, aw przypadku powiązanych chorób zapalnych - leki przeciwbakteryjne.
Herpes type 4 (Epstein-Barr virus)
Ten typ opryszczki jest określany w literaturze medycznej jako wirus Epsteina-Barr. Prowokuje rozwój zakaźnej mononukleozy, która jest charakterystyczna dla osób z rozpoznaną niedoborami odporności.

Objawy wirusa opryszczki typu 4 i leczenie
Infekcyjna mononukleoza jest zmianą błony śluzowej jamy ustnej i węzłów chłonnych, często nieodłączną cechą młodych ludzi. Głównymi objawami tej choroby są wysoka temperatura ciała, zmiany morfologiczne w strukturze krwi, patologiczne zmiany w śledzionie, wątrobie i innych narządach wewnętrznych.
Najczęstsze objawy opryszczki pospolitej typu 4:
- temperatura ciała nagle wzrasta, bez wyraźnego powodu i natychmiast do krytycznych wskaźników,
- występują dolegliwości bólowe w mięśniach, stawach, gardle i głowie,
- nabrzmiałe błony śluzowe jamy ustnej, obrzęki - lekarze mogą diagnozować w różnym stopniu zapalenie gardła i / lub zapalenie krtani,
- uczucie ciągłego zmęczenia, szybkie męczenie się, senność - objawy te mogą utrzymywać się nawet po leczeniu choroby jeszcze przez kilka miesięcy,
- małe grudkowe wykwity pojawiają się na skórze i powierzchni śluzowej, które znikają bez śladu po 3 dniach,
- węzły chłonne znacznie zwiększają rozmiar.
Środki diagnostyczne polegają na przeprowadzeniu pełnego badania pacjenta i badaniu laboratoryjnym jego biomateriału - eksperci identyfikują wirusa Epsteina-Barra.
Uwaga:To właśnie ten wirus może wywołać rozwój raka - chłoniaka Burkitta. Dlatego leczenie powinno odbywać się wyłącznie w placówce medycznej, pod stałym nadzorem personelu medycznego..
Objawy wirusa opryszczki typu 5 i leczenie
Manifestacja wirusa cytomegalii jest identyczna z przebiegiem przeziębienia:
- ból głowy
- gorączka,
- ogólne osłabienie i senność
- ból gardła podczas połykania, mówienia i odpoczynku.
Cytomegalowirus może wykazywać uszkodzenie ośrodkowego układu nerwowego, oczu, śledziony i trzustki.
Wirus herpes simplex typu 5 jest szczególnie niebezpieczny w czasie ciąży - ma aktywny negatywny wpływ na rozwój płodu w macicy. Może to prowokować:
 niedorozwój mózgu dziecka,
niedorozwój mózgu dziecka,- opóźnienie w ogólnym rozwoju dziecka,
- wysypki skórne u noworodków,
- choroby zapalne układu oddechowego u niemowlęcia.
Uwaga:leczenie wirusa opryszczki typu 5 jest rozważane tylko w czasie ciąży. Zdolność zachowania płodu jest określona przez lekarza - jeśli infekcja nastąpiła po zapłodnieniu, jest to bezwarunkowa wskazówka lekarska dla sztucznego przerywania ciąży. W przypadku infekcji wirusem opryszczki typu 5 na długo przed zajściem w ciążę lekarze przepisują leki przeciwwirusowe, leczenie objawowe i przebieg leczenia immunomodulatorami.
Wirus opryszczki typu 6
Ten rodzaj rozważanej choroby występuje w etiopatogenezie stwardnienia rozsianego.Choroba objawia się u osób w wieku 20 lat i starszych, w młodszym wieku nie stwierdzono rozpoznania stwardnienia rozsianego.
Objawy stwardnienia rozsianego obejmują:
- stałe zmęczenie
- często nawracająca depresja,
- naruszenie wrażliwości w różnych przejawach - dotyk, temperatura i inne.

Są to wczesne objawy stwardnienia rozsianego wywołane wirusem opryszczki pospolitej typu 6, ale wraz z postępem choroby pojawiają się bardziej poważne oznaki patologicznego uszkodzenia narządów i układów pacjenta. Należą do nich:
- szybkie zmiany nastroju, zaburzenia psycho-emocjonalne,
- zmniejszona ostrość wzroku, podwójne widzenie dowolnego obiektu,
- sztywność
- całkowity brak odpowiedzi na ból,
- nietrzymanie moczu i kału,
- skurcze mięśni, skurcze,
- niezwykła wymowa słów
- naruszenie instynktu przełykania.
Uwaga:Obraz kliniczny wirusa opryszczki pospolitej 6 może być zmienny - wszystko zależy od tego, które części centralnego układu nerwowego są dotknięte wirusem. Ten proces jest nieprzewidywalny, więc lekarze dokładnie określają objawy tego typu opryszczki.
Objawy wirusa opryszczki typu 7
Ten rodzaj choroby, o którym mowa, charakteryzuje się następującymi objawami:
 przewlekłe zaburzenia snu - głównie nocne bezsenność i senność w ciągu dnia,
przewlekłe zaburzenia snu - głównie nocne bezsenność i senność w ciągu dnia,- stałe zmęczenie
- niska temperatura ciała (37-37, 5 stopni), która utrzymuje się przez długi czas (do sześciu miesięcy) i nie jest usuwana przez zwykłe środki przeciwgorączkowe,
- stany depresyjne
- ogólne osłabienie przy braku wysiłku fizycznego i napięcia nerwowego,
- powiększenie węzłów chłonnych.
Opryszczka typu 8
Wirus opryszczki pospolitej typu 8 infekuje limfocyty, ale może pozostawać w ciele całkowicie zdrowych osób przez długi czas. Sposoby przenoszenia wirusa opryszczki typu 8: przez łożysko z matki na dziecko w czasie ciąży, podczas przeszczepu narządu, mogą być aktywowane podczas radioterapii.
Objawy i leczenie
Wirus opryszczki typu 8 powoduje kilka rodzajów raka:
- Mięsak Kaposiego - powstawanie wielu nowotworów złośliwych,
- pierwotny chłoniak - onkologia z porażką błon surowiczych,
- choroba castlemana.
Leczenie tak poważnych chorób onkologicznych odbywa się za pomocą radioterapii lub interwencji chirurgicznej.
Wszystkie rodzaje wirusa opryszczki muszą być traktowane bezbłędnie, od tego zależeć będzie ogólny stan zdrowia danej osoby. Nie ma bezpiecznych chorób, szczególnie etiologii wirusowej - brak terapii może prowadzić do nieodwracalnych procesów patologicznych w narządach i układach.
Tradycyjna medycyna w leczeniu opryszczki
Ważne:nie można polegać wyłącznie na tradycyjnej medycynie - środki z tej kategorii mogą jedynie wzmocnić układ odpornościowy, ale nie pozbyć się wirusa. Nawet oficjalne leki nie poradzą sobie z takim zadaniem! Ale nie warto odmawiać tradycyjnej medycyny - niektóre leki skutecznie powstrzymają pojawianie się objawów różnych chorób wywołanych przez wirusy opryszczki.
Rumianek
 3 łyżki suszonych kwiatów rumianku, zalać 500 ml wrzątku i nalegać na 6-8 godzin (środek lepiej przygotować przez noc). Powstały wlew można przyjmować doustnie w 1 łyżce stołowej bezpośrednio po posiłku - to pomoże szybko usunąć procesy zapalne w górnych drogach oddechowych i przywrócić odporność w czasie zimna.
3 łyżki suszonych kwiatów rumianku, zalać 500 ml wrzątku i nalegać na 6-8 godzin (środek lepiej przygotować przez noc). Powstały wlew można przyjmować doustnie w 1 łyżce stołowej bezpośrednio po posiłku - to pomoże szybko usunąć procesy zapalne w górnych drogach oddechowych i przywrócić odporność w czasie zimna.
Jeśli pojawią się objawy opryszczki pospolitej typu 1, a mianowicie wysypka na ustach, wówczas w powstałym rumianku nalewka należy zwilżyć gazą i zrobić płyny. Przyspieszy to proces "zimna" na wargach, a jeśli pojawi się ropny stan zapalny, wówczas rumianek "wyciągnie" całą ciecz.
Korzeń lukrecji

Ta roślina jest warzona w takich samych proporcjach jak rumianek. Ale zarówno tradycyjni uzdrawiacze, jak i lekarze z wykształceniem przestrzegają: nie można pić zbyt dużo takiej herbaty. Maksymalna dopuszczalna dawka wynosi 500 ml na dzień, a nie jeden łyk, ale w kilku dawkach.
Uwaga:korzeń lukrecji może spowodować poważne zatrucia, dlatego lek na jego podstawie jest ściśle zabroniony w czasie ciąży, z rozpoznaniem nadciśnienia i niewydolności nerek.
 Ta roślina działa od wewnątrz na wirusa herpes, więc efekt jest imponujący. Niektórzy uzdrowiciele zalecają jedzenie 2 kwiatów tej rośliny w celu zapukania, a tym samym leczenie przez 2 tygodnie, a następnie przerwę na 10-15 dni.
Ta roślina działa od wewnątrz na wirusa herpes, więc efekt jest imponujący. Niektórzy uzdrowiciele zalecają jedzenie 2 kwiatów tej rośliny w celu zapukania, a tym samym leczenie przez 2 tygodnie, a następnie przerwę na 10-15 dni.
Możesz zrobić wywar z łodyg i liści wrotyczu - 1 łyżkę suchego surowca na szklankę wrzącej wody, gotować bulion przez 10 minut przy niskiej temperaturze wrzenia. Wywar wrotyczu należy pobrać 1 łyżeczkę raz dziennie po posiłku.
Możesz użyć tego samego wywaru do użytku zewnętrznego - nasmaruj dotkniętą skórę, ułóż balsamy.
Oleje w leczeniu opryszczki

W leczeniu wysypki z opryszczką skuteczne będzie stosowanie różnych olejków - drzewa herbacianego, jodły i kamfory. W okresie występowania takich objawów jakiegokolwiek typu opryszczki, po prostu smaruj dotknięte obszary skóry 3-4 razy dziennie.
 Uwaga:wszelkie środki przygotowane zgodnie z zaleceniami z kategorii medycyny tradycyjnej nie mogą być stosowane w leczeniu opryszczki bez uprzedniej konsultacji z lekarzem. Po pierwsze, należy wykluczyć banalną nadwrażliwość i / lub indywidualną nietolerancję. Po drugie, powyższe rośliny lecznicze mają dość silny efekt terapeutyczny, aw niektórych przypadkach mogą powodować pogorszenie stanu zdrowia. Po trzecie, konieczne jest wykluczenie / potwierdzenie obecności chorób związanych z opryszczką w celu zarysowania kierunku przebiegu terapeutycznego.
Uwaga:wszelkie środki przygotowane zgodnie z zaleceniami z kategorii medycyny tradycyjnej nie mogą być stosowane w leczeniu opryszczki bez uprzedniej konsultacji z lekarzem. Po pierwsze, należy wykluczyć banalną nadwrażliwość i / lub indywidualną nietolerancję. Po drugie, powyższe rośliny lecznicze mają dość silny efekt terapeutyczny, aw niektórych przypadkach mogą powodować pogorszenie stanu zdrowia. Po trzecie, konieczne jest wykluczenie / potwierdzenie obecności chorób związanych z opryszczką w celu zarysowania kierunku przebiegu terapeutycznego.
Opryszczka często jest praktycznie nieszkodliwą chorobą, ale istnieją rodzaje tego wirusa, który może stać się naprawdę niebezpieczny nie tylko dla zdrowia, ale także dla życia pacjenta. Tylko konsultacja lekarska i kompetentna, udzielona we właściwym czasie pomoc medyczna pomogą pacjentom.
Yana Alexandrovna Tsygankova, recenzent medyczny, lekarz pierwszego kontaktu o najwyższej kategorii kwalifikacji.
36 372 wyświetleń, dziś 2 wyświetlenia
Wejście
Opryszczkalub infekcja opryszczkowa jest jedną z najczęstszych infekcji wirusowych człowieka, charakteryzującą się wysypką na dotkniętym obszarze w postaci pęcherzyków.
W wieku 13-14 lat przeciwciała przeciwko wirusowi opryszczki występują u 75% nastolatków, a w wieku 35 lat wskaźnik zakażenia (z jednym lub kilkoma rodzajami wirusa opryszczki) osiąga 90-95% populacji. Oznacza to, że przynajmniej raz ci ludzie cierpią na infekcję herpetyczną. Ale 80% zainfekowanych osób nie pokazuje wirusa.
Charakterystyka wirusa opryszczki
Wirus opryszczki jest odporny na działanie zimna, ale umiera, gdy temperatura wzrasta: w temperaturze 37,5 o С zapada się po 20 godzinach, w 50 o С - po 30 minutach. Na wyrobach metalowych (klamki, monety, krany itp.) Trwa do 2 godzin, na drewnie i plastiku - do 3 godzin, na mokrych bandażach i bawełnie w temperaturze pokojowej - do 6 godzin.
Kiedyś w organizmie ludzkim wirus z krwią rozprzestrzenia się przez narządy wewnętrzne, przenika do komórek nerwowych i "osadza się" w ich aparacie genetycznym. W tkance nerwowej wirus pozostaje na całe życie, niemożliwe jest pozbycie się go. W niekorzystnych warunkach wirus jest aktywowany i powoduje chorobę (pierwotne objawy lub nawrót).
Wirus opryszczki mnoży się w komórkach skóry i błonach śluzowych, krwi i układzie limfatycznym. Z jednej cząsteczki "matki" powstaje od 10 do 100 nowych "córek".A w zawartości pęcherzyka herpicznego w 1 ml zawiera od 1 tys 10 do 10 milionów wirionów (cząstek wirusowych).
W ludzkim ciele przeciwciała powstają w odpowiedzi na infekcję, która utrzymuje się przez całe życie. Te przeciwciała antywirusowe, takie jak sam wirus opryszczki, mogą być przenoszone z matki na dziecko.
Wirus opryszczki typu 1
Wirus opryszczki pospolitej typu 1 jest określany jako wirus opryszczki, wirus opryszczki pospolitej, ale w codziennej praktyce klinicznej choroby zakaźne często używają określenia "opryszczka wargowa" ze względu na skłonność do uszkodzenia błony śluzowej warg przez patogen. Ten rodzaj wirusa opryszczki należy do kategorii najpowszechniejszych, ponieważ zaraża organizm ludzki po urodzeniu. Kiedy aktywuje się czynnik sprawczy, objawy wirusa opryszczki pospolitej typu 1 są zlokalizowane w projekcji ust, a także w skórze trójkąta nosowo-wargowego. W sytuacji, gdy dana osoba ma oznaki wyraźnego niedoboru odporności, atypowe objawy wirusa opryszczki typu 1 mogą rozwijać się wraz z uszkodzeniem błon śluzowych narządów płciowych, łożyska paznokcia, spojówki oczu oraz jamy ustnej i nosowej.
Wirus opryszczki typu 1 ma neurotropię i neurowierszność, to znaczy może wpływać na neurony i prowokować rozwój klinicznych objawów patologii neurologicznej. Ponadto cechą patogenezy zakażenia wirusem opryszczki typu 1 jest jego zdolność do hamowania fagocytozy, jako jednego z głównych ogniw odporności. Biorąc pod uwagę powyższe cechy, wirus opryszczki pospolitej typu 1 jest podatny na długotrwałe utajone przewóz ze stężeniem wirionów w tkance nerwowej, co stwarza warunki dla maksymalnego możliwego rozprzestrzeniania się w populacji ludzkiej.
Aktywacja wirusa opryszczki pospolitej typu 1 w organizmie człowieka z pojawieniem się objawów klinicznych występuje z częstością do trzech razy w roku, a czas trwania obrazu klinicznego wynosi nie więcej niż dziesięć dni. W sytuacji, gdy zarażona osoba cierpi na jakąś formę niedoboru odporności, może nastąpić wzrost okresów nawracającej infekcji.
Wśród patognomonicznych objawów klinicznych wirusa opryszczki pospolitej typu 1 należy zauważyć pojawienie się pęcherzykowego uszkodzenia warg, spojówki na tle umiarkowanej ekspresji zatrucia i zespołu nieżytu. W celu odróżnienia klinicznych objawów zakażenia wirusem opryszczki pospolitej typu 1 należy zastosować metody laboratoryjne w celu określenia rodzaju patogenu, stadium klinicznego choroby, które opiera się na określeniu miana określonych przeciwciał. Przepisując pacjentowi analizę laboratoryjną w celu określenia aktywności wirusa opryszczki typu 1, należy wziąć pod uwagę, że IgM występuje w piątym dniu po zakażeniu, a IgG jest wykrywane zaledwie dwa tygodnie po wystąpieniu choroby. Czas trwania krążenia IgM w krążeniu ogólnym wynosi trzy miesiące, podczas gdy IgG dla wirusa opryszczki pospolitej typu 1 występuje przez całe życie od czasu początkowej infekcji. Cechą IgG jest ich zdolność do przekraczania bariery łożyskowej. Główną funkcją IgG jest neutralizacja wirusa opryszczki typu 1, a IgM działa jako prowokator do tworzenia procesów odpornościowych w zakażonym organizmie.
Tak więc, jeśli podwyższone miano swoistej IgG na wirus opryszczki typu 1 wykrywa się na tle aktywnych objawów klinicznych u badanego pacjenta we krwi obwodowej, można wywnioskować, że powstaje intensywna odporność swoista dla typu. Określenie niskiego miana IgG jednocześnie z ujemną reakcją PCR przemawia na korzyść utajonego przebiegu zakażenia wirusem opryszczki.
Kategoria najbardziej podatna na wirusa opryszczki typu 1 to kobiety w wieku rozrodczym, zwłaszcza w okresie ciąży.Szczególnie niebezpieczną sytuacją jest infekcja wirusem opryszczki typu 1 w pierwszym trymestrze ciąży, ponieważ w tych warunkach wirus przenika przez barierę łożyskową i wywołuje rozwój nieprawidłowości w rozwoju płodowego układu nerwowego, które czasami są nie do pogodzenia z życiem.
Leczenie lekiem opryszczki pospolitej typu 1 jest trudne dla lekarza prowadzącego ze względu na brak skutecznych leków antywirusowych, które mogą całkowicie zniszczyć wszystkie cząsteczki wirusowe w ludzkim ciele. Nie stosuje się również profilaktycznego leczenia wirusa opryszczki typu 1, a zapobieganie zakażeniu jest możliwe tylko wtedy, gdy zakażenie przenoszone drogą powietrzną i kontaktową jest wykluczone. Leki przeciwbakteryjne nie wchodzą w skład kompleksowego schematu leczenia wirusa opryszczki pospolitej typu 1. Obecnie, w leczeniu pacjentów cierpiących na aktywną postać wirusa opryszczki typu 1, leki przeciwwirusowe oparte na Acyclovir są stosowane w różnych postaciach dawkowania (1 g na dzień doustnie w postaci tabletki, szacowana dzienna dawka do podawania dożylnego wynosi 5 mg na kg Masa ciała pacjenta, maść zawierająca acyklowir jest stosowana jako terapia lokalna). Terminowe przydzielenie terapii antywirusowej dla wirusa opryszczki pospolitej 1 pozwala zmniejszyć intensywność i czas trwania objawów klinicznych, zmniejszając liczbę nawrotów.
Wirus opryszczki typu 3
Wirus opryszczki typu 3 lub ospa wietrzna-półpaśca, określany jako wirus chorób zakaźnych jako wirus półpaśca, i podstawowym środkiem jego rozprzestrzeniania się jest powietrzny i kontaktowy dom. Po zakażeniu w dzieciństwie wirus opryszczki typu 3 wywołuje rozwój objawów klinicznych ospy wietrznej, po czym w organizmie powstaje trwający całe życie nosiciel wirusa o stężeniu cząsteczek wirusowych w tkankach nerwowych. Nawracające objawy wirusa opryszczki typu 3 objawiające się w postaci choroby zwanej półpasiec.
Objawy kliniczne wirusa opryszczki typu 3 w praktyce pediatrycznej są korzystne, a czas ich trwania nie przekracza dwóch miesięcy. Główne patognomoniczne objawy wirusa opryszczki typu 3 w tej sytuacji przejawiają się intensywnym świądem, pojawieniem się pęcherzyków na skórze, w tym owłosieniem głowy, wyraźnym syndromem upojenia w trakcie debiutu choroby.
Aktywacja wirusa opryszczki typu 3 w wieku dorosłym wywołuje pojawienie się typowej wysypki pęcherzykowej z lokalizacją wzdłuż pni nerwowych. Pojawieniu się wysypki towarzyszy rozwój intensywnego zespołu bólowego wzdłuż ścieżki nerwów trwającego do dwóch tygodni, gorączka i ciężki zespół zatrucia. Procesowi gojenia się zaciekłych elementów towarzyszy rozwój umiarkowanie wyraźnych śródskórnych zmian bliznowaciejących. Zanikowi objawów klinicznych półpaśca towarzyszy nagromadzenie cząstek wirusowych w tkance nerwowej i znajdowanie go w stanie utajonym przez całe życie. Epidemiolodzy patrzą na wirus opryszczki typu 3 jako często nawracającą patologię zakaźną.
Powikłana opryszczka typu 3 objawia się przez zapalenie zwojów lub zapalenie kręgosłupa. Ponadto w tej kategorii pacjentów występuje tendencja do występowania reakcji alergicznych, owrzodzeń skóry, zapalenia spojówek i wyprysku. Nawracający wirus opryszczki pospolitej typu 3 obserwuje się przy zmniejszeniu funkcji ludzkiego układu immunologicznego.
Leczenie wirusa opryszczki typu 3 powinno być prowadzone wyłącznie w szpitalu neurologicznym, a następnie obserwacja pacjenta przez neurologa.Niestety, leczenie przeciwwirusowe opryszczki typu 3 nie zostało opracowane do tej pory, dlatego kompleksowa terapia obejmuje leki objawowe, których stosowanie ma na celu poprawę stanu pacjenta.
Wirus opryszczki typu 4
Wirus opryszczki typu 4 lub Epstein-Barr jest prowokatorem do rozwoju chorób zakaźnych, takich jak mononukleoza zakaźna. Objawy debiutu wirusa herpes simplex typu 4 z reguły w momencie obniżenia funkcji ludzkiego układu odpornościowego, co można zaobserwować w różnych stanach.
Preferowaną lokalizacją zmian patologicznych w mononukleozie zakaźnej jest powierzchnia błon śluzowych jamy ustnej, kolektory limfatyczne, miąższ wątroby i śledziony. W początkowej fazie choroby objawy wirusa opryszczki typu 4 występują w postaci gorączki, pojawiania się nietypowych komórek jednojądrzastych we krwi. Główną kategorią ryzyka dla zakażenia wirusem opryszczki typu 4 jest młodzież, a jedynym możliwym sposobem zakażenia jest powietrze. W przypadku zakażenia wirusem opryszczki typ 4 charakteryzuje się długim okresem inkubacji patogenu, który może osiągnąć dwa miesiące.
Debiutem objawów klinicznych w przypadku wirusa opryszczki pospolitej typu 4 jest pojawienie się ostrej reakcji pyretycznej u człowieka, objawy zatrucia w postaci bólu głowy, osłabienia, bóle mięśni, po których następuje wzrost zjawiska nieżytowego zlokalizowanego w jamie nosowej gardła i nosogardzieli.
Wśród środków diagnostycznych, aby wiarygodnie zweryfikować wirusa opryszczki typu 4, należy uznać analizę PCR, która wykrywa DNA wirusa. Leczenie wirusa opryszczki pospolitej typu 4 powinno być kompleksowe i kontrolowane przez specjalistów o różnych profilach medycznych. Głównym lekiem na wirusa opryszczki typu 4 są leki, których działanie ma na celu normalizację funkcji aparatu odpornościowego pacjenta, a także leków patogennych (hepatoprotekcyjne, detoksykacyjne i leki nadwrażliwości). Należy pamiętać, że brak szybkiej korekty medycznej jest obarczony procesem złośliwości i rozwojem chłoniaka Burkitta.
Wirus opryszczki typu 5
Wirus opryszczki typu 5, zwany cytomegalowirusem, bardzo rzadko wywołuje rozwój aktywnego klinicznego obrazu choroby, w większości przypadków rozwijający się zagrażający życiu nosiciel wirusa rozwija się u zarażonej osoby. Wśród możliwych sposobów przenoszenia wirusa opryszczki typu 5 przez epidemiologów dopuszczono metodę powietrzną, kontaktową i transplacentalną. Diagnostyka laboratoryjna wirusa opryszczki typu 5 nie jest trudna i polega na wykrywaniu komórek atypowych - komórek cytomegalskich.
Objawy kliniczne wirusa opryszczki pospolitej typu 5 rozwijają się na tle osłabienia funkcji ludzkiego aparatu odpornościowego po zakończeniu okresu inkubacji wirusa, który może trwać do dwóch miesięcy. W początkowym okresie choroby objawy wirusa opryszczki typu 5 mogą symulować rozwój banalnej infekcji wirusowej układu oddechowego i polegać na pojawieniu się reakcji gorączkowej, bólu w głowie i plecach gardła bez wizualnego uszkodzenia migdałków gardłowych i reakcji z węzłów chłonnych.
Osobno należy wspomnieć o negatywnym wpływie wirusa opryszczki typu 5 na przebieg ciąży, ponieważ ten rodzaj patogenu swobodnie pokonuje barierę przezprzełykową i prowokuje powstawanie poważnych nieprawidłowości w rozwoju płodowym aż do rozwoju poronienia i porodu martwego. Wirus opryszczki pospolitej typu 5 powoduje rozwój nieprawidłowości w rozwoju mózgu u nowo narodzonego dziecka, zaburzenia umysłowe i umysłowe, które znacznie pogarszają przebieg choroby.
Weryfikacja rozpoznania "wirus opryszczki typu 5" staje się możliwa dopiero po przeprowadzeniu kompleksowego badania pacjenta (badanie ultrasonograficzne kobiety podczas ciąży, wiroskopia z użyciem mikroskopu elektronowego i diagnostyka PCR). Retrospektywne znaczenie mają również serologiczne metody diagnostyczne, które obejmują oznaczanie miana swoistych przeciwciał przeciwwirusowych w surowicy osoby zakażonej.
Leczenie wirusa opryszczki pospolitej typu 5 jest korzystnie inicjowane w okresie planowania ciąży. W przypadku późnej weryfikacji diagnozy leczenie antywirusowe wirusa opryszczki typu 5 u kobiety w ciąży jest ustalane przez ginekologa wraz ze specjalistą chorób zakaźnych po laboratoryjnym określeniu aktywności procesu zakaźnego. Sytuacja, w której pierwotna infekcja kobiety wystąpiła po zapłodnieniu, jest podstawą do przedwczesnego przerwania ciąży.
Główną terapią wirusa opryszczki pospolitej typu 5 jest stosowanie wzmacniającej terapii witaminowej, środków immunomodulujących, a także leków objawowych.
Wirus opryszczki typu 7
Objawy wirusa opryszczki typu 7 są często łączone z objawami podobnego patogenu typu 6 i objawiają się rozwojem zespołu chronicznego zmęczenia, a także jednym z prowokujących czynników w rozwoju onkopatologii tkanki limfatycznej.
Objawy kliniczne wirusa opryszczki typu 7 mogą zadebiutować w dowolnym momencie, nawet na tle normalnej funkcji ludzkiego układu odpornościowego i przejawiają się jako słabość zmotywowana, zwiększona nerwowość, nadmierna podejrzliwość i skłonność do stanu depresyjnego.
Przez długi czas stwierdza się stan podgorączkowy i bezsenność u zakażonej osoby, a obiektywne badanie pacjenta ujawnia limfadenopatię różnych grup węzłów chłonnych. Te niespecyficzne objawy wirusa opryszczki typu 7 nie pozwalają wiarygodnie zweryfikować diagnozy na etapie przedbazowym. Jako dodatkowe środki diagnostyczne dla wirusa opryszczki typu 7, należy zastosować reakcję łańcuchową polimerazy w celu wykrycia aparatu genetycznego wirusa, enzymatyczny test immunologiczny w celu określenia wzrostu miana IgG. Analizując immunogram pacjenta, obniżenie wskaźnika T-killer określane jest na tle wzrostu krążących kompleksów immunologicznych.
Leczenie opryszczki typu 7 nie różni się zasadniczo od leczenia innych typów tego wirusa. Niestety, leczenie przeciwwirusowe wirusa opryszczki typu 7 jest stosowane nie tyle w celu zahamowania aktywności wirusa, ale w poprawie pracy aparatu odpornościowego pacjenta. Konkretna profilaktyka wirusa opryszczki typu 7 obecnie nie jest przeprowadzana z powodu braku skutecznej szczepionki antyherpetycznej.
Wirus opryszczki typu 8
Weryfikacja wirusa opryszczki typu 8 została przeprowadzona stosunkowo niedawno, a jednocześnie wykazano jej negatywny wpływ na funkcję limfocytów. Przez długi czas wirus opryszczki typu 8 zachowuje oznaki życiowej aktywności w ciele zakażonej osoby, jednak warunkiem jego aktywacji jest ograniczenie funkcji aparatu odpornościowego pacjenta. Źródłem rozprzestrzeniania się wirusa opryszczki typu 8 mogą być zarówno osoby cierpiące na aktywną postać kliniczną choroby, jak i nosiciele wirusa. Ten typ patogenu charakteryzuje się różnymi sposobami przenoszenia zakażenia w postaci infekcji seksualnej, powietrznej, przezpłytkowej i wewnątrznaczyniowej. Pozytywnym faktem jest to, że nawet po przeniesieniu wirusa z matki na płód, objawy wirusa opryszczki typu 8 u dziecka prawie się nie pojawiają.Główną grupą ryzyka rozwoju klinicznie aktywnych postaci choroby są osoby cierpiące na uporczywe zmniejszanie się pracy układu odpornościowego (zakażonych HIV, pacjentów po transplantacji i radioterapii).
Objawy wirusa opryszczki typu 8 są różnorodne i znajdują się w obrazie klinicznym mięsaka Kaposiego, chłoniaka, choroby Castellani. Wirus opryszczki typu 8, objawiający się mięsakiem Kaposiego, jest układową onkopatologią, której markami klinicznymi są pojawianie się śródskórnych nowotworów rozprzestrzenionych na wewnętrzne narządy pochodzenia naczyniowego.
Klasyczna wersja wirusa opryszczki pospolitej typu 8 objawia się głównie wśród męskiej połowy ludzkości starości. Pierwotna lokalizacja procesu patologicznego odnotowana jest na skórze kończyn dolnych w postaci powstawania licznych plamek i guzków o charakterze symetrycznym. U niektórych pacjentów, oprócz guzków, obserwuje się tworzenie śródskórnych dużych łysinek wielocyklicznej postaci ciemnoczerwonego koloru, które nie mają wyraźnych granic i nie powodują dyskomfortu i bólu u ludzi.
Na etapie wyraźnego obrazu klinicznego wirus opryszczki typu 8 objawia się powstaniem wyraźnego zespołu obrzęku o maksymalnej sile na kończynach dolnych.
Wirus opryszczki typu 8 może występować z różnym stopniem wzrostu i nasileniem objawów klinicznych. Tak więc, w ostrym przebiegu, pacjent ma intensywne rozprzestrzenianie śródskórnych formacji guza z tendencją do rozwoju powikłań w postaci owrzodzeń, powstawania głębokich wrzodów spowodowanych procesami rozpadu substratu nowotworowego. W tej sytuacji u pacjenta z wirusem opryszczki typu 8 obserwuje się zwiększenie toksyczności i rozwój zapalenia węzłów chłonnych. Czas trwania klinicznego obrazu choroby w tej sytuacji nie przekracza sześciu miesięcy, po czym następuje śmiertelny wynik.
Większość zakażonej populacji rozwija przewlekły przebieg wirusa opryszczki pospolitej typu 8 z powolnym postępowaniem objawów klinicznych i wyraźnym efektem stosowania leków przeciwwirusowych.
W endemicznym typie mięsaka Kaposiego, który jest wywoływany przez wirusa opryszczki typu 8, mogą pojawić się piorunujące i przewlekłe objawy kliniczne. Typowy wirus opryszczki typu 8 występuje częściej w praktyce pediatrycznej na terytorium Afryki Środkowej, a jego cechami wyróżniającymi jest szybki postęp wzrostu substratu nowotworowego, rozległe uszkodzenie węzłów chłonnych, a także narządów wewnętrznych, a objawy skórne choroby są minimalne. Śmiertelność wynosi 80% -90%, średnio po trzech miesiącach od wystąpienia choroby.
Na tle długotrwałego stosowania leków immunosupresyjnych, które najczęściej mają miejsce w okresie rekonwalescencji po przeszczepieniu narządu, istnieje ryzyko rozwinięcia się wirusa opryszczki typu 8 o właściwościach immunosupresyjnych, co z reguły jest korzystne. W tej sytuacji specyficzne leczenie przeciwwirusowe dla wirusa opryszczki typu 8 nie ma zastosowania, a objawy kliniczne choroby zatrzymują się po zaprzestaniu leczenia.
Rozpoznanie wirusa opryszczki typu 8, występującego w postaci mięsaka Kaposiego, z reguły nie jest trudne dla doświadczonego specjalisty, nawet podczas wstępnego badania obiektywnego. Badanie histologiczne próbek podłoża nowotworowego na skórze ma najwyższą dokładność. W diagnostyce różnicowej zakażenia HIV, pacjent cierpiący na wirusa opryszczki pospolitej typu 8 w postaci mięsaka Kaposiego powinien być enzymatycznym testem immunologicznym, polegającym na oznaczeniu stężenia określonych przeciwciał w surowicy.Dokładność 99% w odniesieniu do identyfikacji wirusa opryszczki typu 8 ma taką technikę, jak reakcja łańcuchowa polimerazy, która pozwala na określenie obecności w ludzkim ciele genetycznego aparatu wirusów. Jako instrumentalna metoda diagnostyczna, mająca na celu określenie postaci klinicznej wirusa opryszczki typu 8, biopsja punkcji węzła chłonnego jest stosowana pod kontrolą ultrasonograficzną. W celu wykrycia zmian patologicznych w narządach wewnętrznych wskazane jest wykonanie tomografii komputerowej pacjenta. Po porażce typu pałeczki płucnej i węzłów chłonnych opryszczki typu 8 należy przeprowadzić prześwietlenie jamy klatki piersiowej i bronchoskopii z biopsją.
Niestety, skuteczne leczenie wirusa opryszczki typu 8, występującego w postaci mięsaka Kaposiego, nie zostało jeszcze opracowane, a wszystkie stosowane metody leczenia mają na celu jedynie złagodzenie stanu pacjenta. Przy masowym rozprzestrzenianiu się zmian śródskórnych leczenie operacyjne nie jest stosowane. Jeśli pacjent ma pojedynczy węzeł, stosuje się chirurgiczną resekcję lub krioterapię. Połączone stosowanie cytostatyków z interferonem, z wyjątkiem typu immunosupresyjnego mięsaka Kaposiego, ma dobry efekt terapeutyczny w wirusie opryszczki pospolitej typu 8. W okresach między chemioterapią pacjentowi pokazano kilka kursów radioterapii.
Wirus Herpes simplex typu 8, występujący w postaci pierwotnego chłoniaka błon surowiczych, należy również do kategorii chorób onkologicznych, a podstawą jego rozwoju jest tworzenie transformacji komórek limfocytarnych w komórki nowotworowe. Ta postać kliniczna wirusa opryszczki typu 8 rozwija się głównie u osób zakażonych wirusem HIV i objawia się pojawieniem się zapalenia osierdzia, zapalenia opłucnej i puchliny brzusznej, którego zawartość jest surowicowym płynem zawierającym komórki nowotworowe.
Aby ustalić wiarygodną diagnozę dla pacjenta cierpiącego na chłoniaka z komórek błon surowiczych wywołanego wirusem opryszczki pospolitej typu 8, konieczne jest przeprowadzenie szeregu pomiarów diagnostycznych w postaci ogólnych klinicznych testów laboratoryjnych, metod radiacyjnych diagnostyki instrumentalnej, minimalnie inwazyjnej wizualizacji laparaskopowej (biopsja nakłucia, laparakenteza). Materiał uzyskany po nakłuciu chorej jamy należy poddać badaniom cytologicznym i wirusologicznym. W większości sytuacji technik laboratoryjny może rozpoznać określone komórki nowotworowe w płynie aspiracyjnym.
Chemioterapeutyczne leczenie opryszczki typu 8, występujące w postaci pierwotnego chłoniaka błon surowiczych, z reguły daje wynik dodatni, pod warunkiem, że jest on połączony z wysoce aktywną terapią przeciwretrowirusową, której działanie farmakologiczne ma na celu zahamowanie wirusa niedoboru odporności.
Względnie rzadką postacią kliniczną wirusa opryszczki typu 8 jest choroba Castlemana, objawiająca się wzrostem wewnątrz klatki piersiowej, krezkowych węzłów chłonnych, a następnie rozprzestrzenianiem się procesu patologicznego na inne grupy kolektorów limfatycznych. Najczęstszym typem patogenetycznym tej patologii jest hialino-naczyniowe, które w większości przypadków przebiega bezobjawowo. W przypadku choroby plasmackomórkowej choroby Castlelemana, jednocześnie z pokonaniem krezkowych węzłów chłonnych, pacjent przejawia ostre objawy zatrucia, anemię i hipergammaglobulinemię. Względnie rzadki patogenetyczny wariant choroby jest wieloogniskowy, charakteryzujący się ogólnoustrojową zmianą ze stężeniem procesu patologicznego w węzłach chłonnych śródpiersia, klatki piersiowej i krezki, z późniejszym rozwojem zespołu obrzęku i powiększeniem wątroby.
Zmiany patologiczne w węzłach chłonnych postępują powoli, a także są podatne na zwapnienia.Obrazowanie ultrasonograficzne, tomografia komputerowa i endoskopia są stosowane jako podstawowe metody diagnostyczne w celu podejrzenia zmian w węzłach chłonnych za pomocą wirusa opryszczki typu 8. W celu zweryfikowania patogenu wywołującego rozwój powyższych objawów należy przeprowadzić reakcję łańcuchową polimerazy. Niemniej jednak, biopsja punkcji dotkniętego węzła chłonnego ma najwyższą dokładność w odniesieniu do weryfikacji diagnozy.
W przypadku ogólnoustrojowego uszkodzenia organizmu człowieka przez wirusa opryszczki pospolitej typu 8 przy użyciu różnych grup węzłów chłonnych stosuje się radioterapię, natomiast w obecności pojedynczego guza leczenie chirurgiczne jest skuteczne.
Wirus opryszczki - który lekarz pomoże? W przypadku pojawienia się lub podejrzenia rozwoju jakiegokolwiek rodzaju wirusa opryszczki, należy niezwłocznie zasięgnąć porady takich lekarzy, jak specjalista chorób zakaźnych, ginekolog, chirurg, radiolog.
Objawy źle zbadanych postaci wirusa opryszczki typu 6, 7 i 8
 Opryszczka typu 6 żyje w mikrofagach i limfocytach. Spośród wszystkich osób dorosłych około 50% jest nosicielami tej infekcji, infekując resztę przez krew i ślinę, a także przez unoszące się w powietrzu kropelki.
Opryszczka typu 6 żyje w mikrofagach i limfocytach. Spośród wszystkich osób dorosłych około 50% jest nosicielami tej infekcji, infekując resztę przez krew i ślinę, a także przez unoszące się w powietrzu kropelki.
Objawy choroby - swędząca wysypka na skórze i błonach śluzowych, gorączka, wrzody lub plamy na skórze pleców, klatki piersiowej lub brzucha (exanthema), zespół mononukleozy, astenia. W przypadku niedoboru odporności możliwe jest zapalenie mózgu.
Często zakażenie występuje u małych dzieci (3 miesiące - 4 lata). Przejawia się to nagłą exishema i gorączką (do 40 ° C), oznaki zatrucia. Objawy trwają do 4 dni, następnie zostają zastąpione wysypką trwającą 3 dni. Czasami po gorączce nie ma wysypki, ale mogą występować skurcze spowodowane zbyt wysoką temperaturą. Po osiągnięciu 5 lat większość dzieci rozwija odporność na opryszczkę pospolitą typu 6, tylko bardzo silny niedobór odporności może spowodować nawrót.
Opryszczka typu 7 promuje aktywację wirusa 6 i zwiększa ryzyko rozwoju zespołu przewlekłego zmęczenia. Ten zespół jest główną manifestacją infekcji wirusowej.
Objawia się przez następujące objawy:
- ogólny podział
- ciągłe zmęczenie i brak tonu,
- zły nastrój, niepokój i zatory psycho-emocjonalne,
- niepełnosprawność i koncentracja,
- brak pozytywnych zmian nawet po długim odpoczynku,
- zaburzenia pamięci
- bóle głowy i płaczliwość,
- zaburzenia snu i brak snu nawet przy długotrwałym śnie,
- oznaki depresji
- niewielki wzrost temperatury przez długi czas (do sześciu miesięcy),
- obrzęk węzłów chłonnych.
Opryszczka typu 8 najmniej badane. Objawy obejmują rozwój innych chorób - mięsaka Kaposiego, pierwotnych chłoniaków, choroby Castlemana i szpiczaka mnogiego. W tym samym czasie pacjent ma złośliwe nowotwory na skórze, błonach śluzowych, narządach wewnętrznych i węzłach chłonnych, wyglądające jak symetryczne płytki lub plamy o ciemnoczerwonym lub fioletowym zabarwieniu. Może również występować krwawy kaszel, ciężka niestrawność, ból podczas jedzenia.
Objawy opryszczki oka dowolnego typu
Opryszczka oczna rozwija się na siatkówce, powiekach lub śluzowych oczach. Nawroty mogą występować 3-5 razy w roku - jest to jedna z najczęstszych postaci infekcji opryszczki, spowodowana głównie przez 1 i 3 typy wirusa.
Objawy opryszczki ocznej są podobne do objawów alergicznych lub infekcji bakteryjnych, pęcherzyki opryszczkowe pojawiają się w oczach i obserwuje się następujące objawy:
- gałki oczne i powieki rumienią się
- pojawia się ból i uczucie obcości w oku,
- w dobrym świetle, jest dyskomfort,
- ostrość wzroku zmniejsza się, staje się "mglista",
- przed twoimi oczami są iskry lub błyski,
- kształt i rozmiar obiektów wydaje się być nieregularny lub podzielony,
- widzenie w mroku jest znacznie zmniejszone,
- kurcz powiek - powieki konwulsyjnie ściśnięte.
Często pacjenci skarżą się na silny ból na orbicie i powyżej brwi. Pole widzenia staje się węższe, w środku może być martwy punkt. Poruszanie oczami jest trudne i bolesne. Wszystko to może towarzyszyć nudnościom, niskiej gorączce i bólom głowy.
Objawy dusznicy bolesnej
U dorosłych i dzieci z wirusem opryszczki często stwierdza się dusznicę bolesną wywołaną tą infekcją. Jego początek jest zwykle ostry i niezwykle ostry:
- Temperatura wzrasta do 40-41 ° C, podobnie jak w przypadku zapalenia płuc.
- Ciężki ból pojawia się w gardle, jest bardzo trudny do przełknięcia, dyskomfort trwa co najmniej 3 dni.
- Błona śluzowa gardła ulega obrzękowi, na migdałkach i podniebieniu widoczna jest opryszczkowa wysypka z białymi pęcherzami.
- Z biegiem czasu pęcherzyki łączą się ze sobą, tworząc gęstą białą "patynę" pokrytą filmem i otoczoną czerwienią.
- Ropienie wysypki trwa do 3 tygodni, podczas których opryszczka może zetknąć się ze skórą twarzy.
Okres inkubacji opryszczkowego zapalenia gardła trwa 1-2 tygodnie. Czasami pacjent odzyskuje łatwo - zatrucie przechodzi przed erupcją pęcherzyków przez 6 dni, leczenie jest znacznie uproszczone. Czasami występują powikłania - opryszczkowe zapalenie błony śluzowej nosa, przewlekłe zapalenie migdałków, zapalenie ucha środkowego, zapalenie mięśnia sercowego, zapalenie mózgu itp.
Objawy neuralgii poopryszczkowej
Neuralgia popółpaścowa jest echem choroby po wyzdrowieniu z opryszczki typu 3. Po nawrocie wirusa Zoster pacjent pozostaje nieprzyjemny i objawia się infekcją, chociaż choroba już ustąpiła. Ostre objawy całkowicie zniknęły. Tak więc z takimi nerwobólami są:
- resztkowe wysuszenie i łuskowate skorupy na ziemi, gdzie miała półpasiec,
- pulsujący ból lub mrowienie w tym obszarze, czasem bardzo silny,
- swędzenie między bolesnymi atakami, wywołujące podrażnienie, które tylko zwiększa późniejszy ból,
- drętwienie obszarów skóry w miejscu, w którym następuje utrata lub nadmierna reakcja na zewnętrzne czynniki drażniące
- osłabienie mięśni i stany paralityczne (częściej w starszym wieku).
Neuralgia popółpaścowa trwa zwykle 2-3 tygodnie, ale czasami pozostaje 2 miesiące lub nawet rok. Niektóre objawy utrzymują się nawet dłużej, np. Osłabienie mięśni lub nadmierna reakcja skórna. Wszystko to koliduje z normalnym trybem życia ludzi, którzy przeszli powtarzającą się aktywność wirusa ospy wietrznej-półpaśca.
Wszystkie informacje są podane wyłącznie w celach informacyjnych. I nie jest instrukcją do samoleczenia. Jeśli źle się poczujesz, skontaktuj się z lekarzem.
Objawy opryszczki pospolitej
 Wirus typu 1 może infekować błony śluzowe lub skórę w dowolnym miejscu. Ale najczęściej charakterystyczna wysypka jest zlokalizowana na wargach lub skrzydłach nosa, na błonie śluzowej jamy ustnej. Skóra na policzkach, na czole, małżowinach usznych i innych miejscach jest mniej dotknięta.
Wirus typu 1 może infekować błony śluzowe lub skórę w dowolnym miejscu. Ale najczęściej charakterystyczna wysypka jest zlokalizowana na wargach lub skrzydłach nosa, na błonie śluzowej jamy ustnej. Skóra na policzkach, na czole, małżowinach usznych i innych miejscach jest mniej dotknięta.
1-2 dni przed wystąpieniem wysypki może wystąpić świąd, pieczenie, czasami osłabienie i ogólne złe samopoczucie. Następnie pojawiają się bąbelki o średnicy do 3 mm z przezroczystą zawartością. Pojawieniu się pęcherzyków towarzyszy silny ból, nieprzyjemne mrowienie. Pęcherzyki mogą się ze sobą łączyć. W tym miejscu występuje nieznaczny obrzęk i zaczerwienienie tkanek. Wysypce może towarzyszyć gorączka, ból głowy.
Następnie zawartość pęcherzyków staje się mętna, obrzęk i zaczerwienienie znikają. Po 3-5 dniach pęcherzyki pękają, a ból w miejscu pęcherzyka staje się zaskorupiały. W dniach 7-9 skorupa zostaje odrzucona, nie pozostawiając śladu. Proces może trwać do 2 tygodni.
U 30% kobiet iu 10% mężczyzn pierwotna opryszczka prowadzi do powikłań, z których najpoważniejszym jest opryszczkowe zapalenie opon mózgowo-rdzeniowych (uszkodzenie wyściółki mózgu).
Nawroty opryszczki występują z podobnymi objawami. Może występować łagodniejszy przebieg choroby i szybsze gojenie się owrzodzeń. Nawrót (w obecności czynników prowokujących) można zaobserwować do 6 rocznie.
Objawy opryszczki narządów płciowych
 Opryszczka narządów płciowych - uszkodzenie skóry i błon śluzowych zewnętrznych narządów płciowych. Może to być spowodowane przez typy wirusów 1 i 2.
Opryszczka narządów płciowych - uszkodzenie skóry i błon śluzowych zewnętrznych narządów płciowych. Może to być spowodowane przez typy wirusów 1 i 2.
Zakażenie występuje podczas stosunku płciowego (pochwowego, doustnego, analnego) lub podczas przenoszenia zakażenia ręcznie z innej lokalizacji. Źródłem zakażenia może być partner seksualny bez ostrych objawów choroby, tj. nosiciel wirusa.
Występuje pierwotna i nawracająca opryszczka narządów płciowych. Nawracająca opryszczka może występować w typowych, atypowych i bezobjawowych (wirusowych) postaciach.
Nietypowy przebieg choroby występuje w 65% przypadków. Wirusowy charakter przewlekłego procesu zapalnego w narządach płciowych w takich przypadkach jest potwierdzony badaniem laboratoryjnym, ponieważ wysypki typowe dla opryszczki nr.
Z typowym przebiegiem, początkowo swędzeniem i pieczeniem w obszarze późniejszego pojawienia się wysypki pęcherzykowej, ogólne złe samopoczucie jest niepokojące. Mogą być dreszcze i gorączka, bóle głowy. Podczas oddawania moczu może wystąpić ból, ropne wydzielina z pochwy. Zwiększone węzły chłonne w pobliżu.
Następnie są pęcherzyki (pojedyncze lub drenujące) na żołędzi prącia, napletek - u mężczyzn oraz w okolicy dużych i małych warg sromowych - u kobiet. Przezroczysta zawartość bąbelków staje się mętna. Po 4-5 dniach pęcherzyki zostają otwarte, a rany są zasklepione. Gdy wysypka drenażowa ma rozmiary powierzchni wrzodziejącej może być znaczna. Proces trwa około 3 tygodni.
Opryszczka może "odpłynąć" na błonę śluzową pochwy, cewki moczowej, szyjki macicy, skóry pośladków, ud kobiet i mężczyzn - na cewkę moczową, jądra i gruczoł krokowy.
Opryszczka narządów płciowych u kobiet może prowadzić do następujących konsekwencji:
- uporczywe swędzenie w kroczu i pochwie,
- erozja szyjki macicy,
- rak szyjki macicy,
- wczesna infekcja płodu i poronienia,
- infekcja płodu w późniejszych stadiach ciąży może objawiać się uszkodzeniem oczu, skóry, układu nerwowego i opóźnień rozwojowych. Szczególnie niebezpieczne jest początkowe zakażenie kobiety w ostatnim trymestrze ciąży.
Opryszczka narządów płciowych u kobiety w ciąży w ostatnich tygodniach przed porodem jest wskazaniem do porodu przez cesarskie cięcie.
Opryszczka narządów płciowych u mężczyzn może powodować raka prostaty.
Nawroty opryszczki narządów płciowych przebiegają łatwiej niż epizod pierwotnej infekcji, bez gorączki i złego samopoczucia. Wysypka z mniejszą liczbą nawrotów.
Objawy Herpes Zoster
 Trzeci rodzaj wirusa opryszczki powoduje półpasiec (lub półpasiec) i ospę wietrzną. Aktywacja wirusa u osób, które chorowały na ospę wietrzną w dzieciństwie występuje wtedy, gdy występują czynniki prowokujące (obniżona odporność, stres, poważne choroby itp.).
Trzeci rodzaj wirusa opryszczki powoduje półpasiec (lub półpasiec) i ospę wietrzną. Aktywacja wirusa u osób, które chorowały na ospę wietrzną w dzieciństwie występuje wtedy, gdy występują czynniki prowokujące (obniżona odporność, stres, poważne choroby itp.).
Początkowo występuje silny ból wzdłuż nerwu (zwykle wzdłuż nerwów międzyżebrowych), złe samopoczucie, ból głowy. Kilka dni później wzdłuż nerwu na obrzękłej, lekko zaczerwienionej skórze pojawia się grupa pęcherzyków z przezroczystą, a później z ropną lub krwawą zawartością. Wysypka przypomina wysypkę ospy wietrznej. Bąbelki mogą być ułożone w formie taśmy w kształcie pierścienia. Po otwarciu pęcherzyków tworzą się owrzodzenia, strupy.
U osób osłabionych wysypka może zajmować duży obszar, a pęcherzyki mają tendencję do łączenia się (forma pęcherzowa). U takich pacjentów (pacjenci z nowotworami złośliwymi, chorobami krwi, cukrzycą, otrzymującymi hormony kortykosteroidowe, chemioterapią lub radioterapią) mogą rozwinąć się inne ciężkie postaci półpaśca:
- krwotoczny (bąbelki z krwawą zawartością),
- gangrenous (z gangrenowymi wrzodami),
- uogólniony (z uszkodzeniem narządów wewnętrznych i systemów).
Postacie te charakteryzują się ciężkim stanem ogólnym pacjentów, po wyleczeniu blizny pozostają w miejscu owrzodzenia. Półpasiec z uszkodzeniami oczu wyróżnia się szczególną ciężkością.
Wraz z porażką wirusa węzła nerwowego (zwoju korowego) pojawia się taka triada objawów: zapalenie nerwu słuchowego i nerwy twarzowe, wysypka na skórze w uchu i ostry ból w uchu.
Po porażce nerwów językowo-gardłowych i nerwów błędnych dochodzi do ostrych i bolesnych jednostronnych erupcji na błonie śluzowej gardła, języka, twardych i miękkich podniebień. Pęcherzyki szybko się otwierają, tworząc owrzodzenia i erozję.
Przy wszystkich ciężkich postaciach półpaśca może rozwinąć się opryszczkowe zapalenie opon mózgowo-rdzeniowych (uszkodzenie mózgu i opon mózgowych).
Wysypka może być zlokalizowana w okolicy pachwinowo-udowej, na szyi, skórze głowy, na twarzy (wzdłuż gałęzi nerwu trójdzielnego). Jednostronna porażka jest charakterystyczna.
Z chorobą półpaśca, wyraźnym zespołem bólowym. Bóle mogą być bolesne, nudne, strzelające, ciągnące. Ból można zaobserwować tylko w miejscu urazu lub promieniować (symulować zapalenie pęcherzyka żółciowego, dusznicę bolesną).
Ciężki ból tłumaczy się porażką zwojów nerwowych i splotów przez wirusa. Dlatego ból może pozostać przez bardzo długi czas, nawet po zniknięciu wysypki (do kilku miesięcy). Wyjaśnia to również naruszenie wrażliwości skóry, naruszenie ślinienia lub pocenie się przez długi czas.
Opryszczka u dzieci
 Zwykle pierwsze "spotkanie" z wirusem opryszczki występuje we wczesnym dzieciństwie, kiedy dzieci zarażają się od dorosłych podczas całowania lub naruszania zasad higieny (lizanie łyżek, sutków itp.). Zakażenie może pojawić się w postaci unoszących się w powietrzu kropelek - podczas kichania, kaszlu pacjenta.
Zwykle pierwsze "spotkanie" z wirusem opryszczki występuje we wczesnym dzieciństwie, kiedy dzieci zarażają się od dorosłych podczas całowania lub naruszania zasad higieny (lizanie łyżek, sutków itp.). Zakażenie może pojawić się w postaci unoszących się w powietrzu kropelek - podczas kichania, kaszlu pacjenta.
U noworodków pierwotna opryszczka pospolita występuje w ciężkiej, czasami uogólnionej postaci z uszkodzeniem narządów wewnętrznych i ośrodkowego układu nerwowego. Kiedy oko zostaje uszkodzone na rogówce po leczeniu wrzodów, powstają blizny, które prowadzą do ślepoty.
Zewnętrzne objawy opryszczki u dzieci są takie same jak u dorosłych: małe pęcherzyki pojawiają się na obszarze zaczerwienienia skóry, po otwarciu tworzą się owrzodzenia. Ogólny stan dziecka cierpi niewiele, może wystąpić niewielki wzrost temperatury.
W przypadku opryszczki twarz często pojawia się nie tylko na ustach, ale również na skórze trójkąta nosowo-wargowego i nosa.
Częściej u dzieci w młodym wieku, opryszczka pospolita objawia się w postaci ostrego opryszczkowego zapalenia jamy ustnej lub opryszczkowego zapalenia gardła.
Dziecko z wypryskiem lub neurodermitem w przypadku zakażenia wirusem opryszczki pojawia się w postaci wielokrotnych wysypek nie tylko na twarzy, ale również na dłoniach, przedramionach, a czasami na ciele. Wysypka przypomina wysypkę ospy wietrznej. Stan dziecka jest ciężki, temperatura wzrasta do 39-40 o C. Objawy zapalenia jamy ustnej, zapalenia spojówek, zapalenia płuc, zapalenia opon mózgowo-rdzeniowych mogą się przyłączyć. Dodatek wtórnej infekcji może nawet być śmiertelny.
Nawracająca opryszczka występuje u dzieci kilka razy w roku.
Występowanie półpaśca jest możliwe tylko u dzieci w wieku powyżej 10 lat, w młodym wieku choroba ta nie występuje.

 niedorozwój mózgu dziecka,
niedorozwój mózgu dziecka, przewlekłe zaburzenia snu - głównie nocne bezsenność i senność w ciągu dnia,
przewlekłe zaburzenia snu - głównie nocne bezsenność i senność w ciągu dnia,

