
Rak szyjki macicy jest jednym z najczęstszych nowotworów złośliwych u kobiet, powodując każdego roku ponad pół miliona nowych przypadków tej choroby na całym świecie. W Rosji takie przypadki, według statystyk, wynoszą około 14-16 na 100 000 mieszkańców. Niestety, często guz jest wykryty na późniejszych etapach, gdy szanse na wyzdrowienie są niewielkie. Będąc w arsenale współczesnej medycyny, istnieją wszelkie sposoby nie tylko diagnozowania raka macicy w czasie, ale także radzenia sobie z chorobą.
Co to jest rak szyjki macicy? Korolenkova LI: Rak macicy jest chorobą żeńskiego narządu rodnego, która charakteryzuje się pojawieniem się złośliwego guza na szyjce macicy (część, która leży pomiędzy pochwą a ciałem macicy). Rak macicy, niestety, dość częstym rakiem wśród młodych kobiet w wieku od 15 do 39 lat. Należy zauważyć, że powstawanie raka szyjki macicy to długi proces, który postępuje z czasem. Pozwala to na zdiagnozowanie choroby we wczesnym stadium, przed inwazyjnym rakiem macicy, w którym zmienione komórki rosną głęboko w tkankę szyjki macicy, a nawet w sąsiadujące narządy. Z reguły jest to poprzedzone w ciągu 8-10 lat rozwojem stanów przedrakowych - śródnabłonkowe neoplazje szyjki macicy (CIN), które nie wpływają na samopoczucie i los kobiety. Jeśli wyobrażamy sobie gradację powstawania nowotworu, to najpierw mamy przedrakowe płuca i umiarkowane zmiany wewnątrz nabłonkowe (CIN I i II), a teraz trzeci stopień (CIN III) jest zerową postacią raka szyjki macicy. Jeśli nie jest leczone, proces przez kilka lat wzrasta przez fałdy kanału szyjki macicy i głęboko w szyjce macicy, przechwytując coraz więcej nowych obszarów. Zwiększając rozmiar, guz może wykiełkować poza macicę do sąsiednich narządów (pęcherz, odbyt), jak również przerzutów przez limfę i krew ("badania przesiewowe" raka w węzłach chłonnych i innych narządach). Leczenie w tych przypadkach jest znacznie trudniejsze i nieskuteczne.
I jaka jest główna przyczyna raka szyjki macicy? Korolenkova LI: Dzisiaj wiadomo, że zakażenie wirusem brodawczaka ludzkiego (HPV) o wysokim ryzyku onkogennym przyczynia się do rozwoju raka macicy. Z reguły są to najczęściej 16 lub 18 typów. Na ich "sumienia" ponad 70% wszystkich przypadków raka szyjki macicy. Ale to nie znaczy, że jeśli wykryta zostanie infekcja, kobieta na pewno zachoruje. Rak szyjki macicy może rozwinąć się tylko w jednostkach na tle trwałej infekcji wirusowej, to znaczy, jeśli wirus zostanie ponownie określony ponad 2-3 lata po początkowym wykryciu. Większość przypadków infekcji HPV (około 90%) kończy się samoistnym leczeniem z powodu funkcji ochronnych organizmu. Przy trwałości tylko 10% rozwija CIN w różnym stopniu, z czego większość lekkich urazów samorzutnie się cofa. Zakażenie wirusem brodawczaka, często powodujące raka macicy u kobiet, jest przenoszone drogą płciową w procesie bezpośredniego kontaktu z śluzowymi narządami płciowymi. We krwi tego wirusa się nie dzieje. W męskim ciele wirus nie może wywoływać żadnych chorób, a nawet kłykcin, ale pozostaje przez lata i zarazi zdrowe kobiety.
Aby rozwiać wątpliwości i zadbać o własne zdrowie na temat raka macicy, rozsądniej jest, aby kobieta przeszła tak zwany test dzienny. Test Digena (Daigena) jest analizą ilościową dla 13 typów HPV wysokiego ryzyka. Pomimo obecności śladów wirusa w szyjce macicy, jest on dodatni tylko w klinicznie istotnych stężeniach wirusa.Korzystając z testu, można po pierwsze wykluczyć pacjentów, którzy doznali infekcji samodzielnie, nie powodując ciężkiej neoplazji (mają negatywny wynik testu), a po drugie, ocenić skuteczność leczenia, zmieniając obciążenie wirusem (ilość wirusa w tkankach szyjki macicy). U pacjentek z przedinwazyjnym i mikroinwazyjnym rakiem szyjki macicy test dobowy jest zawsze dodatni i ma znaczące miano wirusa. Jeśli operacja usunięcia nowotworu macicy zakończy się powodzeniem, test będzie ujemny.
Jakie są główne objawy raka macicy? Korolenkova LI: Przebiegłość choroby polega na tym, że rak szyjki macicy przebiega bezobjawowo i przez długi czas praktycznie się nie objawia, nie jest wykryty podczas oglądania w lustrze lub przypomina zwykłą "pseudo-erozję". Okres przedrakowy może trwać do 10 lat, zanim proces przejdzie do etapu inwazyjnego (rakowego). Na początkowym etapie chorobę można wykryć jedynie w wyniku nieprawidłowych wyników rozmazów, pozytywnego testu na obecność HPV (wirusa brodawczaka ludzkiego) lub kolposkopii. Należy jednak zachować ostrożność, jeśli pojawi się krwawe wydzielina lub leukorrhoea z małą domieszką krwi z pochwy podczas kontaktów seksualnych. Narastający guz może uciskać splot nerwowy miednicy i powodować ból w kości krzyżowej, dolnej części pleców i podbrzuszu, a także w plecach i nogach. Dalszemu wzrostowi guza towarzyszy jego rozpad z pojawieniem się obfitego płynu bielszego o nieprzyjemnym zapachu.
Okazuje się, że na wczesnych etapach możliwe jest wykrycie raka macicy tylko przez przypadek? Korolenkova LI: W wielu krajach istnieje zorganizowany przegląd państwowy, który umożliwia wykrycie choroby na etapie CIN. W tym celu stosuje się cytologię, często w połączeniu z testowaniem HPV. Badania prowadzone są w dużej liczbie i obejmują bezwzględną większość kobiet w wieku od 20 do 65 lat: do 50 lat - co 3 lata, po 50 latach - co 5 lat. Jednoczesne testowanie na obecność wirusa HPV może zwiększyć ryzyko wykrycia choroby.
Badanie szyjki macicy i śluzu w lusterkach. 2 Uzyskanie skriningu cytologicznego z wymazu w celu wyszukania nieprawidłowych i nowotworowych komórek pod mikroskopem. Jednym z powszechnych testów jest test Papanicolaou lub PAP. Ważne jest, aby rozmaz nie był reprezentowany wyłącznie przez śluz, ale zawiera komórki nabłonka, więc materiał musi być pobrany specjalnymi szczotkami. Obecnie istnieje nowa technologia badań cytologicznych - ciecz, gdy można uzyskać kilka rozmazów z jednego "skrobania" jednocześnie, aby uzyskać dodatkowe badania na obecność HPV i markerów nowotworowych. 3Kolposkopia (prosta) - badanie błony śluzowej pochwy i szyjki macicy za pomocą urządzenia optycznego. W rozszerzonej wersji badania pochwową część szyjki macicy traktuje się 3% roztworem kwasu octowego, który powoduje obrzęk nieprawidłowego nabłonka (staje się szklisto-biały). Liczy się szybkość pojawienia się obrzęku i czas trwania. Im więcej czasu upływa po ekspozycji na kwas octowy, tym większe szkody. 4 Ograniczona biopsja jest stosowana coraz rzadziej - badanie histologiczne niewielkiej powierzchni, która nie zawsze prawidłowo odzwierciedla stopień osiągniętego uszkodzenia. Na całym świecie coraz częściej wykonuje się pętle elektrochirurgiczne całej strefy, w której rozwija się proces nowotworowy, czyli konizacja, jako najbardziej kompletny środek diagnostyczny i terapeutyczny z badaniem całego nienormalnego nabłonka. Dość często proces nowotworowy występuje w czasie pożądanej ciąży, kiedy przyszła mama przychodzi do kliniki przedporodowej, aby się zarejestrować.
Przyczyny raka szyjki macicy i ich typy
Współczesna nauka niezawodnie udowodniła, że rak szyjki macicy jest spowodowany obecnością wirusa brodawczaka ludzkiego w ciele kobiety.Oczywiście nie oznacza to, że absolutnie każda kobieta, która zachoruje na HPV, musi leczyć raka szyjki macicy. Z reguły obecność typów wirusa brodawczaka ludzkiego 16, 18 i 31 prowadzi do rozwoju chorób onkologicznych.
Nawiasem mówiąc, to właśnie ten akt stał się podstawą teorii, że rak szyjki macicy może być przenoszony drogą płciową. Faktem jest, że podczas niezabezpieczonego stosunku płciowego można przenosić wirusa brodawczaka ludzkiego, w tym typu, który może prowadzić do rozwoju raka szyjki macicy. Dlatego te kobiety, które są aktywne seksualnie z częstymi zmianami partnerów seksualnych, są znacznie bardziej prawdopodobne niż inne.
Lekarze - ginekolodzy i onkolodzy znają dziś dwa rodzaje raka szyjki macicy. W większości przypadków - około 80% - nowotwór złośliwy nowotworu rozwija się z nabłonka płaskonabłonkowego wyściełającego szyjkę macicy. W pozostałych 20% wszystkich przypadków raka szyjki macicy nowotwór złośliwy rozwija się z komórek odpowiedzialnych za wytwarzanie śluzu szyjkowego. Zjawisko to nazywane jest gruczolakorakiem szyjki macicy.
Jak rozwija się ta patologia szyjki macicy?
Rak szyjki macicy ma jedną charakterystyczną cechę - jej rozwój wymaga wcześniejszych chorób szyjki macicy, kobieta ze zdrową szyją nigdy nie będzie miała złośliwego nowotworu. Przy okazji, najlepszym sposobem zapobiegania rozwojowi raka szyjki macicy jest obecnie zapobieganie różnym chorobom ginekologicznym. Istnieje kilka chorób szyjki macicy, które najczęściej prowadzą do rozwoju nowotworu złośliwego:
- Erozja szyjki macicy. Ta choroba jest jedną z najczęstszych chorób szyjki macicy. Na szczęście ta patologia rzadko prowadzi do rozwoju raka szyjki macicy. Jednakże w przypadku, gdy erozja nie jest leczona, istnieje pewne ryzyko.
- Śródszpitalna neoplazja szyjki macicy. W skrócie, ta choroba u lekarzy nazywa się CIN. Lekarze określają ten termin jako stan kobiety, w której znajdują się nieprawidłowe komórki szyjki macicy, które zaczynają się dzielić w sposób niekontrolowany, w wyniku czego istnieje bardzo duże ryzyko, że z czasem przekształcą się w nowotwór złośliwy.
Lekarze rozróżniają trzy etapy tej patologii. Pierwsze dwa etapy można bardzo dobrze leczyć - dlatego tak ważne jest, aby w porę zwrócić się o pomoc lekarza, ginekologa. Jeśli czas zostanie utracony, choroba wejdzie w trzeci etap, który w swej istocie jest jedynie początkowym stadium raka szyjki macicy. Po zakończeniu trzech etapów stanu przedrakowego złośliwy guz zacznie wrastać głęboko w szyjkę macicy, stopniowo wpływając na wszystkie nowe obszary.
Jeśli złośliwość szyjki macicy nie zostanie zdiagnozowana w odpowiednim czasie, nowotwór będzie stale wzrastał, kiełkując w sąsiadujące narządy - najczęściej w odbytnicy i pęcherzu. Ale nawet to nie jest całe niebezpieczeństwo - komórki rakowe mają tendencję do penetracji krwi, a jej prąd rozprzestrzenia się po całym ciele. Zatem przerzuty mogą pojawić się w prawie każdym narządzie, w zależności od miejsca, w którym biorą komórki rakowe.
Oczywiście cały ten proces nie ma miejsca w ciągu tygodnia lub miesiąca - z reguły trwa to kilka lat, choć oczywiście czasami zdarzają się wyjątki. Ale nawet w tych przypadkach od początkowego etapu do rozwoju raka szyjki macicy trwa co najmniej sześć miesięcy. Właśnie dlatego regularne badania profilaktyczne z ginekologiem są najlepszym sposobem na ochronę zdrowia.
Ten środek pomoże wykryć tę patologię na najwcześniejszych etapach jej rozwoju, co oznacza, że szanse całkowitego wyzdrowienia kobiety będą bardzo, bardzo wysokie.Wszakże wczesna diagnoza i terminowe leczenie są wiernymi sojusznikami lekarza w walce z nowotworami złośliwymi.
Objawy choroby szyjki macicy
Często złośliwe nowotwory szyjki macicy występują bez żadnych zewnętrznych objawów i objawów choroby przez bardzo długi czas. Na tym etapie możliwe jest przypadkowe wykrycie nowotworu złośliwego, podczas rutynowego badania lub w przypadku, gdy kobieta udała się do ginekologa z jakiegokolwiek innego powodu. Jednakże, jeśli choroba nie jest diagnozowana przez długi czas, nowotwór złośliwy nadal rośnie i odpowiednio już w znacznym stopniu zakłóca normalne funkcjonowanie układu rozrodczego i całego ciała kobiety. A kobieta ma następujące objawy szyjki macicy:
- Krwawienie z narządów płciowych
Jednym z pierwszych objawów, że kobieta ma złośliwy nowotwór szyjki macicy w ciele kobiety jest pojawienie się krwawego wydzieliny z pochwy. I zwróćcie uwagę - nie chodzi o wydzieliny macicy, ale o tak zwany kontakt. Krew jest uwalniana po stosunku seksualnym, z powodu uszkodzenia szyjki macicy, którego tkanki są dotknięte nowotworem złośliwym i są bardzo wrażliwe na najdelikatniejszy dotyk. Jednak w bardzo rzadkich przypadkach krwawienie z narządów płciowych kobiety może rozpocząć się nagle, bez zewnętrznych wpływów. Jednak w tym przypadku prawie nigdy nie są nadmiernie obfite.
- Szczególne upławy
Oprócz krwawienia w przebiegu raka szyjki macicy mogą pojawić się bardzo specyficzne wydzieliny o przezroczystym żółtawym zabarwieniu. Główną częścią tego wydalanego płynu są leukocyty, które są produkowane przez ciało kobiety w celu zwalczania złośliwych komórek. W uczciwy sposób należy zauważyć, że kobieta jest mało prawdopodobne, aby móc odróżnić je od normalnego wydzieliny z pochwy, ale będzie to łatwe dla ginekologa, aby je rozpoznać.
- Wrażenia z bólu
W niektórych przypadkach kobiety ze złośliwym nowotworem na szyjce macicy zauważają ból w kości krzyżowej i kręgosłupa w dolnej części brzucha. Ponadto bardzo silny ból podczas stosunku jest zauważany przez prawie wszystkie chore kobiety. Jednak sam zespół bólu nie może być jednym z głównych objawów raka szyjki macicy, ponieważ towarzyszy ogromnej liczbie innych chorób, czasem nawet nie mających profilu ginekologicznego.
- Obrzęk sromu i kończyn
W przypadku, gdy choroba postępuje, często kobieta skarży się lekarzowi na regularny obrzęk kończyn dolnych i zewnętrznych narządów płciowych. Obrzęki te występują z uwagi na fakt, że nowotwory złośliwe tworzą przerzuty, które znajdują się w węzłach chłonnych miednicy i dużych naczyniach krwionośnych oraz blokują duże naczynia krwionośne kończyn dolnych.
- Wytwarzanie przetok
W miarę postępu choroby często tworzą się przetoki - otwory między pęcherzem, pochwą i odbytnicą, które komunikują się ze sobą. Ta patologia czasami upośledza funkcjonowanie wszystkich narządów miednicy małej.
- Opóźnienie w normalnym przepływie moczu
W przypadku, gdy przerzuty nowotworu złośliwego ściskają moczowody i duże węzły chłonne mogą częściowo lub całkowicie uniemożliwić pracę nerek, w wyniku czego rozwija się wodonercza. Z powodu tej patologii, w przypadku braku opieki medycznej w nagłych wypadkach, ogólne zatrucie organizmu odpadami, które nie są usuwane z ciała chorej, rozwija się bardzo szybko.
- Ropne infekcje dróg moczowych
Oprócz zatrzymania moczu, opisane powyżej komplikacje często prowadzą do tego, że chora kobieta cierpi na ciężką infekcję bakteryjną dróg moczowych. Pacjent pojawia się we krwi z domieszką krwi i ropy. Biorąc pod uwagę fakt, że na tym etapie choroby układ immunologiczny kobiety jest niemal całkowicie stłumiony, w przypadku braku natychmiastowej opieki medycznej ryzyko śmierci kobiety jest bardzo wysokie.
- Obrzęk jednej kończyny
W niektórych przypadkach obrzęk kończyny dolnej po jednej stronie. Występuje w ostatnich stadiach choroby, ze względu na obecność przerzutów w węzłach chłonnych miednicy, które ściskają duże naczynia krwionośne.
Rozpoznanie raka szyjki macicy
Jak stwierdzono powyżej wiele razy, rak szyjki macicy jest najczęściej diagnozowany podczas rutynowego badania lub gdy kobieta zwraca się o pomoc do ginekologa ze skargami na powyższe objawy. Aby zdiagnozować raka szyjki macicy, lekarze stosują następujące metody diagnostyczne:
- Badanie ginekologiczne z użyciem luster
Z reguły po raz pierwszy lekarz zwraca uwagę na zmianę stanu błony śluzowej macicy, typową dla raka, podczas badania szyjki macicy za pomocą luster. W rzeczywistości ta metoda diagnozy jest najprostsza i bezbolesna, ponadto jest absolutnie dostępna dla każdego lekarza, nawet jeśli jego biuro nie jest wyposażone w dodatkowy sprzęt.
- Test Pap
Inną nazwą tej metody diagnostycznej jest test papki. Polega na badaniu pod mikroskopem wymazów pobranych z dwóch stref - od kanału szyjki macicy i błony śluzowej szyjki macicy. Test ten jest bardzo popularny ze względu na jego informacyjność - pozwala zidentyfikować nie tylko obecność lub brak komórek rakowych w szyjce macicy, ale nawet stan przedrakowy - śródnabłonkową neoplazję szyjki macicy, która została już wspomniana powyżej.
Ten test należy do grupy przesiewowej, dlatego należy go wykonywać bez wyjątku dla wszystkich kobiet, niezależnie od tego, co spowodowało wizytę u ginekologa. Dlatego w żadnym wypadku nie należy odmawiać jej trzymania, jeśli lekarz to oferuje. Kobieta nie odczuwa żadnych bolesnych lub nawet nieprzyjemnych uczuć podczas robienia smug.
- Kolposkopia
Jeśli lekarz ma jakiekolwiek wątpliwości, najprawdopodobniej przeprowadzi dodatkowe badanie błony śluzowej szyjki macicy i pochwy za pomocą specjalnego urządzenia optycznego - kolposkopu. Ten rodzaj badań nazywa się kolposkopią. Podczas tego badania lekarz dokładnie zbada stan błony śluzowej szyjki macicy, zwracając szczególną uwagę na te obszary, które wydają mu się najbardziej podejrzane.
- Biopsja szyjki macicy
Ostatnim, ostatnim etapem rozpoznania raka szyjki macicy jest biopsja. Istotą tego badania jest zebranie niewielkiej ilości tkanki szyjki macicy, którą następnie dokładnie badano pod mikroskopem. Badanie to jest prowadzone bez wyjątku u wszystkich kobiet, u których lekarz podejrzewa obecność raka szyjki macicy.
- Urografia dożylna
Urografia dożylna jest zalecana kobietom cierpiącym na raka szyjki macicy w celu określenia przydatności układu moczowego, a zwłaszcza nerek. Złośliwy guz szyjki macicy, gdy rośnie, często w dużym stopniu wyciska moczowody. W wyniku tego ucisku nerki mogą być osłabione.
- Rektoskopia i cystoskopia
Tego typu badania odbytnicy i pęcherza moczowego są konieczne w celu dalszego zbadania stanu odbytnicy i pęcherza moczowego, na które najczęściej wpływają przerzuty.
Etapy raka szyjki macicy
Tak więc, w trakcie pierwotnej diagnozy, lekarz stwierdził obecność raka szyjki macicy u kobiety.Następnie, aby znaleźć optymalny schemat leczenia, lekarz musi dokładnie określić stadium rozwoju raka szyjki macicy. Będzie to wymagało szeregu dodatkowych badań, takich jak badanie rentgenowskie klatki piersiowej, badanie ultrasonograficzne narządów zlokalizowanych w jamie brzusznej i małe jamie miednicy. W niektórych przypadkach może być konieczna tomografia komputerowa.
Lekarze klasyfikują raka szyjki macicy matki zgodnie ze stopniem rozwoju choroby według kilku etapów:
- Pierwszy etap choroby. W pierwszym stadium raka szyjki macicy nowotwór złośliwy zlokalizowany jest wyłącznie w obrębie szyjki macicy kobiety. Leczenie rozpoczęte na tym etapie choroby jest najbardziej skuteczne. Pozwala na pięcioletni próg przeżycia u około 90% wszystkich pacjentek.
- Drugi etap choroby. W drugim etapie raka szyjki macicy nowotwór złośliwy jest większy niż w pierwszym, ale nadal nie osiąga ścian miednicy małej. Na tym etapie choroby leczenie jest również dość skuteczne, ale oczywiście szanse na pięcioletni próg przeżycia są nieco niższe - około 60% wszystkich kobiet, które zachorują.
- Trzeci etap choroby. Ten etap nowotworu charakteryzuje się obecnością złośliwego guza, który dotyka nie tylko samą szyjkę, ale także dolną część pochwy. Na tym etapie choroby pięcioletnie przeżycie występuje u zaledwie 35% wszystkich kobiet.
- Czwarty etap choroby. Ten etap raka szyjki macicy jest ostatnim i najpoważniejszym. Na tym etapie rozwoju choroby, region złośliwy opuszcza miednicę, wpływając na odbytnicę lub pęcherz. Ponadto na tym etapie choroby często pojawiają się przerzuty, wpływające na inne narządy ciała, znajdujące się w znacznej odległości od bezpośredniego ogniska - szyjki macicy. Niestety, jeśli leczenie choroby rozpoczyna się dopiero na tym etapie, pięcioletni próg przeżycia jest minimalny - nie więcej niż 10% wszystkich kobiet.
Powyżej wielokrotnie wspominano o "pięcioletnim przeżyciu". Termin ten jest używany przez onkologów. Wskazuje rokowanie w leczeniu złośliwego guza. Ta prognoza oparta jest na wiarygodnym ustaleniu, że w przypadku, gdy przez okres pięciu lat po zakończeniu leczenia chory nie ma nawrotu, ma on szansę, aby nigdy nie zmagać się z nawrotem tego nowotworu. Po upływie tego okresu chory uważa je za w pełni odzyskane.

Leczenie raka szyjki macicy
Metody i techniki leczenia raka szyjki macicy zależą od kilku głównych czynników. Po pierwsze, wiele zależy od indywidualnego stanu ciała i cech zdrowia każdej konkretnej chorej kobiety. Pacjent powinien być przygotowany na to, że jest mało prawdopodobne, aby dogadał się z wizytą u lekarza - onkologa.
Wraz z badaniem ginekologicznym chora kobieta będzie musiała przejść całą serię badań i testów, które dadzą lekarzom kompletny i najdokładniejszy obraz ogólnego stanu zdrowia, obecności i stopnia uszkodzenia innych narządów wewnętrznych. Bez pełnego obrazu, wybierz odpowiednie i skuteczne leczenie, które będzie również najbardziej korzystne dla innych narządów.
A po drugie, wiele w określeniu metody leczenia zależy od stadium rozwoju nowotworu złośliwego. W pierwszych dwóch etapach raka szyjki macicy lekarze najczęściej ograniczają się do całkowitego usunięcia zarówno macicy i jej przydatków, jak i szyjki macicy. Często ten środek wystarczy, aby całkowicie wyeliminować chorobę. Chciałbym jednak raz jeszcze przypomnieć, że to leczenie jest skuteczne tylko na pierwszych dwóch etapach.
W tym samym przypadku, jeśli nowotwór złośliwy jest większy, a choroba znajduje się w trzecim - czwartym etapie, oprócz całkowitego usunięcia szyjki macicy, ciała i przydatków macicy, onkolodzy przeprowadzają chemioterapię, która ma za zadanie tłumić wzrost i żywotną aktywność komórek nowotworowych.
Prawdopodobnie nie ma sensu szczegółowo mówić o tym, w jaki sposób wykonywana jest chemioterapia, a także o zasadach jej wpływu na organizm. Lekarze studiują w instytucie przez sześć lat, więc jest mało prawdopodobne, że problem ten zostanie rozwiązany w ramach tego artykułu. Najważniejszą rzeczą, którą kobieta powinna pamiętać, jest to, że im wcześniej wykryto raka szyjki macicy, tym większe szanse na przeżycie kobiety i dalsze pełne życie.
Zapobieganie rakowi szyjki macicy
Oczywiście, ginekolodzy często słyszą kobietę pytającą, czy można zapobiec rozwojowi raka szyjki macicy. Jest to dość rozsądne pytanie, ponieważ zapobieganie chorobie lub jej wyleczenie na najwcześniejszych etapach rozwoju jest znacznie łatwiejsze niż uporanie się z zaniedbaną formą złośliwości.
Lekarze nazywają trzy główne metody zapobiegania rozwojowi raka szyjki macicy:
- Regularne wizyty u ginekologa. Kobieta w wieku rozrodczym powinna być poddawana prewencyjnemu badaniu ginekologicznemu dwa razy w roku. A raz w roku należy przeprowadzić test papki. Takie środki zapobiegawcze pomogą we wczesnym stadium wykrycia nie tylko nowotworowego guza szyjki macicy, ale także wystarczająco dużej liczby innych chorób kobiecego układu rozrodczego, które niestety są dość liczne.
- Ochrona przed niechcianą ciążą. Według licznych obserwacji ginekologów i onkologów, wśród kobiet, które doświadczyły raka szyjki macicy, dwie na trzy kobiety miały historię dwóch lub więcej sztucznych aborcji ciąży. Dlatego tak ważne jest, aby chronić niezawodnie, aby zapobiec nieplanowanym i niechcianym ciążom. Pamiętaj też, że każda kolejna aborcja zwiększa ryzyko rozwoju złośliwego guza szyjki macicy o około 8%.
- Szczepienia przeciwko infekcji papilomowirusem. Jak już wspomniano, jedną z najczęstszych przyczyn raka szyjki macicy jest wirus brodawczaka. Dzisiaj ginekolodzy zalecają szczepienia wszystkich dziewcząt, dziewcząt i młodych kobiet. To szczepienie zmniejszy ryzyko powikłań o około 8 razy.
Mamy nadzieję, że po przeczytaniu tego artykułu masz podstawową wiedzę o tym, jakie są objawy raka szyjki macicy, jakie są podstawowe zasady leczenia tej patologii i jak można zmniejszyć ryzyko rozwoju tej patologii. W końcu opieka nad własnym zdrowiem jest przede wszystkim zadaniem samej kobiety. I lekarze - tylko asystenci i sprzymierzeńcy w walce o zdrowie i życie kobiet.
15 postów
Statystyki pokazują, że wśród nowotworów złośliwych u kobiet rak szyjki macicy plasuje się na czwartym miejscu (po raku żołądka, skóry i piersi), a pod względem umieralności jest drugi. Występuje w wieku 40-60 lat, ale ostatnio rak szyjki macicy zaczął występować u kobiet poniżej 40. roku życia, które przeszły ciążę.
Główne metody leczenia raka szyjki macicy są chirurgiczne i łączone, a drugie jest najbardziej skuteczne. Zależność wyników od sekwencji zastosowania (przed lub po operacji) i trybu frakcjonowania dawki nie została określona. Objętość limfadenektomii biodrowej, jednego z etapów histerektomii w kierunku Wertheima, nie jest uzasadniona klinicznie.
Zastosowanie czysto chirurgicznej metody w leczeniu tej choroby jest ograniczone tylko przez wczesne stadia choroby, które rzadko występują w praktyce klinicznej.Zwykle nowotwór występuje na etapie głębokiej inwazji nowotworu do zrębu, co powoduje, że metoda chirurgiczna jest nieskuteczna.
Radioterapia pozwala uniknąć traumatyzacji związanej z metodą chirurgiczną, co jest szczególnie ważne w leczeniu choroby u młodych kobiet.
Jednak skuteczność leczenia choroby zależy nie tylko od zastosowanej metody, ale także od terminowej kompleksowej diagnozy tej choroby.
Rozpoznanie i leczenie raka szyjki macicy zostaną schematycznie omówione poniżej.
Etiologia i patogeneza
W występowania raka macicy przykłada dużą wagę do tak zwanych chorób bazowych, do których należą vsegiperplasticheskieprotsessy szyjki macicy: dyskeratoza leukoplakia (rogowacenie czerwone, akantopapillomatoz, gruczoł sutkowy), mięśniowego krokowego (brodawkowatym lub follikulyarnayaeroziya grudkowego przerost). Dysplazja jest uważana za chorobę przedrakową. Początkowym etapem jest minimalna dysplazja nabłonka szyjki macicy, w której nienormalna proliferacja komórek nabłonkowych występuje w dolnej jednej trzeciej części nabłonka. W większości przypadków takie zmiany są samoistnie odwracalne, a nabłonek wraca do normy, ale bardziej zaawansowana dysplazja z nieprawidłową proliferacją, obejmująca 2/3 głębokości nabłonka, najczęściej rozwija się w raka in situ, gdzie wszystkie warstwy komórek mają już anomalną strukturę. Po przejściu komórek nowotworowych przez błonę podstawną i rozpoczęciu proliferacji w zrębie narządu zaczyna się inwazyjny etap nowotworu.
Objawy takie jak atypowa proliferacja elementów tkanek, przewlekły przebieg, stałość objawów, oporność na konserwatywne metody leczenia, nawrót po zabiegu chirurgicznym są charakterystyczne dla chorób przedrakowych.
Rak szyjki macicy rozwija się najczęściej z nabłonka pochwowej części kanału szyjki macicy. Pod tym względem istnieją dwie postacie histologiczne - rak płaskokomórkowy (rak płaskonabłonkowy) i gruczołowy rak (gruczolakorak).
Klasyfikacja zaproponowana przez A. I. Serebrov (1962) opiera się na zasadzie genetycznej, zgodnie z którą pierwsza grupa obejmuje raka naskórka, drugi - raka z nabłonka Mullera, w trzecim - raka z pierwotnych podstaw embrionalnych (przebieg Gartnera). K. rak naskórka odnosi się do rogowacenia, braku rogowacenia i słabego różnicowania. Z nabłonka Mullera dochodzi do gruczolakoraka lub postaci gruczołowo-stałej.
Nasz kraj przyjął międzynarodową klasyfikację anatomiczno-anatomiczną raka szyjki macicy według etapów:
Etap I: guz jest ograniczony do szyjki macicy,
a) guz infiltruje parametry z jednej lub obu stron, bez przechodzenia do ściany miednicy (wariant parametryczny),
b) rak nacieka pochwę bez przechodzenia do jej dolnej trzeciej (wariant pochwowy),
c) raka śródbłonka, toczącego się na ciele macicy (wariant macicy).
a) jednostronna lub obustronna nacieka- nie guza ścian miednicy Nie ma wolnej przerwy między guzem a ścianą miednicy (wariant odbytu), w badaniu doodbytniczym,
b) naciekanie guza dolnej trzeciej części pochwy (wariant pochwowy),
c) izolowane przerzuty w pobliżu ściany miednicy ze stosunkowo małym pierwotnym rakiem szyjki macicy są dotykane (stadium III - izolowane przerzuty do miednicy).
a) guz atakuje pęcherz, co potwierdza cystoskopia lub przetoka (stadium IV - pęcherz):
b) guz wzrasta do odbytnicy (stadium IV - odbytnica),
c) guz wykracza poza obszar miednicy, istnieją odległe przerzuty.
W 1950 r. Międzynarodowy Kongres Położników i Ginekologów obejmował etap "O" w klasyfikacji układu krążenia - tak zwany przedinwazyjny etap raka (rak in situ). Morfologicznie, jest to złośliwy proces nabłonka płaskonabłonkowego szyjki macicy bez inwazji na sąsiadujące narządy i tkanki.W raku in situ zmiany zachodzą w komórkach wszystkich warstw nabłonka (zakłócenie lokalizacji komórek, utrata polarności, hiperchromatoza jądra, nieprawidłowy związek między jądrem a cytoplazmą, wzrost liczby mitoz z komórkami atypowymi, zmiany kształtu i wielkości jądra). Zmodyfikowany nabłonek może zaatakować warstwę gruczołową, a nawet ją zastąpić, ale nigdy nie przerywa przez błonę podstawną. Rak in situ może nie objawiać się przez długi czas. Może jednak wejść w stadium infiltracji, pozostać niezmieniony przez długi czas i w końcu może spontanicznie zniknąć. Chaschevsegopreinvazinny rak jest wykryty u kobiet z nadżerkami, endoceriocytes, leukoplakia. Szczególnie ostrożnie konieczne jest postawienie diagnozy w czasie ciąży, kiedy nowotwór nabłonka wywołany wpływami hormonalnymi może zostać zaaplikowany na raka. Ostatnia klasyfikacja Międzynarodowej Federacji Położników i Ginekologów (FIGO) z 1987 roku zawiera nieco inne etapy (patrz tabela nr 1)
Tabela nr 1. Klasyfikacja kliniczna raka szyjki macicy na rokowanie i wybór leczenia.
Rak in situ, rak śródnabłonkowy
Należy zaniedbać raka ściśle ograniczonego do szyjki macicy (rozprzestrzeniania się na macicę)
Przedkliniczny rak (diagnozowany tylko mikroskopowo)
Minimalna inwazja stromy widoczna w mikroskopie
Mikroskopijne zmiany, które można zmierzyć (głębokość inwazji nie jest większa niż 5 mm od błony podstawnej, rozpiętość w kierunku poziomym jest nie większa niż 7 mm)
Zmiany są bardziej znaczące niż przy IA2, aby wybrać metodę leczenia, konieczne jest zarejestrowanie zmian w otaczających tkankach.
Rak wykracza poza szyjkę macicy, ale nie dochodzi do ścian jamy miednicy, ściany pochwy biorą udział w procesie, ale nie rozprzestrzeniają się na jego dolną część
Rak bez wyraźnego zaangażowania parametrycznego
Rak z wyraźnym zaangażowaniem parametrycznym
Rak rozprzestrzenia się na ściany miednicy, przy badaniu rektalnym nie ma wolnej przestrzeni między guzem a ścianą miednicy, guz dotyka dolnej trzeciej części pochwy, z uwzględnieniem wszystkich postaci wodonercza lub niefunkcjonującej nerki
Rozłóż na ścianach miednicy
Rozprzestrzenia się na ścianach miednicy, wodonerczu i / lub niedziałającej nerce
Rak wykracza poza miednicę mniejszą lub dotyka błony śluzowej pęcherza lub odbytnicy (sam obrzęk pęcherzykowaty nie służy jako podstawa do klasyfikacji guza do stadium IV)
Rozprzestrzenianie się guza na sąsiednie narządy
Rozprzestrzenianie się tkanki nowotworowej do odległych narządów
Rak szyjki macicy często (40-50% przypadków) wpływa na pochwę. Rozprzestrzenianie się guza do pochwy odbywa się przez naczynia limfatyczne i kontaktuje się z implantacją. Na macicę rzadko wpływa implantacja kontaktowa. Często obserwuje się rozprzestrzenianie tego procesu na parametryczne włókno i regionalne węzły chłonne. Pęcherz i odbyt wpływają głównie na kontynuację. Rurki i jajniki są również rzadko zaangażowane w proces, a moczowce są szczególnie rzadkie.
Klasyfikacja TNM
Głównym zadaniem klasyfikacji według systemu TNM jest obiektywna ocena specyfiki lokalnych, regionalnych i odległych przerzutów raka szyjki macicy (a także innych nowotworów) w celu wyboru optymalnej metody leczenia i porównania wyników leczenia uzyskanych w różnych klinikach.
T (guza) - guz pierwotny
T1 - rak ograniczony tylko szyjką macicy.
Ті - rak in situ.
T1a - przedkliniczny rak inwazyjny.
T1b - rak inwazyjny klinicznie.
T2 - rak, który rozciąga się poza szyjkę macicy, ale nie osiąga ścian miednicy lub raka, który obejmuje ściany pochwy w procesie nowotworowym do dolnej trzeciej, bez wpływu na tę ostatnią.
T2a to rak, który rozprzestrzenia się tylko do pochwy lub do ciała macicy.
T2b - rak naciekający parametry z lub bez zajęcia pochwy lub ciała macicy w procesie nowotworowym.
T3 - rak rozciągający się do dolnej trzeciej części pochwy lub sięgający do ścian miednicy.
T4 - rak, który rozciąga się poza miednicę, lub rozciąga się do pęcherza i odbytnicy.
N - regionalne węzły chłonne
W normalnych warunkach trudno jest ocenić stan węzłów chłonnych, chociaż ostro zwiększone i ustalone nacieki mogą być wyczuwalne na ściankach miednicy z wolną przestrzenią między nimi a guzem. Dlatego możliwe są dwie kategorie: NX + lub NX-.
N2 - ustalone gęste nacieki są wyczuwalne na ścianie miednicy w obecności wolnej przestrzeni między nimi a guzem
M - dystalne przerzuty
M0 - nie występują dystalne przerzuty.
M1 - dostępne są dystalne przerzuty.
Tabela nr 2. Porównanie klasyfikacji klinicznych i TNM
T3 NX M0, T1 N2 M0, T2a N2 M0, T2b N2 M0
T4 NX M0, T1b NX M1, T2a NX M1, T2b NX M1, T3 NX M1, T4 NX M1
Klinika i manifestacje
Obraz kliniczny raka szyjki macicy charakteryzuje się klasyczną triadą objawów: leukrotem, bólem i krwawieniem. To prawda, że są to objawy późne i nie mają wartości diagnostycznej. Niestety, we wczesnych stadiach choroby objawy są bardzo słabe. Według A. I. Serebrov (1962) bóle pojawiają się u 25-30% pacjentów, krwawienie: 55-60%, ból u 10-12% pacjentów. Krwawienie w raku szyjki macicy może mieć postać małych wydzielin lub ciężkich: mogą pojawić się z niewielkiego urazu (douching, twarde stolce, badanie wewnętrzne palcem lub lusterkiem, coitus itp.). Tak zwane krwawienie kontaktowe jest konsekwencją pęknięcia delikatnych naczyń guza. Gdy obszary martwicze zostaną odrzucone, naczynia limfatyczne i pęknięcia zostaną otwarte, co doprowadzi do wyładowania wodnistych lub poplamionych krwią białek, które mają wygląd mięsa, są bezwonne lub obraźliwe.
Ból w raku szyjki macicy jest późnym objawem i wskazuje na udział w procesie nowotworowym węzłów chłonnych i włókna miednicy z tworzeniem się nacieków, które ściskają pnie nerwu i splot miednicy.
Lokalizacja i charakter bólu są różne. Najczęściej pacjenci skarżą się na ból w dolnej części pleców, podbrzuszu, w kości krzyżowej i odbytnicy. Gdy guz przenika ściany miednicy, ból może pojawić się w kończynach dolnych.
Ból, krwawienie i ból w raku szyjki macicy są trwałe i trwałe. Gdy guz wykiełkuje w pęcherzu lub odbytnicy, pojawia się obraz kliniczny związany z tymi narządami (bolesne oddawanie moczu, zaburzenia układu moczowego, atonia jelit, zaparcia, krew w moczu i kale, przetoki).
Pomimo faktu, że złośliwe guzy szyjki macicy są dostępne do kontroli wzrokowej, około 70% pacjentów jest przyjmowanych do szpitali z II i III etapem procesu nowotworowego. Przyczyny zaniedbania choroby w niektórych przypadkach wynikają z braku odpowiedniego przygotowania onkologicznego niektórych z nich.
Rozpoznanie raka szyjki macicy na początkowych etapach jest bardzo trudne. Pacjenci z podejrzeniem guza powinni być pod nadzorem lekarza i okresowo badani przez ginekologa. Kompleks badań klinicznych pacjentów z rakiem szyjki macicy obejmuje badanie krwi, dwudzielne badanie pochwy, badanie lusterkami, badanie odbytno-brzuszne i odbytniczo-pochwowe, testy diagnostyczne, kolposkopię, rozmaz pochwowy i biopsję.
Dla mniejszej traumatyzacji guza, A.I. Serebrov (1962) zaleca wykonanie badania pochwy jednym palcem wskazującym. W początkowych stadiach raka można badać infiltrację (stwardnienie) bez wyraźnych granic, sztywność szyjki macicy. W późnych stadiach ustala się kształt guza (egzofityczny, endofityczny, mieszany, wrzodziejący), ruchomość macicy, stan przydatków, ściany pochwy, tkankę krążeniową i obszar sąsiadujących narządów (odbytnicy i pęcherza moczowego). 1962), stanowi 58,3% nieprawidłowych rozpoznań.
W przypadkach, w których szyjka macicy pozostaje niezmieniona w dotyku, badanie pochwowe obręczowe należy uzupełnić badaniem lusterkami. To pozwala określić rodzaj guza.Egzofityczny guz ma kolor kapusty, jest pokryty ciemnymi skorupkami (obszarami zaniku) i krwawi nawet przy lekkim dotyku. Szyjka macicy guza jest gęstą, spuchniętą, ciemno-purpurową śluzówką z siecią małych, łatwo krwawiących naczyń. Wraz z rozpadem nowotworu powstają.
Badanie lusterek ma szczególną wartość we wczesnych stadiach choroby, podczas gdy widoczne są erozja, guzkowy i brodawkowaty wzrost. Inspekcja przez lustra, według A. I. Serebrov, zmniejsza odsetek błędów diagnostycznych do 12.
Badanie odbytnicze pozwala na określenie stanu więzadeł krzyżowo-macicznych, stopnia zaangażowania w proces nowotworowy odbytnicy (naciek ścian, utrwalenie jelit i guz).
W celu wczesnego wykrycia raka i stanów przedrakowych bardzo wartościowe badanie to bardzo cenne badanie. System optyczny zaprojektowany przez Ginselmana w 1925 roku pozwala nam rozpatrywać dotknięty obszar żeńskich narządów płciowych ze wzrostem 10-15 razy. Lorokularne kolposkopy są używane w naszym kraju. Obecnie kolposkopy są powiększane 200 razy. Bardziej wskazane jest wykonanie kolposkopii poprzez dokowanie i inne badania, które powodują krwawienie. Kolposkopia pozwala odróżnić prawidłową śluzówkę i ektopię błony śluzowej kanału szyjki macicy, strefę transformacji, podstawę leukoplakii, leukoplakię, tworzenie pól. Kolposkopia pozwala ustalić prawidłową diagnozę w 70-80% przypadków (Schmitt, 1959).
Spośród wielu testów diagnostycznych (stroboskop Hrobaka, Shaba-Dasha, odbiór Syreday), największe uznanie zyskał test Schillera (1928). Polega na nałożeniu wacika zamoczonego w luźnym roztworze na szyjkę macicy. W tym samym czasie normalny nabłonek śluzowy jest pomalowany na kolor ciemnobrązowy, a erozja, leukoplakia, nadmierne rogowacenie, nabłonek rakowy nie dostrzegają plam i pojawiają się blade plamy z wyraźnymi granicami na ciemnobrązowym tle. Próbkę Schillera zaleca się wykonać przed biopsją, a biopsję pobierać z jodu negatywnego.
Biopsja we wszystkich przypadkach jest kluczową metodą diagnostyczną. Pozwala nie tylko ujawnić strukturę histologiczną guza, ale także określić stopień złośliwości procesu, infekcję nowotworu, reakcję otaczających zdrowych tkanek. Powtarzane biopsje podczas radioterapii mogą określić skuteczność tej metody. W przypadkach podejrzanych o raka, biopsja pobrana z kawałka guza powinna zawierać zdrową tkankę (w celu określenia infiltracji). W klinicznie oczywistych przypadkach badanie jest przeprowadzane w celu określenia struktury histologicznej guza, dlatego wystarczy zabrać ze sobą konchotom kawałek guza bez zdrowej tkanki.
W przypadku wczesnego rozpoznawania raka szyjki macicy szeroko stosowana jest metoda cytologiczna - badanie rozmazów pochwy. Zaproponowano wiele różnych metod uzyskiwania komórek nabłonka odrzuconych z powierzchni guza i ich barwienia (K. A. Petrovskaya i Yu. G. Koval, 1952, E.Ya. Stavskaya, 1952, Friedman 1950, Lajos, Puli, 1951, itp.) . Badanie rozmazów pochwowych ma dużą wartość praktyczną i według wielu autorów (E. L. Lerner, 1950, V. A. Mandelstam, 1950, A. I. Serebrov, 1962, i in.), Pozwala na ustalenie prawidłowej diagnozy w latach 90-tych. 96% przypadków.
Leczenie erozji, leukoplakii i erytroplaktycznej, zapalenia szyjki macicy, kłykcin i deformacji bliznowaciejących, które przyczyniają się do występowania procesów proliferacyjnych w szyjce macicy, muszą być radykalne. Przeprowadza się ją przez wycięcie diatermiczne lub diatermocoagulację, a także chirurgicznie (amputacja szyjki macicy) i radioterapię.
Wskazane jest stosowanie diaterokoagulacji w przypadku powierzchownej leukoplakii i erytroplakii, erozji zaraźliwej opornej na leki.
Diatermocoagulation i diathermoxionia nie powinny być wykonywane podczas ciąży i ostrych procesów zapalnych w żeńskich narządach płciowych.Diathermocoagulation zwykle przebiega bezkrwawo. Parch powstały w miejscu koagulacji znika w ciągu 2 tygodni, a całkowite wyleczenie następuje po 5-6 tygodniach.
W przypadku poporodowych deformacji szyjki macicy, obecność błon śluzowych ectropnon, owrzodzenia, blizny lub diatermocoagulacja nie zostały przedstawione, można zastosować leczenie chirurgiczne. Spośród wielu operacji plastycznych najczęściej wykonuje się operację Sturmdorf.
Spośród metod radioterapii zalecana jest terapia wewnątrzkomorowa. Aplikator ze źródłem promieniowania (radem lub kobaltem) jest podawany do dotkniętego obszaru i mocowany tamponadą pochwy. W zależności od mocy źródła ekspozycja jest ustawiona tak, aby dawka na błonie śluzowej wynosiła 1500-2000 rad. Częściej ta dawka jest wystarczająca do zniszczenia nadmiaru tkanki, zanikania naciekania małych komórek bez wyraźnych reakcji na promieniowanie ze zdrowych pobliskich narządów i tkanek.
Wysoka skuteczność leczenia chorób przedrakowych doprowadziła do powszechnego stosowania tych metod na całym świecie (M. M. Abramova, 1953, M. G. Arsen'eva, 1953, A.I. Serebrov, 1962, Cachman, 1945, i inni).
Przed napromienianiem wewnątrznaczyniowym pacjenci 2-3 razy dziennie wytwarzają roztwór dezynfekujący do wstrzykiwania (rivanol lub nadmanganian potasu). Nowotwór traktowany jest roztworem antybiotyków. Jelito jest czyszczone lewą, pęcherz jest opróżniany, a do tłumienia bólu przepisywane są czopki z belladonną lub morfiną. Tamponada pochwy, niezbędna do zamocowania źródła promieniowania, jest wykonana w taki sposób, aby zapewnić odprowadzanie jamy macicy. W przeciwnym razie mogą wystąpić powikłania (zapalenie pęcherza moczowego).
Ekspozycja podczas radioterapii wewnątrzkomorowej trwa 24-48 godzin, w czasie których pacjentowi przypisuje się ścisły odpoczynek w łóżku w specjalnym tak zwanym oddziale charge. Aplikacje wewnątrzrolne powtarza się po 3-7 dniach, średnio 4-5 razy, w zależności od stadium choroby i wymaganej dawki ogniskowej.
W 1938 r. Tod i Meredith zasugerowali obliczanie dawek radioterapii dla raka szyjki macicy w dwóch warunkowo akceptowanych obszarach, punktach A i B, położonych na poziomie wewnętrznego os. Punkt A znajduje się 2 cm powyżej bocznego pochwy pochwy i jest 2 cm poprzeczny do środkowej osi kanału macicy, tj. W przybliżeniu na przecięciu tętnicy macicznej z moczowodem. Punkt ten znajduje się na tym samym poziomie i 5 cm od osi macicy, tj. W strefie bocznych podziałów komórki parametrycznej i węzłów chłonnych bocznej ściany miednicy.
Znając dawkę w tych punktach, możesz mieć pojęcie o rozkładzie energii promieniowania w miednicy. Całkowita dawka ogniskowa podczas napromieniania wewnątrznerwisowego w rejonie 7000 rad, w trzecim etapie - 7500-8000 rad.
W tym przypadku dawka w rejonie punktów B jest równa: w etapie 1 - 1200-1300 Cieszę się, na etapie II - 1500-1600 Cieszę się, na etapie III - 1700-1800 cieszę się.
Obliczanie dawek podczas napromieniowywania wewnątrznaczyniowego odbywa się zgodnie z tablicami matematycznymi, które są zestawiane przez V. A. Petrowa (1955), V. P. Tobilevicha i A. A. Gabelovą (1952), A. I. Shramenko (1965). Tabele te umożliwiają jednak określenie dawki w punktach A i Vlish w przybliżeniu.
Obecnie ustalono, że połączona metoda leczenia raka szyjki macicy jest najbardziej skuteczna. Według większości lekarzy, w 1. stadium choroby, leczenie operacyjne z następową radioterapią powinno obejmować:
1. Pacjenci w wieku poniżej 30-35 lat, u których proces nowotworowy jest najbardziej złośliwy. Zastosowanie pojedynczej radioterapii w tych przypadkach jest niewskazane, ponieważ powstają zwężenia i zwężenia, a następnie pojawiają się wykwity, wrzody, zapalenie jelita grubego.
2. Pacjenci z oporem radioaktywnym, formy tnyh raka.
3. Pacjenci z nawrotami po radioterapii (w stadium 1 choroby).
4. Pacjenci z deformacjami, atrofią, zwężeniem pochwy, atrezją.
5. Pacjenci z rakiem szyjki macicy w połączeniu z nowotworami wyrostka robaczkowego i przewlekłym zapaleniem jajowodów.W II etapie choroby (granica w sensie operacyjności) należy prowadzić korzystne leczenie.
W stadium III i IV wskazana jest tylko radioterapia. Tak więc, jak pisze A. I. Serebrov (1962), ". Można uznać, że ustalono, że nie można leczyć energii promieniowania szyjki macicy, to znaczy, że dla większości pacjentów ta metoda leczenia jest jedyną metodą radykalną ".
Radioterapię można prowadzić w warunkach przedoperacyjnych lub pooperacyjnych. Podstawową zasadą leczenia chirurgicznego powinna być radykalna natura operacji.
"Mały rak wymaga dużych i dużych - najczęściej nie ma lub tylko małych operacji paliatywnych"
Rozszerzone wytępienie macicy Dzięki usunięciu celulozy i węzłów chłonnych (panhysterektomia) można wykonać metodą brzuszną i pochwową. Ścieżka brzuszna jest wygodniejsza, ponieważ zapewnia swobodny dostęp do guza i węzłów chłonnych zlokalizowanych wzdłuż głównych naczyń miednicy. Ponieważ regionalne węzły chłonne są często dotknięte nawet w stadium 1 choroby, muszą być usunięte wraz z włóknem miednicy.
Radioterapia raka szyjki macicy jest połączeniem promieniowania wewnątrzkomorowego i odległego. Technika wewnątrzrolnicza umożliwia wprowadzenie radioaktywnych leków bezpośrednio do guza pierwotnego i stworzenie dawki niezbędnej do całkowitego zniszczenia.
Zdalne napromienianie stosuje się w celu wpłynięcia na obszar regionalnych przerzutów w celu naciekania w błonie parametrycznej.
Przeciwwskazania do radioterapii to zniekształcenia zewnętrznych narządów płciowych, atrezja, zwężenie pochwy, skumulowane ropne procesy zapalne w przydatkach, ciąża, bliznowacenie skóry poddawanej napromienianiu, leukopenia (mniej niż 3000 leukocytów na 1 mm), choroba sercowo-naczyniowa w stanie dekompensacji , ostre zapalenie wątroby, nerczycowe zapalenie nerek, uogólnienie procesu nowotworowego, kacheksja.
Przed radioterapią każdy pacjent musi przejść szczegółowe badanie kliniczne. Konieczne jest wyjaśnienie zakresu procesu nowotworowego, stanu tkanki parametrycznej i miednicznych węzłów chłonnych, określenia położenia macicy w stosunku do narządów miednicy i środkowej osi, określenia głębokości guza, wprowadzenia jego projekcji na skórę, utworzenia przekroju poprzecznego na poziomie guza z mapą izo-zową, zgodnie z zaakceptowany plan leczenia.
W przypadkach, gdy oś środkowa macicy pokrywa się z osią środkową miednicy. W związku z tym należy pamiętać, że schorzenie II i III stadium macicy jest przesunięte w bok, gdzie znajduje się infiltracja. parametrrium. Dlatego rozkład dawki w miednicy jest zmienny. Według A. A. Staikevicha, gdy macica jest przesunięta o 2 cm w lewo, dawka we właściwym punkcie zmniejsza się do 50%, aw punkcie B do 58%. W tym samym czasie dawka w lewym punkcie jest zwiększona o 295%, aw punkcie B o 176%. Przemieszczenie się macicy z przodu lub z tyłu prowadzi do zwiększenia dawki na tylnej ścianie pęcherza lub przedniej ściance linii prostej, odpowiednio o 168-450 i 215-240%. Dlatego przy ustalaniu dawki punkt A należy uznać za ruchomy.
Jeśli ustalisz pozycję punktów A w odległości 2 cm od radioaktywnych leków wprowadzonych do macicy (która jest kontrolowana przez radiogramy), w zależności od przemieszczenia macicy, zajmują one inne położenie w miednicy, podczas gdy pozycja punktów B pozostaje stała - 5 cm od środkowy dzban.
W przypadku braku radioaktywnych leków, napromienienie dopochwowe można przeprowadzić na urządzeniach do radioterapii rentgenowskiej o zbliżonym ogniskowaniu. Jednak ta metoda jest skuteczna tylko w egzofitycznych postaciach raka szyjki macicy stopnia 1. W raku kanału szyjki i postaci endofitycznej nie jest wskazana radioterapia przezpochwowa.
Ponieważ w napromienianiu wewnątrznaczyniowym szybkość dawkowania w odległościach najbliższych źródłu spada gwałtownie, obszar punktów jest napromieniany w niedostatecznych dawkach. Dlatego, aby wpłynąć na strefę regionalnych przerzutów i nacieki w celulozie parametrycznej, stosowane jest zdalne napromieniowanie, które można przeprowadzić na betatronach, akceleratorach liniowych i metodach statycznych lub rotacyjnych opartych na gamma.
Zdalne napromieniowanie odbywa się w dni wolne od napromienienia wewnątrznaczyniowego. Rozkład energii promieniowania w małej miednicy zależy od liczby i umiejscowienia pól napromieniowania w stosunku do linii środkowej ciała. Najczęściej napromieniowanie odbywa się z czterech pól (dwa jelita krętego i dwa sakralne) z prostopadłym kierunkiem wiązki promieniowania do płaszczyzny poziomej Pola napromienienia powinny znajdować się w odległości 2-3 razy od linii środkowej ciała. W tym samym czasie wiązka promieniowania przechodzi w strefy punktów B, z wyłączeniem środkowej części ciała i głowy uda. Zabieg przeprowadzany jest w taki sposób, że właściwe pola biodrowe i prawe sakralne są naświetlane jeden dzień, podczas gdy lewe biodrowe i lewe pola krzyżowe są napromieniowane. Dawka ekspozycji na skórze każdego pola powinna być obliczona w taki sposób, aby w punkcie kontaktu dawka wynosiła 200-250 ppm. Tygodniowa dawka ogniskowa z połączeniem domacawnego i odległego naświetlania powinna wynosić od 2000-230 Urad w punktach A i 1000-11100 szczęśliwy w punktach B.
W stadium 1 raka szyjki macicy korzystny rozkład energii promieniowania w obszarze guza uzyskuje się poprzez napromienianie czterech pól o wymiarach 5 x 12 cm, a wysokość pola 12 cm (dolna granica na górnej krawędzi kły) umożliwia włączenie do strefy napromieniania regionalnych węzłów chłonnych pierwszego rzędu. Szerokość pola wynosząca 5 cm jest wystarczająca do napromieniowania obszaru punktów B, z wyłączeniem środkowej części ciała i głowy ud.
W stadium 1. rak, ogniskowa dawka w punktach powinna wynosić 3500-3700 zadowolonych, aw punktach A - 900-1000 zadowolonych. Osiąga się to dzięki dawce na skórze każdego z czterech pól 4000 zadowolonych.
W II i III stopniu raka szyjki macicy wskazane jest napromienianie pól 6 x 16 cm Wewnętrzna granica pola nie powinna być bliżej niż 2,5-3 cm od linii środkowej ciała. Taka szerokość pola umożliwia podanie dawki 48% do strefy punktów A, a punktów B do 100%. Narządy znajdujące się w środkowej linii ciała stanowią 20-30% dawki. . Wysokość pola 16 cm (dolna granica na poziomie górnej krawędzi nachyleń) pozwala uwzględnić w napromienianiu całą strefę regionalnych przerzutów węzłami chłonnymi drugiego rzędu. Dlatego też, gdy istnieje podejrzenie przerzutów w węzłach chłonnych para-aortalnych, pola napromienienia powinny być usytuowane pod kątem do siebie, tak aby górna krawędź pola znajdowała się w odległości 1 cm, a dolna krawędź 3 cm od linii środkowej. W stadium III raka, dawka ogniskowa w punktach B powinna wynosić 4500-5000, a punktacja A - 2000-2300 cieszy się. Osiąga się to przy dawce 4 800-5 000 rad na skórze każdego pola napromieniowania.
W skojarzonej radioterapii raka szyjki macicy należy podsumować dawki pochłonięte w punktach A i B z wewnątrzczaszkowego i odległego naświetlania.
Obserwacje kliniczne (A. V. Kozlova, 1970, K. N. Kostromina, 1964 i inne) pokazują, że te dawki są wystarczające do zniszczenia guza pierwotnego, infiltrują w tkance parametrów i przerzutach do węzłów chłonnych.
Łączna radioterapia nie powinna przekraczać 8-9 tygodni. Przyczynami nieregularnego rytmu mogą być popromienne zapalenie odbytnicy, zapalenie pęcherza, nadciśnienie tętnicze, wady serca, zakrzepowe zapalenie żył, ogólna reakcja na promieniowanie, leukopenia (poniżej 3000 w 1 mm).
W odniesieniu do samodzielnego traktowania, zdalne narażenie jest przeprowadzane w przypadkach, gdy z powodu rozpowszechnienia procesu napromienianie wewnątrznaczyniowe nie jest możliwe. U takich pacjentów, zdalne napromienianie powinno zapewnić niezbędną dawkę zarówno dla guza pierwotnego, jak i dla parametrycznych lub limfogennych stref przerzutów.
Napromienianie odbywa się za pomocą 4-5 pól, których wymiary są ustalane w zależności od stopnia propagacji procesu (6x16 i 8x16 cm). Przy dawce ekspozycji 4000-4500 P na skórze każdego pola, w środku miednicy powstaje dawka 7 000-7,500 rad, a w bocznych częściach miednicy 4500-5000. -5 widoków linii środkowej ciała z kątami nachylenia wiązki promieniowania 35-40 ° do płaszczyzny poziomej. W tym przypadku krzywe isodozowe znajdują się w przedniej i tylnej części w kształcie elipsy.
W przypadku pojawienia się nacieków w błonie parametrycznej, napromienianie uzyskuje korzystny rozkład dawki, kąty nachylenia wiązki wynoszą 60 cali, w tym przypadku pola dawki są wydłużone w kierunkach bocznych, a cała celuloza parametryczna jest równomiernie
Zastosowanie ukształtowanych bloków z rozdzielonymi ekranami ołowiu znacznie zwiększyło skuteczność zdalnego leczenia gamma. Napromieniowanie przeprowadza się przy pomocy dwóch przeciwległych pól o wymiarach 15 x 15 i 17 x 18 cm, rozdzielonych blokami ołowiu. Wielkość i kształt elementu rozszczepiającego są ustalane na podstawie pola dawki wytworzonego przez źródło promieniowania wewnątrzustrojowego. Grubość bloku ołowiowego musi być taka, aby dawka w punkcie A była 3-4 razy mniejsza niż w taczce B. Aby to zrobić, wystarczy zastosować blok 6 cm jako stożek ścięty, mający geometrycznie transformowaną postać u podstawy 50% izodozy otrzymanej przez napromieniowanie wewnątrznaczyniowe.
Lecząc nawroty i przerzuty raka szyjki macicy, należy wziąć pod uwagę, że najczęściej nawroty występują w parametrycznej, pararektalnej i parawistycznej celulozie miednicy, a także w kulcie pochwy. Przerzuty raka szyjki macicy występują w okolicy biodrowych węzłów chłonnych.
Zdalna radioterapia może być zastosowana tylko po określeniu lokalizacji procesu nowotworowego (limfografia, prześwietlenie, badanie bimanualne). Ponieważ pacjenci z nawrotami i przerzutami mają już zmiany radiacyjne w narządach i tkankach miednicy po pierwszym cyklu radioterapii, napromienianie powinno być przeprowadzane z uwzględnieniem maksymalnej oszczędności otaczającej zdrowej tkanki. Lokalizacja pól napromieniowania nie powinna powtarzać pierwszego przebiegu napromieniowania. Najczęściej używane pola pachwinowo-pachwinowe i boczne. Dzienna dawka ogniskowa wynosi 200-250. Biorąc pod uwagę odporność radiologiczną nawrotów przerzutów podczas powtarzanego cyklu radioterapii, dawka ogniskowa zostaje zwiększona do 6000-6500 rad. Sukces leczenia radiacyjnego zależy zarówno od metody ekspozycji, jak i od ogólnego stanu pacjenta, wielkości i lokalizacji nawrotu, przerzutów oraz stanu otaczających tkanek i narządów.
Doświadczenie walki przeciwnowotworowej na całym świecie pokazuje, że znaczący sukces w leczeniu nowotworów złośliwych osiągnięto jedynie w związku z poprawą metod terapeutycznych, ale także w wyniku wykrycia chorób we wczesnych stadiach rozwoju. Rozpoznanie początkowych postaci raka szyjki macicy pomaga zmniejszyć śmiertelność. Zmniejszenie zapadalności osiąga się poprzez leczenie procesów zachodzących w tle i przedrakowych (wyraźnie widać to na przykładzie faktu, że zachorowalność na raka przenosi się z 2 miejsca na 4 miejsce wśród nowotworów złośliwych kobiet).
System egzaminów zbiorowych (w ZSRR i Rosji - badanie lekarskie) pozwala zidentyfikować tylko 8 - 10% wszystkich pacjentów. Obecnie stosowane badania cytologiczne i dwustopniowy system do identyfikacji patologii szyjki macicy.
Głównym zadaniem badań cytologicznych jest identyfikacja na etapie wstępnego badania pacjentów, u których podejrzewa się raka szyjki macicy, w celu późniejszego poddania ich dogłębnemu badaniu przy użyciu wysoce skutecznych metod diagnostycznych, w tym wszystkich metod wymienionych powyżej w sekcji Diagnostyka.
Co to jest rak szyjki macicy?
Rak szyjki macicy to postępujący nowotwór, który atakuje obszar, który łączy bezpośrednio macicę i pochwę.
Choroba ta jest rozpoznawana u kobiet w każdym wieku rozrodczym, jednak kobiety w wieku 35-60 lat są bardziej podatne na wystąpienie złośliwego guza.
Przypadki raka szyjki macicy zarówno we wcześniejszym, jak i późniejszym wieku są dość rzadkie.
Proces wystąpienia choroby jest dość długi, zwykle poprzedzany jest stanami przedrakowymi, które, jeśli zostaną wykryte, wymagają stałego monitorowania stanu obecnego pacjenta, aby zapobiec rozwojowi nowotworu złośliwego.
Przede wszystkim jest to dysplazja - nienormalna zmiana komórek na powierzchni nabłonka szyjki macicy.
Choroba ta może być całkowicie bezobjawowa, dlatego zdiagnozowano ją w odpowiednim czasie. Całkowite przejście stanu przednowotworowego do nowotworu złośliwego trwa od 2 do 15 lat.
Dysplazja jest całkowicie narażona na leczenie, co pomaga zmniejszyć ryzyko zachorowania na raka na etapie prawie do minimum.
Nowotwory złośliwe szyjki macicy mają dwa typy:
Rak płaskokomórkowy. Ten typ guza jest najczęstszy (85-90% przypadków). W trakcie trwania choroby zwykle wyróżnia się następujące etapy:
Niedojrzałą postać (rak płaskonabłonkowy o niskim zróżnicowaniu). Nowe narodziny dopiero zaczynają się zamanifestować. Ten etap jest w większości bezobjawowy, dlatego jest wykrywany w rzadkich przypadkach.
Formularz pośredni . Na tym etapie następuje aktywna zmiana w kształcie i rozmiarze komórek nabłonka szyjki macicy. Najczęściej choroba jest diagnozowana w tym okresie.
Dojrzała forma . Komórki nowotworowe rozpoczynają podział w przyspieszonym tempie, co powoduje całkowitą keratynizację nabłonka.
Gruczolakorak lub rak gruczołowy. Choroba powstaje w nabłonku komórek gruczołowych i jest znacznie rzadsza niż rak płaskokomórkowy (10-15% przypadków). Najczęściej występuje w okresie post-klimatycznym.
Przyczyny raka szyjki macicy
W bezwzględnej większości przypadków główną przyczyną raka jest spożycie wirusa brodawczaka ludzkiego (HPV).
Istnieje wiele rodzajów wirusa HPV, ale 16 i 18 ma wpływ na rodzaj nowotworu, który się objawia. Konsekwencją zakażenia typu 16 jest rak płaskonabłonkowy, a typ 18 powoduje rozwój gruczolakoraka.
Przejście do stadium raka występuje, gdy rakotwórczy wirus jest obecny w organizmie przez długi czas, a test HPV daje pozytywny wynik kilka lat po pierwszym wykryciu.
Prawdopodobieństwo rozwinięcia się wirusa w nowotwór jest wysokie, ale nie doskonałe: często pierwotny wirus jest neutralizowany przez mechanizmy obronne organizmu, a powstałe warunki przedrakowe są skutecznie leczone w odpowiednim czasie.
Zakażenie występuje tylko w przypadkach, gdy błona śluzowa zdrowej osoby ma bezpośredni kontakt z błoną śluzową zakażoną HPV. Przede wszystkim dzieje się to podczas seksu bez zabezpieczenia.
Brodawczak może znajdować się w ciele mężczyzny, nie powodując większych zmian, podczas gdy mężczyzna jest potencjalnym nosicielem wirusa.
Wirus może z łatwością znajdować się w organizmie człowieka, ale ryzyko wystąpienia choroby wzrasta znacznie w przypadku interakcji z następującymi czynnikami:
1 Choroby tła. Są to pseudo-erozja i prawdziwa erozja, leukoplakia, polipy szyjki macicy i inne choroby. Rozpoczęte i przeniesione do przewlekłej postaci choroby, nie są podatne na leczenie, tworzą sprzyjające warunki do rozwoju raka.
2 Zmniejszona odporność. Zmniejszona funkcja odpornościowa powoduje, że organizm przestaje walczyć z wirusem, umożliwiając rozwój infekcji.
3 Palenie. Palenie, a także spożywanie alkoholu w nieregularnych dawkach, niekorzystnie wpływa na układ odpornościowy. Ryzyko wystąpienia chorób związanych z rakiem u kobiet palących jest podwojone.
4 Dziedziczność. Udowodniono, że obecność choroby w najbliższej rodzinie faktycznie tworzy tendencję do pojawiania się nowotworów.Oczywiście fakt ten nie daje absolutnej gwarancji, że rak na pewno się rozwinie. Kobiety z genetycznymi predyspozycjami są bardziej podatne na rakotwórcze wirusy.
5 Zbyt częste zmiany partnerów seksualnych, a także wczesne życie seksualne. Zgodność z kulturą życia seksualnego pozwala zmniejszyć prawdopodobieństwo infekcji wirusem HPV. Jeśli kobieta nie ma stałego partnera seksualnego, konieczne jest stosowanie barierowych środków antykoncepcyjnych.
6 Częsty stres. Nieprawidłowe zmiany w komórkach, w tym te prowadzące do rozwoju raka, powodują trwałe przeciążenia nerwów.
7 Niedożywienie. Kiedy duża ilość tłuszczu i cholesterolu dostaje się do organizmu, występuje niedobór witamin, w wyniku czego osłabiają się mechanizmy obronne.
Główne objawy raka szyjki macicy
Trudność w wykrywaniu wczesnych chorób onkologicznych polega na tym, że u większości pacjentów objawy pierwotne po prostu nie są zauważalne, ponieważ mają względny i raczej niejasny charakter. Co więcej, podczas badań ginekologicznych guz w swojej niedojrzałej postaci można pomylić z pseudo-erozją.
Konieczne jest odwołanie się do diagnozy, jeśli zauważysz następujące objawy:
Zmiana w trakcie menstruacji : nasila się ból przedmiesiączkowy, rozładowanie staje się obfite, a miesiączka trwa dłużej niż zwykle.
Plamienie . Zazwyczaj manifestują się podczas stosunku lub po nim. Jest to spowodowane tym, że obszar nabłonka z uszkodzonymi komórkami jest bardzo wrażliwy, dlatego krwawi po mechanicznym uszkodzeniu.
Bolesność podczas stosunku płciowego .
Obfite, wodniste wyładowanie . Pojawienie się wyraźnych wydzielin, czasem o żółtawym zabarwieniu, z powodu rozpadu komórek limfatycznych w szyjce macicy. W późniejszych stadiach wydalania można uzyskać ostry zgniły zapach. 
W drugim etapie guza ginekologicznego zaczynają się pojawiać bardziej widoczne oznaki:
Nękający ból . Kiedy guz powiększa się, może wywierać nacisk na pobliskie zakończenia nerwowe, a także na narządy wewnętrzne (odbyt, pęcherz). Dlatego bolesne odczucia pojawiają się w okolicy lędźwiowej i krzyżowej oraz w dolnej części brzucha. Sama szyjka ma minimalną ilość zakończeń nerwowych, więc nie ma w tym bólu.
Problemy z opróżnianiem i oddawaniem moczu . Występuje ponownie z powodu nacisku guza. Kobiety cierpiące na raka szyjki macicy często zauważają zaparcia i skomplikowane oddawanie moczu. Nawiasem mówiąc, można również przyspieszyć oddawanie moczu. Jest to znak, że zapalenie pęcherza i nerek występują jednocześnie. Krwawe zanieczyszczenia mogą być również widoczne w moczu.
Ogólne pogorszenie . W drugim etapie osłabienie, senność, brak apetytu, nagła utrata masy ciała są bardziej namacalne.
Obrzęk i ból węzłów chłonnych .
Rozpoznanie i leczenie raka szyjki macicy
Podstawowa diagnoza rozpoczyna się od badania ginekologicznego za pomocą lustra. Następnie od pacjenta pobierane jest odszumianie wymazu w celu wykonania badania cytologicznego, podczas którego komórki nowotworowe są wyszukiwane za pomocą techniki powiększania.
Stosowany również w praktyce medycznej kolposkopia - Jest to zarówno proste badanie błony śluzowej szyjki macicy, jak i kontrola za pomocą roztworu identyfikacyjnego, który pozwala wykryć obecność zmienionego nabłonka. Do badania można dodać badanie ultrasonograficzne i tomografię.
Rodzaj leczenia guza zależy od jego stadium, rodzaju i umiejscowienia na szyjce macicy.
Często stosuje się leczenie skojarzone, w tym chirurgię, radioterapię i chemioterapię.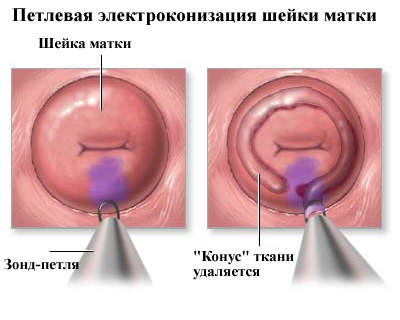
Celem leczenia jest całkowite usunięcie złośliwego guza i obszarów nim dotkniętych, więc w niektórych ciężkich przypadkach macica, szyjka macicy i pobliskie tkanki (w tym jajniki) mogą zostać całkowicie usunięte, jeśli komórki nowotworowe przeniosą się do nich.
We wczesnych etapach choroby jest używany elektroskopia w pętli.
Ta operacja wykonywana jest w znieczuleniu miejscowym. Pętla usuwa ognisko patologiczne bez wpływu na inne tkanki.
Okres pooperacyjny trwa około miesiąca, w tym czasie bicze, seks i nadmierny wysiłek fizyczny są wykluczone.
Rak szyjki macicy i ciąża
Niestety, bardzo często kobiety znajdują czas, aby odwiedzić klinikę ginekologiczną tylko wtedy, gdy dowiedzą się o zajściu w ciążę. Podczas inspekcji można ujawnić rozwijający się proces onkologiczny.
Jeśli guz został wykryty w drugim lub trzecim trymestrze ciąży, lekarz zalecił zachowanie ciąży z odsyłaniem do cięcia cesarskiego. Podczas zabiegu chirurgicznego możliwe jest całkowite usunięcie macicy.
Decyzja specjalisty z rozpoznanym guzem w pierwszym trymestrze ciąży nie zawsze może być korzystna dla dziecka. Ryzyko ciąży z wykrytą chorobą onkologiczną polega również na tym, że sama ciąża może powodować kryzys układu odpornościowego, co może prowadzić do poważnych powikłań.
Jeśli chodzi o kobiety leczone z powodu raka szyjki macicy, możliwość posiadania dziecka zależy od tego, jak mocno wpłynęły na narządy wewnętrzne.
Dlatego pożądane jest zidentyfikowanie choroby w pierwszej postaci, co umożliwia przeprowadzenie łagodniejszych interwencji chirurgicznych, które są zgodne z późniejszą ciążą i pomyślnym porodem.
""


