Kolposkopia to ginekologiczna metoda badań z celowaniem i szczegółowym badaniem szyjki macicy za pomocą specjalnego mikroskopu.
Głównym celem kolposkopii jest identyfikacja ognisk zwyrodnienia nabłonka w erozję lub nawet w neoplazji (przedrakowce).
Zabieg przeprowadzany jest w ramach rutynowego badania ginekologicznego w klinice lub centrum diagnostycznym.
Istnieje kilka różnych metod kolposkopii, które pozwalają zidentyfikować wszystkie możliwe nieprawidłowości w budowie szyjki macicy i kanału szyjki macicy, co pozwala zidentyfikować obszary erozji i dysplazji (odrodzenia) nabłonka. Ta metoda jest najwcześniejszą i ratującą życie diagnozą procesów nowotworowych.
Wskazania do kolposkopii
Kolposkopia jest pokazywana wszystkim kobietom po 30 latach jako główna metoda badania i diagnozowania.
Ponadto kolposkopia jest wskazana do monitorowania szyjki macicy po leczeniu, do badania kobiet w każdym wieku z grupy ryzyka onkologicznego.
Dziś lekarze są skłonni do kolposkopii z każdym szczegółowym badaniem ginekologicznym, szczególnie jeśli są skargi od pacjenta.
Przeciwwskazania
Pomimo prostoty badania, kolposkopia ma wiele przeciwwskazań:
- pierwsze 8 tygodni po porodzie,
- 3-4 tygodnie po aborcji,
- niedawne leczenie szyjki macicy za pomocą kriodestrukcji lub leczenia chirurgicznego.
Podczas przeprowadzania specjalnej, rozszerzonej kolposkopii przeciwwskazaniem jest alergia na jod lub kwas octowy.
Tymczasowe przeciwwskazania do kolposkopii mogą być:
- krwawienie z macicy lub szyi, w tym menstruacja,
- wyraźny proces zapalny
- wyraźny stan atrofii ectocervix.
Metodologia
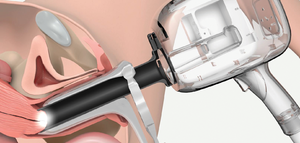
Badanie jest prowadzone przez ginekologa w specjalnym pokoju zabiegowym, w którym znajduje się kolposkop. Jest to specjalny system na statywie z podświetleniem i możliwością dodatkowego powiększenia obrazu z obiektywami do 15-40 razy.
Urządzenie znajduje się w odległości około 20-25 cm od szyjki macicy. Kontrola wszystkich obszarów szyjki macicy odbywa się przez obracanie specjalnych śrub mikroskopu.
Kolposkopia jest wykonywana przed przeprowadzeniem oburącznego badania i innych procedur w fotelu ginekologa, ale usuwa to wypływ z powierzchni szyjki macicy.
W trakcie badań można przeprowadzić ukierunkowaną biopsję wysoce podejrzanych obszarów i dokładną diagnozę.
Kolposkopia jest procedurą bezbolesną, chociaż może powodować niewielki dyskomfort podczas przetwarzania odczynników lub wykonywania biopsji.
Kolposkopia przeprowadzana jest w kilku formach:
- Przegląd lub prosta kolposkopia to badanie szyjki macicy i kanału szyjki macicy bez użycia jakichkolwiek środków. Daje wyobrażenie o kształcie i wielkości szyjki macicy, jej stanie, obecności urazów i łez, charakterze wyładowania, stanie błon śluzowych i naczyń.
- Kolposkopia z kolorowymi filtrami, szczególnie z zielonym, pozwala ocenić stan sieci naczyniowej.
- zaawansowana metoda kolposkopii. Jest to badanie szyjki macicy i jej ocena poprzez leczenie specjalnymi substancjami. Zwykle stosuje się 3% roztwór kwasu octowego z oceną reakcji naczyń i wydalaniem z tego powodu nowotworu. Drugi etap to traktowanie roztworem gliceryny z lugolem. Obszary patologiczne nie są poplamione tym roztworem i wyraźnie widoczne podczas oglądania.
- metoda chromocoloskopii z leczeniem szyjki specjalnymi barwnikami. Nieprawidłowe obszary tkanki nie plamią.
- metoda kolpomikroskopii ze wzrostem do trzystu razy, pozwalająca na ocenę struktury mikroskopowej komórek i ich elementów składowych (jądro, cytoplazmat, inkluzje).
Kolposkopia
Średnio badanie trwa 20 minut, przed nim należy rozebrać się poniżej talii i leżeć na fotelu ginekologicznym.
Lekarz przeprowadzi wzrokową kontrolę pochwy i szyjki macicy, wkładając zwierciadła do pochwy. Przez cały czas trwania procedury lustra pozostaną w pochwie. Podczas tego procesu ściany i szyje będą nawadniane solą fizjologiczną, aby zapobiec wysychaniu śluzu.
Po oględzinach szyjki macicy za pomocą mikroskopu jest przetwarzany kwasem octowym - może być nieprzyjemny, może przypominać pieczenie. Po kilku minutach rozpocznie się kontrola i dalsze przetwarzanie Lugola za pomocą gliceryny.
Jeśli konieczna jest biopsja, lekarz ze specjalnym instrumentem zabierze kawałek chusteczki nie więcej niż 2-3 mm, co może spowodować krótkotrwały dyskomfort. Jeśli to konieczne, lekarz wykona również łyżeczkowanie kanału szyjki macicy, co powoduje nieprzyjemne odczucia z powodu skurczu szyi.
Istota badania

Kolposkopia to metoda badania błony śluzowej zewnętrznych narządów płciowych, pochwy i pochwowej części szyjki macicy. Diagnostykę przeprowadza się za pomocą specjalnego urządzenia - kolposkopu, który zwiększa obraz badanych elementów. W ten sposób można ocenić strukturę anatomiczną narządów płciowych, określić atypię (nieregularna struktura, kształt, wielkość komórki) i wykryć oznaki stanu zapalnego. Ponadto badanie obejmuje wykorzystanie różnych próbek chemicznych.
Vulva to zbiorowa nazwa wszystkich zewnętrznych narządów płciowych, w tym łechtaczki, duże, małe wargi sromowe, przedsionek pochwy i gruczołów. Granicą dla tej anatomicznej formacji jest błona dziewicza lub pozostające z niej brodawki. W przypadku narządów zewnętrznych narządów płciowych charakterystyczną cechą jest rozwarstwiony nabłonek płaskonabłonkowy, którego struktura może być zakłócona z powodu chorób.
Pochwa odnosi się do wewnętrznych narządów płciowych. Granice to przedsionek z jednej strony i zewnętrzna część szyjki macicy z drugiej. Zwykle nabłonek tego obszaru jest identyczny z sromem. Ponadto komórki wewnętrznej powłoki emitują dużą ilość glikogenu, z którego następnie powstaje kwas mlekowy. Ta funkcja jest używana podczas przeprowadzania próbek chemicznych.
Pochwowa część szyjki macicy, w przeciwieństwie do macicy, ma uwarstwiony nabłonek płaskonabłonkowy.
Rodzaje badań
Procedura kolposkopii może się nieznacznie różnić w zależności od użytego instrumentu i metody diagnostycznej. Kolposkop z kolei może być:
- Optyczny. To urządzenie jest wyposażone w lornetkowy układ optyczny i mocną wiązkę światła. Kolposkop optyczny jest najbardziej popularny wśród ginekologów. Dzięki niemu możesz zwiększyć obiekt o 2-40 razy, chociaż do rutynowej inspekcji wystarczy dziesięciokrotny wzrost. Ponadto lekarz o słabym wzroku może samodzielnie regulować ostrość urządzenia.
- Kolposkop wideo. To urządzenie nie ma optyki dwuokularowej. Do obiektu zbliża się kamera cyfrowa, która ma właściwość balansu bieli. W ten sposób wysokiej jakości obraz o wysokiej jakości jest przesyłany do monitora, który jest przechowywany w pamięci komputera.
Prosty lub optyczny kolposkop z odpowiednim doświadczeniem i kwalifikacjami nie jest gorszy od jego odpowiednika.
W zależności od techniki procedury rozróżnia się następujące opcje badań:
- Proste (rutynowe), oparte wyłącznie na danych wizualnych. Jest to metoda nieinformatywna.
- Rozszerzony. Oprócz oceny wzrokowej jako suplement stosuje się różne barwniki. Test z 3% roztworem kwasu octowego i 2% roztworem Lugola (test Schillera) ma najwyższą wartość diagnostyczną.Płyn octowy ma krótką właściwość naczynioskurczową (zwężającą naczynia krwionośne), podczas którego łatwo można wykryć patologię błony śluzowej. Roztwór Lugola (roztwór jodu) powoduje normalny śluz w ciemnobrązowym kolorze, a zmodyfikowany nabłonek, ubogi w glikogen, nie zmienia barwy.
Wskazania i przeciwwskazania do badania
Przedstawiony typ diagnozy jest pokazywany wszystkim dziewczętom w wieku powyżej 18 lat lub trzy lata po rozpoczęciu aktywności seksualnej. Ponadto kolposkopia znajduje się na liście obowiązkowych badań podczas planowania dziecka. Pomoże to uniknąć zdarzeń niepożądanych podczas ciąży.
Objawy wskazujące na patologię ginekologiczną opisano poniżej.
- Zaznacz. Patologiczne można uznać za te, które mają nie charakterystyczny kolor (żółty, matowy-biały), konsystencję (drożdże). Ponadto, oszacowanie kwoty tajemnicy.
- Ból w spoczynku i podczas seksu. Ten objaw pojawia się, gdy w błony śluzowej występuje defekt. Najczęściej bólowi towarzyszą procesy infekcyjno-zapalne, erozja i dysplazja.
- Nieprzyjemny zapach, który pojawia się w wyniku patogennej mikroflory w pochwie, a następnie zapaści produktów ich życia.
- Naruszenie miesiączki. Niektóre choroby prowadzą do zaburzeń hormonalnych, a także do miejscowego procesu zapalnego, który prowadzi do przerwania cyklu.
To ważne! Niektórym procesom patologicznym, takim jak dysplazja, przewlekła powolna infekcja, rak i inne, nie zawsze towarzyszy wyraźny obraz kliniczny i mogą nie objawiać się przez długi czas. Dlatego w celu zapobiegania i wczesnego diagnozowania konieczne jest okresowe poddawanie kolposkopii
Choroby, które można określić za pomocą kolposkopii:
- Erozja jest patologicznym stanem, w którym występuje defekt błony śluzowej podśluzówki. Główną przyczyną jest przewlekłe zapalenie.
- Condyloma jest chorobą wirusową przenoszoną przez kontakt, która objawia się tworzeniem guzków różnej wielkości na błonie śluzowej narządów płciowych.
- Zakaźny proces, który charakteryzuje się stanem zapalnym błony śluzowej spowodowanym wnikaniem i reprodukcją chorobotwórczych mikroorganizmów. Czynniki sprawcze w tym przypadku to bakterie (gardnerel, staphylococcus, streptococcus), wirusy (brodawczak, opryszczka, wirus), grzyby (candida).
- Dysplazja wszelkiego rodzaju - stan patologiczny, w którym dochodzi do naruszenia kompozycji komórkowej nabłonka.
- Stanami przedrakowymi są choroby, które w przypadku braku odpowiedniej terapii, będą koniecznie prowadzić do raka.
- Rak jest złośliwym nowotworem charakteryzującym się niekontrolowanym podziałem komórek atypowych. Kiedy to nastąpi, absorpcja glikogenu, deformacja i zniszczenie narządu z możliwymi przerzutami.
Badanie jest uważane za bezpieczne i nie szkodzi pacjentowi, ale nadal istnieją pewne przeciwwskazania. Nie można utrzymać rozszerzonej postaci kolposkopii w obecności indywidualnej nietolerancji kwasu octowego i roztworu Lugola. Konieczne jest również obliczenie wizyty u lekarza, ponieważ badanie nie jest prowadzone podczas menstruacji.
Przygotowanie i technika kolposkopii
Aby wynik badania był wiarygodny, konieczne jest przestrzeganie pewnych zasad:
- 2-3 dni przed wizytą u lekarza, należy powstrzymać się od seksu.
- Wyklucz użycie tamponów na 3-4 dni przed kolposkopią.
- Jeśli dziewczyna ma niski próg wrażliwości na ból, stosowanie nie-narkotycznych tabletek przeciwbólowych (np. Ketolong) nie jest zabronione.
- W dniu wizyty rano w toalecie narządów płciowych odbywa się ciepła woda bez użycia dodatkowych środków higienicznych (mydło lub żel).
Procedura badania przeprowadzana jest w sali egzaminacyjnej poradni kobiecej lub ośrodka medycznego. Dziewczyna siada na krześle ginekologicznym, po czym dostosowuje się kolposkop i źródło światła skupia się na pożądanym obszarze. Pierwszym etapem badania jest ocena sromu, następnie lustra pochwy są instalowane na głębokości 5 cm, potrzebne są dodatkowe narzędzia, aby poszerzyć prześwit i poprawić wiązkę światła. Lustra te zapewniają dobry przegląd pochwowej części szyjki macicy. Procedura ich instalacji z pewnym przygotowaniem psychologicznym jest absolutnie bezbolesnym krokiem.
Po utworzeniu dostępu do kontroli lekarz bada błony śluzowe wszystkich dostępnych narządów płciowych za pomocą kolposkopu. Ocenia się homogeniczność, kolor, wypukłość, wklęsłość, obecność form nowotworowych i charakter zrzutu. Również pod 10-krotnym wzrostem analizuje się skład komórkowy nabłonka, erozję, dysplazję i inne choroby, które naruszają strukturę i architekturę (kolejność tkanek i komórek) błony śluzowej.
Następnie przejdź do rozszerzonej kolposkopii z użyciem chemikaliów. 3% octu lub roztworu Lugola umieszcza się na błonie śluzowej obszaru testowego. W pierwszym wariancie dochodzi do obrzęku błony śluzowej i krótkotrwałego skurczu naczyniowego, a po minucie są one oceniane. Test Schillera (z Lugolem) pozwala na jednoznaczną diagnozę różnicową pomiędzy prawidłową tkanką a patologią, ubogimi w glikogen. Ponadto, w ramach kolposkopu, ginekolog może pobrać biopsję (próbkowanie kawałka tkanki) o wątpliwym obszarze do dalszego badania histologicznego.
Zalety i wady metody
Struktura diagnozy ginekologicznej obejmuje zbieranie skarg, wynik obiektywnego badania oraz dane z metod laboratoryjnych i instrumentalnych. Wraz z kolposkopią jako częścią badania kobiecego jest cytologia lub test papki.
Charakterystykę porównawczą metod przedstawiono w tabeli.
Badanie szyjki macicy za pomocą kolposkopii

Kolposkopia to nowoczesna, wysoce skuteczna i bezpieczna metoda badania szyjki macicy i ścian pochwy w celu zdiagnozowania różnych chorób na wczesnym etapie.
Kolposkopię szyjki macicy wykonuje się za pomocą specjalnego narzędzia zwanego kolposkopem. Jest to medyczne urządzenie optyczne, wyposażone w specjalne oświetlacze i pozwalające znacznie zwiększyć obraz obiektu badawczego, co pozwala dokładnie określić i zbadać miejsce lokalizacji procesu patologicznego.
Dzięki tej metodzie możliwe jest zdiagnozowanie łagodnych i złośliwych guzów już w początkowej fazie choroby, takich jak leukoplazja i endometrioza, zapalenie, a także erozja i rak szyjki macicy. Kolposkopię można wykorzystać do oceny skuteczności przepisanego leczenia.
Procedura kolposkopii nie jest bolesna. Podczas jego wykonywania możliwy jest dyskomfort, jak również zwykła ankieta, ale nie więcej. Odbywana kolposkopia w fotelu ginekologicznym trwa około 10-20 minut. Lustro służy do odsłonięcia szyjki macicy, następnie ginekolog bada szyjkę macicy i ścianę pochwy za pomocą kolposkopu.
Rodzaje kolposkopii
Istnieją 2 główne rodzaje kolposkopii: proste i rozszerzone. Podczas prostej procedury przeprowadzana jest rutynowa kontrola, określa się rodzaj i rodzaj zrzutu. Następnie wyładowanie ostrożnie usuwa się za pomocą suchego bawełnianego wacika, a za pomocą kolposkopu bada się szyjkę macicy.
Rozszerzona kolposkopia polega na zastosowaniu testów diagnostycznych, które pomagają w wyraźniejszym ograniczeniu i badaniu patologii szyjki macicy, określenia charakteru naruszenia, wykluczenia lub potwierdzenia raka szyjki macicy, dysplazji szyjki macicy (stan przedrakowy). Najpopularniejszymi próbkami są: testy z użyciem kwasu octowego, użycie roztworu Lugola (test Schillera), test Hrobaka. Ostatni test przeprowadza się w podejrzeniu o złośliwe formowanie, ponieważ wykorzystuje się sondę macicy. Rozszerzona kolposkopia jest również bezbolesna.
Warto zauważyć, że tylko kolposkopia nie wystarcza do postawienia ostatecznej diagnozy. Wszakże jest on skierowany tylko na definicję i pierwotne studiowanie strefy największego zniszczenia. Do ostatecznych wniosków i potwierdzenia pierwotnych ustaleń potrzebne są dodatkowe badania: badania cytologiczne, biopsja celowana, test PAP.
Oprócz głównego, istnieją również następujące rodzaje kolposkopii: kolor i luminescencyjny. Kolor oznacza tę samą procedurę co rozszerzona. Różnica polega na tym, że używa się innych barwników. Szyjka macicy jest zabarwiona na zielono lub niebiesko, co pomaga bardziej szczegółowo zbadać zmiany i sieć naczyń krwionośnych.
Luminescencję stosuje się do badania i wykrywania komórek nowotworowych w nabłonku. Szyjkę macicy poddaje się działaniu fluorochromów i podświetla promieniowaniem UV. W tym samym czasie nowotwory złośliwe różnią się kolorem od zdrowych komórek.
Przygotowanie do kolposkopii
Przed kolposkopią zaleca się unikać współżycia przez co najmniej 2 dni. Nie można używać świeczek i kremów z pochwy, używać tamponów, trzymać douching. Nie możesz przeprowadzić badania podczas menstruacji, ponieważ jest to odpowiednie w każdym dniu cyklu miesiączkowego. Niektórzy eksperci zalecają przeprowadzenie tego badania przez 2-3 dni po menstruacji.
Kto potrzebuje kolposkopii i jak często?
Każdej kobiecie zaleca się poddanie badaniu przez ginekologa przynajmniej raz w roku. Procedura kolposkopii może być przeprowadzona podczas rutynowego badania na zalecenie lekarza.
Kolposkopię zaleca się kobietom planującym krótko ciążę, aby uniknąć problemów związanych z trudnościami w ciąży i przedwczesnym porodem. Zgodnie z zaleceniem lekarza badanie to można wykonać w czasie ciąży.
Zdecydowanie zaleca się poddanie się badaniu kolposkopowemu dla kobiet powyżej 45 lat. Podczas zmian klimakteryjnych największe prawdopodobieństwo raka. Szybkie wykrywanie problemu jest bardzo ważne.
Diagnostyka pozwala wykryć najmniejsze odchylenia nabłonka pochwy od normy. W procesie kolposkopii lekarz zwraca uwagę na:
- kolor śluzowy,
- nieregularności powierzchni pochwy,
- stan i umiejscowienie naczyń krwionośnych,
- obecność, liczba, rozmiar i stan dotkniętych obszarów pochwowej części szyjki macicy,
- obecność i stan gruczołów.
 Kolposkopowe badanie samego szyi trwa do 30 minut. Zaleca się postawienie diagnozy w 3-5 dniu cyklu, od tego czasu macica zaczyna aktywnie wyzwalać śluz, co komplikuje procedurę.
Kolposkopowe badanie samego szyi trwa do 30 minut. Zaleca się postawienie diagnozy w 3-5 dniu cyklu, od tego czasu macica zaczyna aktywnie wyzwalać śluz, co komplikuje procedurę.
Kolposkopia nie jest wykonywana podczas menstruacji, a także w pierwszych 4-8 tygodniach po urodzeniu, aby uniknąć uszkodzenia nieoogrzanych tkanek pochwowych. W przypadku zapalenia i wrzodów w pochwie procedura jest również przeciwwskazana.
W czasie ciąży nie ma przeciwwskazań do kolposkopii pochwowej części szyjki macicy, jednak należy bardzo ostrożnie podchodzić do wyboru specjalisty. W czasie porodu przewód szyjki macicy matki ciężarnej przykryty jest dużą ilością śluzu, aby chronić dziecko przed infekcjami. Ponieważ śluz uniemożliwia badanie tkanek, lekarz musi bardzo uważać, usuwając tę warstwę ochronną za pomocą bawełnianego wacika i podczas zabiegu, aby nie zaszkodzić ciężarnej matce i płodowi.
Wskazania do badania
W przypadku, gdy przy standardowym profilaktycznym badaniu ginekologicznym na powierzchni ścian pochwy lekarz zauważy uszkodzone miejsca, zaleci kolposkopię, której wskazania mogą być następujące:
- swędzenie i ból w narządach układu moczowo-płciowego,
- nietypowe wydzielanie (czasami zmieszane z krwią),
- bolesne odczucia podczas i po stosunku seksualnym
- stały ból i ociężałość w podbrzuszu,
- obecność nietypowych komórek w rozmazie.
Jeśli jednak jeden lub więcej z tych objawów występuje u siebie, nie należy od razu pobiegać do specjalisty od kolposkopii. Pierwszą rzeczą, którą powinieneś zrobić, jest wizyta u lekarza ginekologa, który określi możliwe przyczyny dyskomfortu, przepisać leczenie lub dodatkowe badania.
Lekarze zalecają również badanie kolposkopowe w profilaktyce przynajmniej raz w roku, aw przypadku wykrycia patologii raz na 3-6 miesięcy.
Cervix
Błona śluzowa szyjki macicy pokrywa powierzchnię ciała. Składa się z:
- Nabłonek - tkanka wyściełająca powierzchnię błony śluzowej. W różnych częściach szyjki zwykle występuje:
- Wypłaszczony nabłonek płaskonabłonkowy - pokrywa część pochwową,
- Cylindryczny nabłonek - pokrywa ściany kanału szyjki macicy.
- Płytka tkanki łącznej (membrana podstawna) - leżąca pod nabłonkiem włóknista tkanka łączna, która nie zawiera komórek, ale składa się z kolagenu i elastycznych włókien.
- Podstawowy - niedojrzałe komórki, które znajdują się w jednym rzędzie na błonie podstawnej,
- Parabasal - komórki, w których pojawiają się oznaki różnicowania. Znajduje się w 2-3 rzędach na podstawowych komórkach
- Średniozaawansowany - umiarkowanie zróżnicowane komórki znajdujące się ponad parabasalem w 6-12 rzędach,
- Powierzchnia - komórki znajdujące się w górnej warstwie błony śluzowej. Nie róg i są stale aktualizowane. Znajduje się w 3-18 rzędach.
Błona śluzowa w strefie przejściowej jest szczególnie interesujący. Strefa przejściowa - Jest to odcinek błony śluzowej, w którym następuje przemiana cylindrycznego nabłonka w wielowarstwowe płaskie. Zwykle znajduje się na granicy zewnętrznego os. U dziewcząt i młodych kobiet może się przesuwać, obejmując obszar pochwy. U kobiet po 45. roku życia strefa przejściowa może znajdować się głęboko w kanale szyjki macicy. W strefie przejściowej najczęściej występuje niewydolność tworzenia, dojrzewania i obumierania komórek nabłonka. Tutaj rozwija się 90% chorób i stanów patologicznych szyjki macicy. W związku z tym strefa przejściowa jest dokładnie badana podczas kolposkopii.
Wskazania do kolposkopii szyjki macicy
- Podejrzane obszary zmodyfikowanego nabłonka na szyjce macicy, stwierdzone podczas normalnego badania ginekologicznego. W tym przypadku celem kolposkopii jest zidentyfikowanie małych ognisk zmian, które są niedostępne gołym okiem.
- Aby wyjaśnić diagnozę podejrzeń niektórych chorób szyjki macicy:
- zapalenie szyjki macicy,
- endometrioza,
- polipy szyjki macicy,
- kłykcię szyjki macicy,
- podejrzenie raka szyjki macicy.
- Obserwacja u kobiet z patologiami szyjki macicy.
- Kontrola po leczeniu chorób szyjki macicy.
- Pierwsze 4 tygodnie po porodzie i operacji szyjki macicy,
- Nietolerancja na leki z jodu i kwasu octowego podczas prowadzenia zaawansowanej kolposkopii.
Jakie mogą być wyniki kolposkopii?
 U zdrowej kobiety ze zwykłą kolposkopią lekarz dostrzega jednolitą, błyszczącą powierzchnię szyjki macicy. W pierwszej połowie cyklu menstruacyjnego jest bladoróżowy. W drugiej połowie nabrał cyjanotycznego, cyjanotycznego odcienia. Zewnętrzna część gardła u kobiet, które nie rozpraszają się, jest zaokrąglona, u tych, którzy rodzili, ma kształt szczeliny. Podczas leczenia kwasem octowym zdrowa błona śluzowa rozjaśnia się na krótko, a po 2 minutach staje się normalna. Po przepłukaniu roztworem jodu normalna śluzówka staje się równomiernie brązowa. W takim przypadku ginekolog donosi, że wynik kolposkopii jest normą.
U zdrowej kobiety ze zwykłą kolposkopią lekarz dostrzega jednolitą, błyszczącą powierzchnię szyjki macicy. W pierwszej połowie cyklu menstruacyjnego jest bladoróżowy. W drugiej połowie nabrał cyjanotycznego, cyjanotycznego odcienia. Zewnętrzna część gardła u kobiet, które nie rozpraszają się, jest zaokrąglona, u tych, którzy rodzili, ma kształt szczeliny. Podczas leczenia kwasem octowym zdrowa błona śluzowa rozjaśnia się na krótko, a po 2 minutach staje się normalna. Po przepłukaniu roztworem jodu normalna śluzówka staje się równomiernie brązowa. W takim przypadku ginekolog donosi, że wynik kolposkopii jest normą.
Jeśli badanie ujawniło nieprawidłowości, lekarz naprawi je szczegółowo. W wyniku kolposkopii kobieta otrzymuje raport zawierający informacje o stanie szyjki macicy. W większości przypadków mogą to być standardowe opisy słowne i schematyczny rysunek, który wskazuje ogniska zmiany.
Opis może zawierać następujące elementy:
Co to jest zaawansowana kolposkopia?
 Rozszerzona kolposkopia - Jest to badanie z użyciem kolposkopu, w którym powierzchnia szyjki macicy jest traktowana najpierw słabym roztworem kwasu octowego, a następnie wodnym roztworem jodu. Po każdym etapie ginekolog bada szyjkę macicy, naprawiając zmiany.
Rozszerzona kolposkopia - Jest to badanie z użyciem kolposkopu, w którym powierzchnia szyjki macicy jest traktowana najpierw słabym roztworem kwasu octowego, a następnie wodnym roztworem jodu. Po każdym etapie ginekolog bada szyjkę macicy, naprawiając zmiany.
1. Przetestuj za pomocą kwasu. Użyj 3% roztworu kwasu octowego lub 0,5% roztworu kwasu salicylowego. Pod wpływem kwasu komórki puchną, obrzęk nabłonka i skurcze zdrowych naczyń krwionośnych (patologiczne nie reagują na kwas i pozostają dobrze oznakowane). Wypłaszczony nabłonek nabłonka staje się równomiernie blady. Cylindrowy nabłonek pozostaje czerwony i wygląda jak kiść winogron. Jego granice mają wyraźne kontury. Po 2 minutach zdrowa błona śluzowa staje się normalnym jasnoróżowym kolorem. Nieznaczne jednolite wybielanie dużych powierzchni nie jest uważane za nienormalny znak. Jednak im silniejsza jest biała tkanka i im dłuższy efekt, tym większe uszkodzenia.
Test kwasowy jest najważniejszym krokiem w zaawansowanej kolposkopii, ponieważ zapewnia maksymalną informację o stanie szyjki macicy. Pozwala zidentyfikować:
- granice uwarstwionego i cylindrycznego nabłonka,
- najmniejsze zmiany w nabłonku łuskowatym, które wyglądają jak wybielanie o różnym nasileniu i czasie trwania,
- nietypowe naczynia, które nie zmieniają się po leczeniu octem,
- obszary dotknięte wirusem brodawczaka ludzkiego
- małe ogniska śródnabłonkowej neoplazji szyjki - stan przedrakowy,
- ogniska leukoplakii (rogowacenie) różnią się kolorem od ognisk nowotworowych,
- gruczolakorak i rak płaskonabłonkowy szyjki macicy.
- Obszary białawego lub białego nabłonka mogą być oznakami zapalenia i zapalenia szyjki macicy.
- Białawe nabłonek pojawia się w miejscach zaniknięcia błony śluzowej. W tym samym czasie wybielanie jest słabe i krótkotrwałe. Kontury są rozmyte.
- Nieznacznie wybielić obszary, w których regeneracja (odzysk) śluzu po urazach. Na przykład w miejscu prawdziwej erozji.
- Gruby biały nabłonek wskazuje na przedrakowe zmiany w nabłonku łuskowatym.
- Patologiczne rozgałęzione naczynia włosowate nie ulegają zmniejszeniu.
- Obszary lekoplakiy mają bogatą białą barwę. Działanie kwasu trwa dłużej niż 5 minut.
Objawy patologii wykrytych przez jod
- Zanikniony, przerzedzony nabłonek jest nierównomiernie barwiony.
- Łagodne zmiany są nieco odmienne od zdrowej tkanki i mają niewyraźne, rozmyte kontury. Na przykład nabłonek metaplastyczny, cylindryczny i atroficzny plami się lekko lub częściowo.
- Częściowo zabarwione małe obszary zapalne.
- Iodinegatywne (nie całkowicie wybarwione) - dysplazja szyjki macicy, obszary z przewlekłym stanem zapalnym, znaczna atrofia wywołana zaburzeniami hormonalnymi.
- Leukoplakia jest również jodowa. Ma wygląd błyszczącego filmu o gładkiej lub szorstkiej powierzchni.
- Niekorzystnym znakiem są szare, musztardowe, kontrastowe obszary o wyraźnych ostrych konturach. W takich miejscach nabłonkowych często znajdują się nienormalne komórki.
Po procedurze
Po kolposkopii konieczne jest noszenie codziennych wkładek przez około 3 dni, może wystąpić lekkie krwawienie z powodu uszkodzenia naczyń. Może być ciemny lub bezwonny płynny wypływ o ciemnej lub zielonej barwie, który jest akceptowalny.
Po kolposkopii przez 5 dni, stosunek płciowy, douching i stosowanie tamponów, preparatów dopochwowych i produktów do higieny intymnej są zabronione.
Powikłania po kolposkopii
Kolposkopia jest bezpieczną i rzadko komplikującą metodą.
Jednak w rzadkich przypadkach mogą wystąpić:
- zwiększone krwawienie,
- wzrost temperatury
- nieprawidłowe rozładowanie,
- ból w dole brzucha ponad jeden dzień po zabiegu.
Objawy, które nie ustępują w drugim dniu, są powodem natychmiastowej konsultacji z lekarzem.
Przygotowanie do diagnostyki
 Przed wykonaniem kolposkopii pacjent musi przestrzegać pewnych zasad higieny, aby utrzymać naturalną równowagę mikroflory pochwy, dlatego lekarz musi uprzedzić ją o badaniu.
Przed wykonaniem kolposkopii pacjent musi przestrzegać pewnych zasad higieny, aby utrzymać naturalną równowagę mikroflory pochwy, dlatego lekarz musi uprzedzić ją o badaniu.
Tak więc, aby przygotować się do zabiegu, kobieta musi zaprzestać stosowania dopochwowych leków na tydzień przed diagnozą. Konieczne jest powstrzymanie się od stosunku seksualnego przez dwa dni przed badaniem, aw przeddzień diagnozy nie zaleca się podmywania i stosowania tamponów i kąpieli, ponieważ prowadzi to do naruszenia składu naturalnej flory pochwy.
Ponadto przed badaniem lekarz musi upewnić się, że pacjent nie jest uczulony na substancje używane w badaniu. Najczęściej stosowane wodne roztwory jodu i kwasu octowego.
W wyniku zastosowania roztworów można odczuć lekkie mrowienie lub pieczenie, ale zwykle nie powoduje to żadnego szczególnego dyskomfortu lub bólu, ponieważ w diagnostyce wykorzystywane są zwykłe lustra ginekologiczne, a kolposkop znajduje się na zewnątrz. Jednakże, w przypadku szczególnej wrażliwości pacjenta, przed badaniem zaleca się zażyć pigułkę leku znieczulającego.
Przeprowadzanie procedury
W diagnozie lekarz bada stan błon śluzowych, odnotowuje lokalizację, liczbę i rozmiar dotkniętych obszarów, wstępnie ocenia naturę choroby. Jeśli to konieczne, lekarz może wykonać test na onkocytologię w celu przeprowadzenia szczegółowego badania, z wyłączeniem podejrzenia raka.
W zależności od tego, jaka patologia jest konieczna do zidentyfikowania, lekarz może zastosować różne metody badania. Zatem kolposkopia może mieć trzy typy:
- prosty (przegląd): lekarz bada obszar pochwy szyjki macicy w powiększeniu, bez użycia odczynników chemicznych,
- zaawansowane: lekarz wykonuje kilka testów, sprawdzając reakcję z błoną śluzową kwasu octowego lub roztworu jodu, a także stosując filtry kolorów, co pozwala zidentyfikować patologie na początkowym etapie rozwoju, które są nieodróżnialne podczas diagnozy,
- kolpomikroskopia: lekarz wykonuje badanie pod wielokrotnym wzrostem (ponad 300 razy), co pozwala ocenić cechy wewnętrznej struktury komórek.
Zwykle pacjenci otrzymują zaawansowaną kolposkopię. Diagnoza składa się z 5 etapów:
 Pacjent znajduje się w fotelu ginekologicznym, a lekarz używa lustra, tak jak podczas normalnego badania. Kolposkop z lokalnym urządzeniem oświetleniowym jest zainstalowany kilka centymetrów od pochwy. W pierwszym etapie lekarz ocenia stan naczyń włosowatych i naczyń krwionośnych, dla których przetwarza część pochwową szyi za pomocą 3% roztworu kwasu octowego. W tym przypadku naczynia w dotkniętych obszarach pozostają niezmienione, podczas gdy zdrowe są zwężone.
Pacjent znajduje się w fotelu ginekologicznym, a lekarz używa lustra, tak jak podczas normalnego badania. Kolposkop z lokalnym urządzeniem oświetleniowym jest zainstalowany kilka centymetrów od pochwy. W pierwszym etapie lekarz ocenia stan naczyń włosowatych i naczyń krwionośnych, dla których przetwarza część pochwową szyi za pomocą 3% roztworu kwasu octowego. W tym przypadku naczynia w dotkniętych obszarach pozostają niezmienione, podczas gdy zdrowe są zwężone.- W drugim etapie do gardła macicy leczy się roztworem jodu. Podczas tego badania zdrowe obszary błony śluzowej powinny stać się ciemnobrązowe, a uszkodzone tkanki nie zmieniają koloru i pozostają jasno różowe.
- Lekarz następnie bada stan granic dotkniętych obszarów i naturę uszkodzonych tkanek.
- Na czwartym etapie lekarz może pobrać wymaz do analizy. Jeśli lekarz wątpi w charakter nowotworu, wykonuje się biopsję tkanki.
- Również w celu wyjaśnienia charakteru uszkodzonych obszarów można zastosować takie rodzaje kolposkopii, jak kolor i luminescencję. W pierwszym przypadku lekarz leczy obszar pochwy szyjki macicy za pomocą niebieskich lub zielonych roztworów, który działa identycznie jak jod. Podczas stosowania metody luminescencyjnej, rakowe narośla absorbują luminescencyjne barwniki i stają się różowo-niebieskie, gdy są oświetlone światłem ultrafioletowym.
Podczas badania lekarz bada narządy na monitorze komputera, wskazując i komentując swoje obserwacje pacjentowi.
Wyniki ankiety
W stanie zdrowym powierzchnia tkanki szyjki macicy jest gładka i równomierna, głównie różowa, a naczynia równomiernie pokrywają powierzchnię pochwy. Wyniki badania mogą pokazać, że pacjent ma następujące patologie:
 ektopia nabłonka (erozja) - nabłonek cylindryczny przechodzi do obszaru pochwy szyjki macicy,
ektopia nabłonka (erozja) - nabłonek cylindryczny przechodzi do obszaru pochwy szyjki macicy,- obrzęk, owrzodzenie i torbiele w błonach śluzowych,
- leukoplakia - białawe narośle na gardle macicy,
- obszary zapalne, dysplazja lub atrofia tkanek błony pochwy,
- HPV - obecność w ciele kobiety wirusa brodawczaka ludzkiego, która prowadzi do pojawienia się brodawczaków, aw niektórych przypadkach - do rozwoju komórek nowotworowych.
Wyniki kolposkopii szyjki macicy z dekodowaniem są wydawane pacjentowi natychmiast po zabiegu. Pod koniec diagnozy pacjent może otrzymać dane kontrolne w formie:
- tekst z ustnym opisem odchyleń,
- schematyczna mapa pokazująca rozmieszczenie dotkniętych obszarów i ich rozmiary,
- Kolposkopia obrazowa lub wideo szyjki macicy.
Implikacje i rekomendacje
Nawet po egzaminie najbardziej wykwalifikowany specjalista nie wyklucza możliwości wystąpienia różnych komplikacji. Oprócz niedbalstwa lekarza, dyskomfort po kolposkopii może być związany z fizjologiczną strukturą narządów, z przepięciem lub z nieprzestrzeganiem zaleceń lekarza.
 Różne powikłania w wyniku badania kolposkopowego są rzadkie. Jednakże w przypadkach, gdy owrzodzenie lub inne rany są obecne na śluzowej powierzchni pochwy lub w wyniku biopsji, pacjent może obserwować brązowy, różowoczerwony lub krwawy wyciek w ciągu dnia po teście. Również konsekwencje zabiegu mogą być przejawami bólu w podbrzuszu.
Różne powikłania w wyniku badania kolposkopowego są rzadkie. Jednakże w przypadkach, gdy owrzodzenie lub inne rany są obecne na śluzowej powierzchni pochwy lub w wyniku biopsji, pacjent może obserwować brązowy, różowoczerwony lub krwawy wyciek w ciągu dnia po teście. Również konsekwencje zabiegu mogą być przejawami bólu w podbrzuszu.
Pomimo tego, że pojawienie się tych znaków jest normą, w przypadku ich trwania dłuższego niż 3 dni, jak również w przypadku gorączki, krwawienia lub gdy zmienia się charakter cyklu miesiączkowego, należy natychmiast skonsultować się ze specjalistą.
Nie wyklucza się także możliwości zakażenia pacjenta z powodu niewłaściwej higieny u lekarza, a także z powodu obecności otwartych ran na powierzchni błony śluzowej szyjki macicy.
Aby uniknąć wystąpienia różnych komplikacji, kobieta musi przestrzegać pewnych zasad przez jakiś czas po zabiegu. Zwykle lekarze zalecają, aby przez kilka dni unikać zwiększonego wysiłku fizycznego, podrażnień i związków seksualnych, nie brać kąpieli i gorącego prysznica, a także nie przyjmować leków rozrzedzających krew przez tydzień.
""
 Pacjent znajduje się w fotelu ginekologicznym, a lekarz używa lustra, tak jak podczas normalnego badania. Kolposkop z lokalnym urządzeniem oświetleniowym jest zainstalowany kilka centymetrów od pochwy. W pierwszym etapie lekarz ocenia stan naczyń włosowatych i naczyń krwionośnych, dla których przetwarza część pochwową szyi za pomocą 3% roztworu kwasu octowego. W tym przypadku naczynia w dotkniętych obszarach pozostają niezmienione, podczas gdy zdrowe są zwężone.
Pacjent znajduje się w fotelu ginekologicznym, a lekarz używa lustra, tak jak podczas normalnego badania. Kolposkop z lokalnym urządzeniem oświetleniowym jest zainstalowany kilka centymetrów od pochwy. W pierwszym etapie lekarz ocenia stan naczyń włosowatych i naczyń krwionośnych, dla których przetwarza część pochwową szyi za pomocą 3% roztworu kwasu octowego. W tym przypadku naczynia w dotkniętych obszarach pozostają niezmienione, podczas gdy zdrowe są zwężone. ektopia nabłonka (erozja) - nabłonek cylindryczny przechodzi do obszaru pochwy szyjki macicy,
ektopia nabłonka (erozja) - nabłonek cylindryczny przechodzi do obszaru pochwy szyjki macicy,

