Leukoplakia szyjna należy do "interesujących" patologii ginekologicznych i znajduje się w szczególnej pozycji. Mechanizm rozwoju tej patologii jest nadal niejasny, więc lekarze nie są w stanie jednoznacznie odpowiedzieć na pytanie, jak choroba będzie postępować - łagodna lub złośliwa. Częstość występowania tej patologii jest różna (według statystyk od różnych autorów) i wynosi od 1,1% do 12,5%. Ma trudności z ustaleniem przyczyn i patogenezy choroby związanej ze złożonością leczenia leukoplakii.
Oznaczanie leukoplakii
Stan, w którym nabłonek, pokrywający pochwową lub widoczną część szyjki macicy, jest zagęszczony i zorganizowany, a szyjka macicy zagęszcza się, nazywa się leukoplakią. Dosłowne tłumaczenie słowa "leukoplakia" z języka greckiego oznacza "biała tablica". Rzeczywiście, patologiczne obszary na szyi, gdy są oglądane gołym okiem, przypominają białawe plamki lub płytki. Za granicą koncepcja leukoplakii została zastąpiona przez śródnabłonkową neoplazję lub dyskeratozę.
Klasyfikacja
W zależności od obrazu makroskopowego rozróżnia się następujące formy leukoplakii:
- proste, co jest uważane za początkowy etap procesu, podczas gdy białe płytki pokrywają się z śluzówką i nie wystają ponad jej powierzchnię, można je łatwo przeoczyć podczas badania szyjki macicy,
- brodawkowaty lub brodawkowaty (drugi etap choroby) - białawe narośliny nakładają się na siebie, z powodu tego, co szyjka macicy wygląda na wyboistą, a zmiany leukoplakii znacznie wznoszą się ponad błonę śluzową i prawie niemożliwe jest ich pomijanie,
- erozyjne - na białawych płytkach występują pęknięcia i / lub erozyjne obszary.
Po badaniu histologicznym kawałka płytki izoluje się proste leukoplakię i leukoplakię z atypią (proliferacyjną). Proste leukoplakia (atypowe, które nie są zidentyfikowane, czyli komórki skłonne do odrodzenia) są przypisywane procesom szyjki macicy. Leukoplakia z atypią (są komórki atypowe) jest uważana za prekursor.
Przyczyny leukoplakii
Eksperci wciąż nie odkryli, co "uruchamia" proces leukoplakii. Zakłada się jednak, że czynnikiem wywołującym są określone stany organizmu lub wpływ na szyjkę macicy. W związku z tym wszystkie czynniki przyczynowe są podzielone na czynniki egzogeniczne (wewnętrzne) i endogeniczne (to znaczy te, które działają "na zewnątrz").
zaburzenia hormonalne
w układzie podwzgórze-przysadka-jajnik-macica, co prowadzi do braku jajeczkowania i nadmiaru estrogenów (zarówno względnych, jak i bezwzględnych) i braku progesteronu:
 rozrost endometrium,
rozrost endometrium,- włókniaki macicy i inne nowotwory,
- dysfunkcja jajników,
Przyczyny zewnętrzne
Czynniki, które działają z zewnątrz:
- uraz szyjki macicy:
- szyjne łzy w pracy
- uszkodzenia szyjki macicy podczas aborcji,
- inne zabiegi wewnątrzmaciczne (kiretaż diagnostyczny, histeroskopia).
- agresywne efekty na szyi
- kauteryzacja (elektrokoagulacja szyjki macicy),
- narażenie na działanie chemikaliów (solkovagin).
- infekcje narządów płciowych:
- chlamydia
- wirusa brodawczaka ludzkiego
- ureaplasmy i mykoplazmy
- zakażenie wirusem herpes
- wirus cytomegalii,
- rozwiązłe i wczesne życie seksualne.
Mechanizm rozwoju
Pod wpływem pewnych czynników w błonie śluzowej szyi najpierw następuje proces zapalny. Następnie połączone są mechanizmy, które prowadzą do rogowacenia (keratynizacji) uwarstwionego nabłonka płaskiego widocznej części szyjki macicy. Wiadomo, że nabłonek ten zwykle nie jest progiem.W rezultacie komórki nabłonkowe są stopniowo przestawiane, co kończy się tworzeniem napalonych łusek i płytek. Charakterystyczne jest, że glikogen jest nieobecny w tych skalach.
Obraz kliniczny
Leukoplakia szyjki macicy, która jest prawdopodobnie najbardziej nieprzyjemna, przebiega bezobjawowo. Co do zasady, choroba jest wykryta przez przypadek podczas regularnej wizyty u ginekologa. Mogą jednak wystąpić dolegliwości ze strony pacjenta, które częściej wiążą się z chorobami współistniejącymi niż z samą leukoplakią. W przypadku stanu zapalnego pochwy i / lub szyjki macicy kobieta może odczuwać ból podczas kontaktu seksualnego i krwawienia kontaktowego. Również pacjent skarży się na przydzielenie nietypowego koloru i, z reguły, z nieprzyjemnym zapachem. Jeśli proces będzie się dalej rozprzestrzeniał i uchwyci sąsiednie ściany pochwy, może wystąpić pieczenie i swędzenie.
Podczas oglądania w lusterku lekarz obserwuje na szyjce cienką, białawą warstwę, która nie jest usuwana za pomocą wacika, a gdy spróbujesz ją oderwać, następuje krwawienie. Jest to pierwszy etap choroby - prosta leukoplakia. Dzięki brodawkowatej leukoplakii, której film unosi się kilka milimetrów powyżej błony śluzowej, naloty można łatwo usunąć za pomocą wacika, po usunięciu których wykryto różowe błyszczące obszary szyi. Same płytki mają wyraźne kontury, okrągłe lub owalne.
Leukoplakia podczas ciąży
Jeśli kobieta planująca ciążę cierpi na tę chorobę, lekarz zdecydowanie zaleci leczenie leukoplakii, a następnie zajście w ciążę. Leukoplakia nie wpływa niekorzystnie na przebieg ciąży, ani na wzrost i rozwój płodu. Ale w okresie ciąży, kiedy hormonalne tło zmienia się gwałtownie i gwałtownie, proces ten może postępować. Jeśli choroba występuje w okresie ciąży, jej leczenie jest odraczane na okres po porodzie. Zaleca się porody przez kanał rodny. Wyjątkiem jest wzrost płytek i ich rozprzestrzenienie się na ściany pochwy, w którym to przypadku wykonuje się cięcie cesarskie.
Znaki ostrzegawcze
W przypadku nowotworów złośliwych zmian leukoplakii, czyli pojawienia się komórek atypowych, mogą wystąpić następujące objawy:
- leukoplakia ostro ostro i znacząco wzrosła,
- nieoczekiwane tworzenie się uszczelek lub erozji w obszarze płaskiej leukoplakii,
- występuje nierównomierna gęstość zmiany płaskiej leukoplakii, szczególnie z jednego bieguna płytki,
- z leukoplakią erozyjną powstaje owrzodzenie pośrodku pieczęci,
- pojawienie się owrzodzeń na powierzchni leukoplakii erozyjnej:
- Brodawczate lub brodawkowate narośla powstają na blaszce prostej leukoplakii.
Objawy te powinny ostrzegać lekarza, chociaż proces transformacji złośliwej może przebiegać bez widocznych zmian w ogniskach leukoplakii.
Diagnostyka
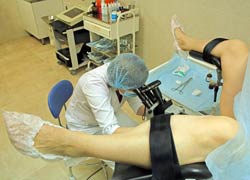
Rozpoznanie ustala się na podstawie wszystkich danych z badań klinicznych, laboratoryjnych, cytologicznych i kolposkopowych. Podczas wstępnego leczenia pacjenta lekarz starannie zbiera anamnezę (identyfikację czynników prowokujących), skarży się i bada szyjkę macicy oraz ściany pochwy w lusterkach. Ponadto wymagane są dodatkowe metody badania:
Badanie cytologiczne rozmazów
Badanie cytologiczne pozwala określić skład jakościowy komórek nabłonkowych. W tym celu rozmaz pobrano z widocznej części szyjki macicy, od dolnej jednej trzeciej części kanału szyjki macicy i od strefy przejściowej (granica płytki leukoplakii i zdrowej części szyjki macicy). Materiał jest wykonywany specjalnym pędzlem lub kielnią Eyre.
Podczas badania materiału w mikroskopie wykrywa się "kłaczki" uwarstwionych komórek nabłonka płaskiego (zwykle pokrywających pochwową część szyjki macicy), w których występują zjawiska hiper- i parakeratosis. W przypadku nadmiernego rogowacenia określa się dużą liczbę niejądrowych skal.A wraz z parakeratozą zwiększa się gęstość i kolor cytoplazmy w małych komórkach, z możliwym naruszeniem ich różnicowania, proliferacji i atypii.
Badanie kolposkopowe
Badanie szyjki macicy za pomocą kolposkopu ma ważną wartość diagnostyczną i pozwala nie tylko zidentyfikować obszary leukoplakii, które nie są widoczne gołym okiem, ale także określić ich wielkość i przyjąć obecność nietypowej transformacji (prekancer).
Jeśli zmiany leukoplakii są widoczne podczas banalnego badania luster, mówią o formie wyrażonej klinicznie. W przypadku określenia ognisk patologicznych tylko podczas kolposkopii nazywa się to kolposkopową.
Oznaki kolposkopii to identyfikacja tak zwanych cichych stref ujemnych jodu, które są wykrywane tylko podczas przeprowadzania testu Schillera. Test Schillera polega na barwieniu szyjki macicy roztworem jodu (zwanym roztworem Lugola). Pozytywny wynik testu jest wskazywany przez jednolite ubarwienie szyi w kolorze brązowym, z ujemną próbką, która wykazała niedojrzałe łatki. Zmiany leukoplakii nie barwią się jodem, ponieważ zmienione komórki nabłonka nie zawierają glikogenu, który reaguje z jodem w kolorze brązowym.
Klinicznie wyrażane formy to zmiany leukoplakii (cienkie i grube), widoczne jak przy zwykłym badaniu, jak również kolposkopowo, interpunkcja (wielokrotne czerwone kropki) gruba lub miękka, jak również mozaika. Mozaika i interpunkcja są określane tylko podczas oglądania za pomocą kolposkopu i pośrednio wskazują na transformację przedrakową.
Badanie histologiczne
Do badania histologicznego wykonuje się biopsję szyjki macicy, a następnie obowiązkowe wyłyżeczkowanie kanału szyjki macicy. Materiał pobierany jest z najbardziej podejrzanej części szyi pod kontrolą kolposkopii. Badanie histologiczne pozwala ocenić głębokość zaangażowania w patologiczny proces nabłonkowych warstw szyjki macicy i, co najważniejsze, zidentyfikować komórki atypowe. Obraz histologiczny tej choroby przedstawia się następująco:
- proliferacja komórkowa rozwarstwionego nabłonka,
- nierównomierne pogrubienie nabłonka wielowarstwowego ze względu na wyraźny wzrost liczby komórek pośrednich,
- akantoza
- warstwa rogowa (zwykle nieobecna),
- warstwa ziarnista znajdująca się pod napaloną,
- hiper i parakeratosis,
- limfocytarna infiltracja podścieliska.
Immunogram
Przeprowadza się go zgodnie ze wskazaniami.
Różne metody leczenia są stosowane w celu wyeliminowania leukoplakii szyjnej. Przede wszystkim jednak konieczne jest wyeliminowanie procesu zapalnego (jeśli istnieje) i innych czynników prowokujących. Przy wykrywaniu stanu zapalnego narządów płciowych lub wykrywaniu infekcji narządów płciowych przepisuje się leki o działaniu przeciwwirusowym, przeciwbakteryjnym, przeciwtrąbkowym lub przeciwgrzybiczym (w zależności od zidentyfikowanego patogenu). W przypadku diagnozy zaburzeń hormonalnych zalecana jest terapia hormonalna naprawcza. Jak leczyć leukoplakię szyjki macicy spowodowane jest wieloma czynnikami, a konkretna metoda leczenia jest dobierana z uwzględnieniem jej wad i zalet.
Diathermocoagulation
Metoda polega na doprowadzeniu prądu elektrycznego do dotkniętego obszaru, po którym następuje oparzenie. Fale elektromagnetyczne są doprowadzane do elektrody (pętla lub "przycisk"), która styka się z uszkodzoną częścią szyjki macicy. Ponieważ po obróbce powstaje powierzchnia spalania, metoda ta jest również nazywana kauteryzacją. Kauteryzacja leukoplakii szyjnej, choć dość skuteczna metoda (osiąga 70%), jest bardzo bolesna. Zalety metody DTK obejmują tylko:
- taniość
- dostępność aparatury DTK w prawie każdym biurze ginekologa.
DTC ma wiele wad, więc jest rzadko używany. Kauteryzacja jest przeprowadzana w pierwszej fazie cyklu, po zakończeniu miesięcznych okresów. Wady obejmują:
- znaczna bolesność procedury
- zaostrzenie chorób zapalnych macicy, jajników i rurek,
- wysokie ryzyko krwawienia zarówno podczas kauteryzacji, jak i po (przedwczesne odrzucenie strupu),
- przedłużone gojenie (do 2 miesięcy),
- Uszkodzenie szyjki macicy szyjki macicy aż do atrezji (zespolenia) kanału szyjki macicy jest zatem stosowane tylko u kobiet, które urodziły.
Kriodestrukcja
Zimne leczenie leukoplakii - krioterapia lub kriodestrukcja, jest bardzo skuteczną metodą. Efektywność kriodestrukcji sięga 94%. Na obszar patologiczny wpływa ciekły azot o bardzo niskiej temperaturze. W wyniku tego w komórkach powstają kryształy, które prowadzą do ich zniszczenia, a następnie do martwicy. Metoda kontaktu, czas trwania procedury zależy od charakteru i obszaru ogniska patologicznego (2 - 5 minut). Zalety "zamrażania" obejmują:
- bezbolesność
- dobry efekt
- bezkrwistość
- możliwość zastosowania w bez narodzin,
- brak blizn.
Wśród wad kriodestrukcji warto zwrócić uwagę:
- nawrót leukoplakii,
- prawdopodobieństwo skrócenia szyjki macicy, co zmniejsza szanse poczęcia.
Laseroterapia
Najskuteczniejszym obecnie leczeniem leukoplakii jest laseroterapia. Koagulacja laserowa ognisk leukoplakii jest przeprowadzana w pierwszej fazie cyklu i nie wymaga znieczulenia. Metoda jest bezstykowa i polega na leczeniu patologicznego skupienia wiązką lasera CO2. W rezultacie ciecz odparowuje z traktowanych (patologicznych) komórek, co przyczynia się do ich zniszczenia. Następnie na powierzchni rany powstaje cienka folia koagulacyjna, która zapobiega przedostawaniu się infekcji do rany. Jeśli proces przenosi się do pochwy, leczenie przeprowadza się w 2 etapach. W pierwszym etapie szyjka macicy jest przetwarzana, w drugiej - łuki i ściany pochwy. Zaletami tej metody są:
- bezbolesność
- wysoka wydajność
- brak deformacji szyjki szyjki macicy (możliwe jest porody),
- bezkrwistość
- szybkie gojenie (16-40 dni).
Wśród niedociągnięć należy odnotować wysoki koszt metody i dostępność specjalnego sprzętu (dostępnego tylko w specjalistycznych klinikach).
Metoda fal radiowych
Do leczenia tą metodą stosuje się aparat Surgitron. Metoda jest nowoczesna, wydajna i bezdotykowa. Istotą leczenia jest wprowadzenie elektrody do kanału szyjki macicy, na której czubku fale elektryczne są przekształcane w fale radiowe. Nieprawidłowe komórki nagrzewają się, ciecz odparowuje z nich i następuje zerwanie ogniska leukoplakii. Zalety metody obejmują:
- bezbolesność
- bezkrwistość
- bez deformacji szyjki szyi,
- szybkie gojenie.
Wadą jest być może jeden. Nie wszystkie kliniki kobiece mają oddział Surgitron.
Koagulacja chemiczna
Ta metoda leczenia leukoplakii polega na leczeniu patologicznego obszaru szyjki przy pomocy Solkovagin. Skład tego leku obejmuje kwasy organiczne i nieorganiczne, które koagulują (kauteryzują) nienormalne komórki. Metoda jest bezbolesna, odpowiednia dla osób, które się nie urodziły, osiąga wydajność 75%. Wadą jest to, że głębokość penetracji leku jest nie większa niż 2,5 mm, co powoduje, że jego zastosowanie jest nieskuteczne przy nietypowej grubej leukoplakii. Jak również niemożność leczenia dużych obszarów zmian szyjki macicy.
Okres pooperacyjny
W okresie pooperacyjnym lekarze zdecydowanie zalecają zachowanie spokoju seksualnego przez 1,5 miesiąca. Zabronione jest również podnoszenie ciężarów, gorąca kąpiel, wycieczki do łaźni i sauny. Ponadto douching i stosowanie higienicznych tamponów jest zabronione. Konieczne jest także przestrzeganie zasad higieny intymnej. W ciągu pierwszych 10 dni po jakiejkolwiek metodzie leczenia szyjki macicy może pojawić się obfite wydzielanie płynu, co nie powinno przerażać kobiety.Jest to reakcja na leczenie i wskazuje gojenie się powierzchni rany.
Tradycyjne metody leczenia
W celu wyeliminowania leukoplakii szyjnej nie można stosować tradycyjnych metod leczenia. Różnorodne podmywanie, wprowadzenie tamponów ziołowych i innych nie tylko nie przyniesie korzyści, ale także przyczyni się do rozprzestrzeniania procesu i pojawiania się nietypowych komórek.
Wcześniej ukochani lekarze takie metody leczenia jakiejkolwiek patologii szyjki macicy, takie jak wprowadzenie tamponów z olejkiem rokitnika lub dzikiej róży, maści aloesowej itp. Nie są obecnie stosowane. Udowodniono, że wymienione leki wpływają na metabolizm tkanek, co powoduje proliferację nieprawidłowych komórek i prowokuje rozwój dysplazji.
Pytanie - odpowiedź
Odpowiedź: Tak, całkowite wyleczenie gwarantuje prawie 99%. Prognoza na tę chorobę jest korzystna w przypadku szybkiego leczenia i eliminacji czynników prowokujących. W przeciwnym razie możliwy jest nawrót procesu i 15% reinkarnacja leukoplakii w dysplazji i złośliwej reinkarnacji szyjki macicy.
Odpowiedź: Tak, wszyscy pacjenci po leczeniu są przyjmowani na rejestrację. Co sześć miesięcy pobierane są z nich cytologiczne rozmazy, wykonywane są badania kolposkopowe i HPV. Po negatywnych wynikach i korzystnym obrazie kolposkopowym i cytologicznym po 2 latach pacjent zostaje usunięty z rejestru.
Odpowiedź: Patologia ta zasadniczo nie zapobiega zapłodnieniu, problemy z ciążą mogą być spowodowane innymi czynnikami wywołującymi leukoplakię. Mogą to być zaburzenia hormonalne lub ukryte infekcje narządów płciowych. W każdym razie, ujawniając leukoplakię, należy najpierw poddać się leczeniu, a następnie zaplanować ciążę.
Odpowiedź: Tak, obecnie opracowywane są szczepionki Gardasil i Cervarix. Wprowadzenie tych szczepionek zapobiega infekcji wirusem brodawczaka ludzkiego, który wywołuje nie tylko występowanie leukoplakii szyjnej, ale także dysplazję i raka szyjki macicy.
Odpowiedź: Tak, możesz. Zaleca się jednak leczenie choroby, zwłaszcza w przypadku dolegliwości (dyskomfort podczas stosunku płciowego, wypływ krwi itp.).
Przyczyny leukoplakii szyjki macicy
W etiologii leukoplakii szyjnej wyodrębniono wpływ czynników endogennych (zaburzenia regulacji hormonalnej i immunologicznej), a także przyczyny egzogenne (zakaźne, chemiczne, traumatyczne). Zmiana hormonalnej homeostazy jest naruszeniem funkcjonalnego związku w podwzgórzu - przysadce - jajniku - łańcuchu macicy, prowadząc do braku jajeczkowania, względnego lub absolutnego hyperestrogenu, niedoboru progesteronu i, w rezultacie, do przerostowych procesów w narządach docelowych.
Występowanie leukoplakii szyjki macicy często poprzedzają procesy infekcyjno-zapalne (zapalenie błony śluzowej macicy, zapalenie przydatków), zaburzenia miesiączkowania (brak menstruacji, oligomenorrhea). Do czynników takich należą: infekcja wirusem brodawczaka ludzkiego, ureaplazmoza, chlamydia, mykoplazmoza, opryszczka, infekcja wirusem cytomegalii, niespecyficzne zapalenie jelita grubego i szyjki macicy, nawracająca ektopia, zmniejszona reaktywność ogólna i miejscowa, rozwiązłe życie seksualne. Rozwój leukoplakii jest wspierany przez urazowe i chemiczne urazy szyjki macicy podczas aborcji chirurgicznej, kiretażu diagnostycznego, palenia leków lub diatermocoagulacji erozji szyjki macicy i innych agresywnych interwencji.
Na tle czynników etiologicznych inicjowane są mechanizmy, które powodują keratynizację wielowarstwowych komórek nabłonka szyjki macicy (zwykle nie rogowacenie). Ze względu na stopniowe przegrupowanie komórek nabłonka (rozpad jąder i wewnątrzkomórkowych organelli) powstają rogowe łuski, które nie zawierają glikogenu. Ogniska leukoplakii szyjnej mogą być pojedyncze lub wielokrotne.
Formy leukoplakii szyjnej
Dzięki kryteriom morfologicznym ginekologia wytwarza prostą i proliferacyjną leukoplakię szyjki macicy. Prosta leukoplakia szyjna jest określana jako zmiany w tle (hiper lub parakeratosis). Charakteryzuje się pogrubieniem i keratynizacją warstw powierzchniowych nabłonka, podczas gdy komórki warstwy podstawowej i przynasadowej nie ulegają zmianom.
Podczas transformacji proliferacyjnej naruszane jest różnicowanie, proliferacja komórek wszystkich warstw, pojawiają się nietypowe elementy strukturalne. Ta postać leukoplakii szyjnej jest uważana za proces przedrakowy - śródnabłonkowa neoplazja szyjki macicy (CIN, dysplazja szyjki macicy).
Objawy leukoplakii szyjki macicy
Chorobie nie towarzyszy szczególny obraz kliniczny i skargi subiektywne. Często leukoplakia szyjki macicy jest wykryta podczas kolejnego badania przez ginekologa. W niektórych przypadkach mogą występować pośrednie objawy leukoplakii szyjki macicy - znaczna leucorrhoea z nieprzyjemnym zapachem, kontakt rozładowania niewielkiej ilości krwi po stosunku seksualnym.
Leczenie leukoplakii szyjki macicy
Strategia leczenia jest określona przez formę zidentyfikowanej leukoplakii szyjki macicy (prosta lub proliferacyjna). Celem leczenia jest eliminacja chorób tła i całkowite usunięcie patologicznych ognisk.
Według zeznań przeprowadzana jest terapia przeciwbakteryjna, przeciwwirusowa, przeciwzapalna. W celu usunięcia ognisk leukoplakii szyjnej i ginekologii stosuje się metody kriogenicznego narażenia na promieniowanie, zniszczenia fal radiowych, koagulacji plazmą argonową, waporyzacji laserowej CO2, diatermocoagulacji i koagulacji chemicznej. Minimalne inwazyjne zniszczenie ognisk leukoplakii szyjki macicy wykonuje się w warunkach ambulatoryjnych, gojenie tkanek może wymagać okresu od 2 tygodni do 2 miesięcy, biorąc pod uwagę rozległość zmiany, współistniejące choroby i metodę niszczenia.
W okresie leczenia leukoplakii szyjki macicy wyłączone są życie seksualne i stosowanie jakichkolwiek środków antykoncepcyjnych. W przypadku śródnabłonkowej neoplazji szyjki macicy, kombinacji leukoplakii z przerostem, kraurozy, deformacji szyjki macicy, objętość interwencji może obejmować konizację szyjki macicy lub amputację szyjki macicy.
Zapobieganie leukoplakii szyjkowej
W celu zapobiegania rozwojowi leukoplakii szyjki macicy i wczesnemu leczeniu erozji, procesów zapalnych i zakaźnych w narządach rozrodczych, eliminacji aborcji, urazów szyjki macicy podczas porodu i manipulacji ginekologicznych, zapobiegania chorobom przenoszonym drogą płciową, stosowaniu barierowych środków antykoncepcyjnych.
Kobiety cierpiące na zaburzenia miesiączkowania powinny być monitorowane przez ginekologa i endokrynologa w celu skorygowania zaburzeń hormonalnych. W kwestii zapobiegania leukoplakii szyjnej, badań przesiewowych i prac wyjaśniających ważne są regularne badania ginekologiczne. Zasadniczym punktem zapobiegawczym jest szczepienie przeciwko HPV.
Po zniszczeniu zmian leukoplakii bez atypii, pacjent jest poddawany kolposkopii co sześć miesięcy, testowi wymazu na onkocytologię i testom HPV. Po 2 latach i przy braku nawrotu kobieta przechodzi na zwykły tryb obserwacji.
Rokowanie dla leukoplakii szyjki macicy
Przy braku atypii, infekcji wirusem brodawczaka ludzkiego, eliminacji niekorzystnych czynników tła, rokowania po leczeniu leukoplakii szyjki macicy są korzystne. Jeśli zachowana jest pierwotna przyczyna choroby, możliwy jest oczywisty przebieg i przejście leukoplakii do raka szyjki macicy.
W przypadku prostej leukoplakii u kobiet planujących ciążę, w celu uniknięcia deformacji szyjki macicy zaleca się stosowanie metod niszczenia oszczędzającego - kriodestrukcji, waporyzacji laserowej, leczenia radiosurgicznego i koagulacji chemicznej. Prowadzenie ciąży w tej grupie pacjentów wymaga większej kontroli nad stanem szyjki macicy.
Leukoplakia - co to jest w ginekologii?

Na początek warto powiedzieć, że takie naruszenie przypisuje się grupie tak zwanych stanów przedrakowych. A dzisiaj wiele klinik przedporodowych słyszy diagnozę leukoplakii. Co to jest w ginekologii? Jak się objawia? Jaki rodzaj tkanki wpływa?
Chorobie towarzyszy zgrubienie i późniejsza rogowacenie błony śluzowej narządów rozrodczych. Najczęściej lekarze we współczesnej praktyce lekarskiej rejestrują lecoplastykę szyjki macicy, w której również wpływa kanał szyjki macicy. Ponadto zmiany w powłokach są często obserwowane w części pochwowej macicy. Leukoplakia pochwy i sromu rzadziej zdiagnozowana.
Problem ten nie jest zbyt powszechny - według wyników badań statystycznych około 5-6% kobiet boryka się z podobną chorobą. Niemniej jednak nie można go w żadnym przypadku zignorować. Faktem jest, że ta choroba znacząco zwiększa prawdopodobieństwo degeneracji tkanki złośliwej i rozwoju raka w przyszłości.
Główne przyczyny choroby
Istnieje kilka czynników, na które wpływ może wywierać tak nieprzyjemna i niebezpieczna choroba, jak leukoplakia. Co to jest w ginekologii? Na początek warto powiedzieć, że przyczyną zmian w tkankach może być wpływ zarówno środowiska zewnętrznego, jak i wewnętrznego.

Przyczynami wewnętrznymi są awarie układu hormonalnego. Rozerwanie tła hormonalnego może prowadzić do braku jajeczkowania, hyperestrogenu, gwałtownego spadku poziomu progesteronu, w wyniku czego w tkankach obserwuje się procesy hiperplastyczne.
Dość często, leukoplakia macicy jest wynikiem procesu infekcyjno-zapalnego. W szczególności czynniki ryzyka są wcześniej przenoszone zapalenie przydatków, zapalenie błony śluzowej macicy, naruszenie normalnego cyklu menstruacyjnego. Ponadto zmiany tkanki mogą rozwijać się na tle infekcji, w tym opryszczki, ureaplasmosis, cytomegalowirusa i zakażenia wirusem brodawczaka, mykoplazmozy, chlamydii itp. Nieswoiste choroby zakaźne (np. Zapalenie szyjki macicy, zapalenie okrężnicy) mogą być również niebezpieczne.
Uszkodzenie tkanek macicy, wynikające z przerwania ciąży, procedur diagnostycznych lub terapeutycznych (wyłyżeczkowanie, kauteryzacja nadżerek) również przyczynia się do rozwoju choroby. Czynniki ryzyka obejmują zmniejszenie aktywności układu odpornościowego, rozwiązłe życie seksualne.
Rodzaje leukoplakii

Istnieje kilka postaci choroby zwanej leukoplakią. Ginekologia identyfikuje trzy główne, chociaż w rzeczywistości istnieje kilka schematów klasyfikacji. Jednak w zależności od charakterystyki przebiegu choroby u kobiet mogą pojawić się następujące typy patologii:
- Prosta forma leukoplakii. Uważany za jedną ze zmian tła. Proces ten charakteryzuje się pogrubieniem i stopniową keratynizacją warstw powierzchniowych nabłonka - podczas gdy zaburzenie to nie ma wpływu na warstwy podstawne i wargowe.
- Proliferacyjne formy choroby. W połączeniu z upośledzeniem prawidłowego różnicowania tkanek, powodując zmianę we wszystkich warstwach komórek i stopniowe powstawanie nietypowych struktur. Ta forma choroby jest uważana za stan przedrakowy.
W zależności od przebiegu choroby, płaska (na powierzchni nabłonka białawe filmy są tworzone), łuskowate (obszary napalone mogą być widoczne), erozyjne (zmiana komórek wraz z powstawaniem erozji), brodawkowate i niektóre inne formy lecoplakia są wyróżnione.
Jakie są objawy choroby?

Wiele kobiet jest zainteresowanych pytaniami o to, jakie objawy leukoplakia towarzyszą. Recenzje lekarzy i pacjentów, a także dane z badań statystycznych dowodzą, że najczęściej choroba ta przebiega bezobjawowo.Najczęściej patologiczną zmianę i keratynizację komórek wykrywa lekarz podczas rutynowego badania ginekologicznego.
Tylko sporadycznie, leukoplakia powoduje pewne widoczne zaburzenia - najczęściej tylko wtedy, gdy występuje na tle stanu zapalnego. Kobiety z podobnymi problemami narzekają na pojawienie się niewielkiej ilości bielszej z nietypowym kolorem i zapachem. Czasami swędzą zewnętrzne genitalia. Niektórzy pacjenci skarżą się na bolesne miesiączki i ból podczas stosunku.
Jaki jest proces diagnostyczny?
Obecnie wielu pacjentów jest zainteresowanych pytaniami o to, co stanowi leukoplakię. Objawy i leczenie tej choroby, związane z nią komplikacje, dotyczą również kobiet. Ale nie mniej ważną informacją jest proces diagnozy.
Jak już wspomniano, lekarz może podejrzewać obecność leukoplakii podczas rutynowego badania szyjki macicy za pomocą luster. W obecności białawych obszarów i zrogowaciałych tkanek tkanka jest zdrapywana (przy okazji, te obszary mogą być pojedyncze lub wielokrotne).
Podczas badań laboratoryjnych specjalista może zauważyć obecność komórek z parakeratozą i hiperkeratozą. W niektórych przypadkach wykonywana jest dodatkowa biopsja noża i badanie histologiczne tkanki wyrostka robaczkowego - pozwala to określić obecność głębokiej proliferacji i atypii komórkowej.

Ponadto wykonuje się wydłużoną kolposkopię, podczas której lekarzowi udaje się dobrze zbadać blaszkę utworzoną na tkankach. Ponadto niezwykle ważne jest ustalenie przyczyny rozwoju choroby, dlatego też pacjentom często przepisuje się badania hormonalne, bakteriologiczne, immunologiczne i inne. Czasami wymagana jest również konsultacja endokrynologa i onkologa.
Leczenie lekiem leukoplakii
Tylko lekarz może zdiagnozować kobietę z leukoplakią macicy. Leczenie w tym przypadku dobierane jest indywidualnie, ponieważ tutaj wszystko zależy od formy i ciężkości choroby, jej przyczyn, a także wieku pacjenta i cech jej ciała.
Leczenie farmakologiczne jest wskazane, jeśli leukoplakia szyjki macicy jest związana z zakażeniem lub stanem zapalnym. W takich przypadkach pacjentom przepisuje się leki przeciwzapalne, przeciwbakteryjne lub przeciwwirusowe. Jeśli występują problemy z układem odpornościowym, konieczne jest stosowanie immunomodulatorów, kompleksów witaminowych itp. Jeśli choroba pojawiła się na tle niepowodzenia w systemie hormonalnym, może być konieczne leczenie preparatami hormonalnymi.
Terapia trwa zwykle około dwóch miesięcy. W tym okresie kobieta powinna ściśle przestrzegać wszystkich zaleceń lekarza. Nawiasem mówiąc, w czasie leczenia musisz zatrzymać wszystkie kontakty seksualne - przyspieszy to proces przywracania normalnego nabłonka.
Inne metody leczenia leukoplakii

Do tej pory istnieje wiele metod usuwania ognisk rogowacenia i zgrubienia tkanki. Ale po raz kolejny warto powiedzieć, że na początku niezwykle ważne jest, aby dowiedzieć się i wyeliminować przyczynę choroby, a dopiero potem przystąpić do usuwania miejsc uszkodzenia. Do chwili obecnej istnieje kilka popularnych metod:
- Koagulacja chirurgiczna obejmuje kauteryzację obszarów zmiany chorobowej za pomocą agresywnych leków, na przykład Solkovagin. Zabieg jest prawie bezbolesny, rzadko towarzyszą mu powikłania. Ponadto około 75-96% po kauteryzacji obserwowało całkowite wyleczenie.
- Elektrokoagulacja to procedura, w której obszary leukoplakii są kauteryzowane przez prąd elektryczny. Technika ta wiąże się z poważnymi powikłaniami, w szczególności krwawieniem i infekcją tkanek, dlatego jest rzadko stosowana w ginekologii.
- Kolejną dość skuteczną metodą jest kriodestrukcja, która daje również wynik 96%.Podczas zabiegu zmienione obszary są dotknięte ciekłym azotem, który powoduje śmierć i odrzucenie tkanki.
- Laserowe usuwanie leukoplakii jest obecnie uważane za najbardziej skuteczne i bezpieczne. Technika ta pozwala szybko usunąć zmienione obszary, a jednocześnie uniknąć kontaktu z krwią i tkankami, a następnie minimalizuje prawdopodobieństwo infekcji. Nawiasem mówiąc, w obecności dużych zmian zabieg przeprowadza się kilka razy, aż całkowicie znikną.
- W najcięższych przypadkach wykonuje się amputację szyjki macicy z jej dalszą plastyczną rekonstrukcją.
Leukoplakia i ciąża

U niektórych kobiet leukoplakia jest wykrywana już w czasie ciąży. Natychmiast należy powiedzieć, że choroba nie stanowi bezpośredniego zagrożenia dla dziecka. Oczywiście istnieje ryzyko przedwczesnego porodu, więc pacjent musi być pod stałym nadzorem lekarza.
Niemniej jednak, leukoplakia podczas ciąży jest ryzykiem dla kobiety. Faktem jest, że wahania poziomu hormonów i zmiany w układzie odpornościowym mogą powodować złośliwe zwyrodnienie. Dlatego tak ważne jest zdiagnozowanie i wyeliminowanie choroby nawet podczas planowania ciąży.
Środki zapobiegawcze
Niestety, nie ma leku, który mógłby trwale chronić przed taką chorobą. Dlatego profilaktyka leukoplakii zostaje zredukowana do regularnych badań profilaktycznych u ginekologa. Zaleca się stosowanie środków ochrony podczas stosunku płciowego, przeprowadzanie testów i rozmazy na różne infekcje i choroby zapalne w czasie, a jeśli zostaną wykryte, poddanie się leczeniu w odpowiednim czasie. Oczywiście, z zadowoleniem przyjmuje wzmocnienie układu odpornościowego, a także prawidłowe odżywianie, umiarkowanie aktywny styl życia i inne środki zdrowotne.
Prognozy pacjentów
W przypadku braku degeneracji tkanki nowotworowej leczenie jest możliwe - niezwykle ważne jest zidentyfikowanie i wyeliminowanie przyczyny leukoplakii, a dopiero potem usunięcie zmienionych obszarów. Terapia taka zwykle kończy się pełnym powrotem do zdrowia. Przez pierwsze dwa lata po leczeniu pacjent jest poddawany kolposkopii co sześć miesięcy, co pozwala wcześnie wykryć nawrót choroby. Niestety, jeśli pierwotna przyczyna choroby nie została wyeliminowana, prawdopodobieństwo wystąpienia raka szyjki macicy jest wysokie.
Leukoplakia (leczenie): przeglądy lekarzy i pacjentów
Dzisiaj wiele kobiet przechodzi przez proces leczenia tej choroby. Jak szybko następuje powrót do zdrowia po wykryciu leukoplakii szyjnej? Recenzje wskazują, że usuwanie napalonych miejsc jest najszybszą i najłatwiejszą częścią terapii. Znacznie więcej czasu i wysiłku podejmuje proces identyfikacji i eliminacji przyczyn choroby (terapia hormonalna, korekcja odporności, leczenie chorób zapalnych i infekcji). Według statystyk, większość kobiet radzi sobie całkowicie z chorobą, szczególnie jeśli proces zmiany tkanki został wykryty na wczesnym etapie. Po wyleczeniu pacjent najczęściej może liczyć na zapłodnienie, normalną ciążę i pełne życie seksualne.
Taktyki terapeutyczne
Po postawieniu diagnozy trudny wybór pojawia się przed każdym pacjentem i jej ginekologiem. Konieczne jest w krótkim czasie podjęcie decyzji o dalszych działaniach i rozpoczęcie leczenia. Określając odpowiednią metodę leczenia, specjaliści kierują się etapem zaniedbania choroby i następujących czynników:
- leczenie farmakologiczne może być stosowane w obecności objawów procesów zapalnych lub zakaźnych,
- z nietypową zmianą w nabłonkowej tkance prącia, operacja wycięcia guza jest zawsze przepisywana
- Jeśli usunięcie leukoplakii szyjnej jest nieuniknione, a pacjent planuje ciążę w przyszłości, należy zastosować tylko minimalnie inwazyjne procedury.
Wybór optymalnego schematu leczenia powinien być przeprowadzony ściśle w obrębie murów placówki medycznej. Decyzja o przepisywaniu leków na receptę lub stosowaniu metod tradycyjnej medycyny jest obarczona konsekwencjami.
Terapia zachowawcza
Leukoplakia szyjki macicy charakteryzuje się przewlekłym przebiegiem. Gdy czynnik irytujący zostanie usunięty, a ciało zostanie zreorganizowane, progresja choroby ustaje. Leczenie zachowawcze, realizowane na początkowym etapie rozwoju choroby, może prowadzić do regresji leukoplakii. Technika ta obejmuje nie tylko przyjmowanie farmaceutyków, ale także dietę, środki higieny i szereg procedur fizjoterapeutycznych.
W przypadku leukoplakii konserwatywne podejście jest uzasadnione w przypadku łagodnego uszkodzenia macicy. Dowodem na to jest brak bólu, poważne zewnętrzne objawy choroby. Minimalna wielkość płytek świetlnych i brak oznak zwyrodnienia nabłonka na szyjce macicy również wskazują na wczesny rozwój patologii.
Leki
W początkowej fazie rozwoju leukoplakia szyjki macicy jest eliminowana ze skumulowanym "wpływem" takich leków:
- "Depantol" ma działanie przeciwdrobnoustrojowe i wspomaga przyspieszoną regenerację tkanek miękkich. Lek jest dostępny w postaci czopków lub maści i jest z powodzeniem stosowany do przywracania nabłonka szyjki macicy. Zazwyczaj terapia nie przekracza 7-10 dni, podczas której środek wstrzykuje się głęboko do pochwy dwa razy dziennie.
- "Genferon" o działaniu przeciwwirusowym, przeciwbakteryjnym i immunomodulującym. Czopki dopochwowe są przepisywane nie tylko na leukoplakię lub erozję, ale także na infekcje wirusem brodawczaka ludzkiego, dróg moczowych i narządów płciowych. Czas trwania leczenia i dawkowania jest podobny (patrz Depantole).
- Panavira z immunostymulującym i szerokim spektrum działania przeciwwirusowego. Dostępny w postaci roztworu do podawania dożylnego, żelu, sprayu lub czopków. Lek stosuje się w celu stłumienia opryszczki narządów płciowych, wirusa brodawczaka i wtórnych stanów niedoboru odporności. Dawkowanie jest wybierane indywidualnie.
- Solkovagin, przedstawiony w postaci przejrzystego, bezbarwnego roztworu na bazie kwasu. Narzędzie służy do koagulacji chemicznej i kauteryzacji dotkniętego obszaru szyjki macicy. Procedura jest bezbolesna i wykazuje wysoką wydajność (do 96%). Analogi leku w tej chwili nie istnieją.
Jeśli zastosowane leki nie wykazują oczekiwanej skuteczności przez 12-14 dni, pacjentowi przepisuje się wycięcie zmian leukoplakii za pomocą chirurgii.
Elektrokoagulacja
Możliwe jest wyleczenie choroby poprzez działanie na zmodyfikowany nabłonek. Kiedy tkanka wchodzi w kontakt z elektrokoagulacją, powstaje powierzchnia oparzenia. W przeciwieństwie do metod konkurencyjnych, procedura jest dość bolesna i wiąże się z długoterminową rehabilitacją. Nie wyklucza ryzyka powstawania blizn na powierzchni macicy, dlatego nie jest stosowany u kobiet, które nie dawały. Metoda ta jest uważana za przestarzałą i rzadko stosowana w praktyce.
Wycięcie pętli
Kauteryzacja leukoplakii szyjki macicy za pomocą tej technologii odbywa się za pomocą pętli drucianej na końcu. Metoda pozwala uzyskać próbkę jakościową do kolejnego badania histologicznego przy minimalnym urazie. Po wycięciu blizny i tkanki szybko się nie zagoją. Zgodnie z opiniami pacjentów możliwe jest również wyciągnięcie wniosków o możliwych skurczach brzucha i krwawiących-brązowych wydzielinach trwających 2 tygodnie.
Fala radiowa
Fala radiowa polega na wykorzystaniu fal elektromagnetycznych o wysokiej częstotliwości.Podczas przetwarzania na tkanki wpływa najcieńsza elektroda, spiekając komórki tkanki nabłonkowej. W wyniku operacji, blizny i strupy nie pojawiają się, możliwość infekcji jest ograniczona do minimum. Emituj również:
- zmniejszając ryzyko krwawienia,
- szybka regeneracja tkanek
- bez zespołu bólowego.

Jest to droga technika, ale w pełni spełniająca oczekiwania pacjentów. Oferujemy również przeczytanie artykułu na temat leczenia fal radiowych leukoplakii szyjki macicy.
Możliwe powikłania
Leczenie leukoplakii szyjki macicy za pomocą kauteryzacji jest metodą najmniej traumatyczną w porównaniu do radykalnego wycinania tkanek za pomocą skalpela. Ale ta technologia interwencji w organizmie ma swoje konsekwencje i może prowadzić do rozwoju ostrego procesu zapalnego.
Kauteryzacja zwiększa ryzyko powstawania blizn na szyjce macicy. Takie zmiany w przyszłości mogą spowodować niezdolność do poczęcia lub porodu płodu.
Usunięcie szyjki macicy
Po wykryciu atypowych komórek, zaatakowany odcinek szyjny zostaje usunięty całkowicie lub częściowo za pomocą procedury konizacji. Ten typ operacji pozwala na użycie tylko cienkiej elektrody w postaci pętli do ekstrakcji tylko pożądanego segmentu tkanki.
Dalsze szlifowanie powierzchni zmniejsza ryzyko krwawienia podczas okresu rehabilitacji. Ale jeśli w trakcie postępu leukoplakii i szyjki macicy zdeformuje się w znacznym stopniu, pacjent zostaje usunięty z całego narządu płciowego.

 rozrost endometrium,
rozrost endometrium,

